Почему появляется сыпь на животе у взрослого человека
Очень часто сыпь на животе может быть свидетельством какой-нибудь аллергической реакции. Чаще всего аллергеном выступает шерсть домашних животных, пыльца растений или продукт питания. Иногда причиной сыпи может стать прием лекарственных средств.
В этом случае, появление сыпи сопровождается другими симптомами, обычно человек чувствует небольшую сонливость, наблюдается раздражение слизистой оболочки носа и глаз. Обычна, подобная сыпь сопровождается неприятными ощущениями и постоянным зудом.
Если же кроме сыпи не наблюдается других симптомов аллергической реакции, то, скорее всего, причиной стало инфекционное заболевание. Очень часто причиной становится ветрянка, краснуха, корь или скарлатина.
При которых наблюдается высыпание не только на животе, но и в паху, при этом она сопровождается сильным зудом, а со временем кожа начинает шелушиться. Корь сопровождается появлением сыпи сначала на голове, а уже потом, на третий день, на животе.
Во время заболевания корью сыпь обычно крупная, при этом она часто сливается, образуя большие очаги. Обычно после излечения от большинства инфекционных болезней на коже не остается следов.
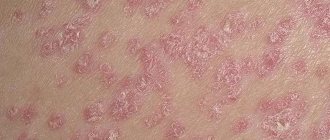
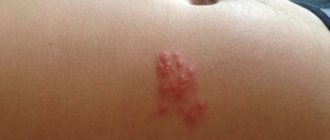
Также, причинами высыпания на животе у взрослых является псориаз, дерматит или же экзема. Особенный вид имеет сыпь, связанняа с заражением вирусом герпеса, она располагается вокруг поясничного отдела, формируя своеобразный пояс.
Очень большие последствия можно наблюдать при внедрении чесоточного клеща, высыпание наблюдается не только в брюшной области, но и на спине, между пальцев. Особенностью является усиление зуда в ночное время. Это заболевание требует немедленного лечения.
Симптомы заболевания
Проявляются на всех стадиях развития заболевания, однако в зависимости от возраста человека симптомы часто отличаются.
- В младенческом возрасте появляется зуд на лице, руках или ногах (чесоточный дерматоз).
- В детском возрасте чаще всего возникают аллергические реакции.
- В подростковом возрасте обычно на лице появляются угри, а также наблюдается себорейный дерматит.
- В пожилом возрасте появляются бородавки, атрофируются кожные покровы.
Грибковые, вирусные, гнойничковые и паразитарные дерматозы
могут проявиться вне зависимости от возраста.
В зависимости от клинического проявления патологии кожи можно разделить на 2 большие группы:
- заболевания, в которых проявления на коже выражены слабо, но наблюдаются общие симптомы (повышение температуры, слабость и др.).
- болезни, при которых наблюдается появление на коже зуда, жжения, онемения, сыпь, появления пигментных пятен.[1]
При какой патологии высыпания без зуда
Появление сыпи на животе у взрослого без зуда может быть следствием серьезных заболеваний, которые обычно связаны с патологическими изменениями в организме.
Поэтому, прежде чем начинать лечение, следует определить причину:
- Аллергическая реакция. Реакция организма на аллерген может быть выражена в виде высыпания на коже, без сопровождения зуда. Обычно наблюдается обильная сыпь.
- Дерматит. Данная болезнь сопровождается высыпанием не только на животе и на других участках коже, очень часто протекает без появления зуда.
- Инфекционное заболевание. Сыпь, связанна с инфекционным заражением, может проявляться в различном виде, отличаясь размером, типом и густотой.
- Потница. Заболевание, которое характерно для детей, но иногда наблюдается и у взрослых, также сопровождается без появления зуда.
- Патологии внутренних органов. Сыпь на животе, в таком случае, чаще всего связана с заболеваниями органов желудочно-кишечного тракта, а также печени и почек.
- Гормональный сбой. Гормональный сбой может быть вызван как природными факторами, например беременностью, так и приемом гормональных препаратов. Подобный сбой сопровождается поражением кожи, и очень часто без проявления зуда.
- Реакция на солнце. Прямые солнечные лучи могут негативно влиять на кожу при повышенной чувствительности.
Следует отметить, что появления сыпи в брюшной области, без проявления сыпи очень часто связано с серьезными заболеваниями и требует немедленного лечения.
Симптомы дерматоза и лечение
Атопический дерматоз может проявляться в виде экзем. Для данного состояния характерны зудящие пятна на сгибах суставов. Также к этой группе относятся пруриго и зудящий фолликулит. Атопический дерматит у беременных может отличить только специализированный врач. Этот вид не опасен ни для будущей матери, ни для плода.
Пруриго у беременных встречается не так часто, как экзема, но в любом триместре. Зудящий фолликулит наблюдается очень редко, но сопровождается сильным зудом, а также большим количеством прыщей и узелков, которые можно увидеть на спине, груди, а реже всего на животе. Данная группа проходит самостоятельно без использования специального лечения.
Пемфигоид у беременных женщин наблюдается очень редко. Проявляется в виде бляшек, которые потом становятся пузырьками. Данный вид может поражать слизистые оболочки организма будущей матери. Чаще всего, симптомы исчезают к концу беременности, но и могут усугубиться во время родов, когда организм испытывает сильное напряженное состояние. Сразу же после родов они исчезают без использования лечения.
Что делать, если патология чешется
Сыпь на животе, которая сопровождается зудом, приносит не только косметический дискомфорт, но и свидетельствует о серьезных нарушениях работы внутренних органов или о каком-нибудь инфекционном заболевании.
Кожный покров, независимо у мужчины или женщины, можно считать зеркалом работы всего организма. Потому даже малейшие высыпании или смена пигментации кожного покрова становится индикатором проблемы и требует немедленного посещения доктора.
Причины подобной неприятной патологии
Причин появление сыпи с сопровождающим зудом у взрослого человека может быть множество. Следует отметить, что зудящие высыпания очень часто переходят из брюшной области на промежность, что приносит еще больший дискомфорт.
Основные причины:
- аллергический дерматит, вызванный ношением одежды из синтетической ткани, а также использования грязного белья;
- опоясывающий герпес – заболевание которое относится к инфекционным, вызванное вирусом герпеса;
- грибковое поражение кожи, которое обычно проявляется у людей с лишним весом, которые не соблюдают необходимые правила личной гигиены;
- чесотка, заболевание вызвано поселением чесоточного клеща, наиболее часто проявляется при несоблюдении правил личной гигиены;
- контактный дерматит;
- экзема.
Эффективные методики лечения этой проблемы
Лечение проблем с кожей, связанных с аллергической реакцией, требует соблюдения специальной гипоаллергенной диеты и приема антигистаминных препаратов.
К сожалению, опоясывающий герпес вылечить полностью невозможно, добиться можно только ремиссии, благодаря применению антивирусной мази.
Лечение грибковых поражений кожи начинается с соблюдения правил личной гигиены, обработки пораженных участков специальной присыпкой и противогрибковыми мазями.
Методы лечения
Выбирая способ терапии кожного заболевания, учитывают стадию патологии, форму, индивидуальное течение и сопутствующие недуги.
Среди основных направлений в лечении дерматозов выделяют:
- удаление причины;
- смягчение кожных покровов;
- лекарства, уменьшающие воспаление (содержат стероиды и гормоны);
- оральные препараты (если поражены большие площади кожного покрова).
Препараты для лечения дерматозов, применяемые наружно, воздействуют симптоматически, то есть снимают воспаление, зуд, стимулируют регенеративные, противогрибковые и антибактериальные процессы.
Каждый вид заболевания характеризуется особыми проявлениями, зависящими даже от возраста пациента, позволяющими определить диагноз
Для снятия зуда назначают антигистаминные медикаменты: «Супрастин», «Лоратадин», «Диазолин», «Тавегил». Седативные средства: «Новопассит», «Барбовал», валериана лекарственная.
Если пациент страдает аллергией, врач выписывает сорбенты: белый уголь, «Энтеросгель». В том случае, если больной в тяжелом состоянии, назначается лечение стероидами («Преднизолон»).
Такие лекарственные формы, как лосьоны, мыла, пудры, смеси, растворы, назначают в определенной дозировке с учетом нужной глубины проникновения. Препараты наружного применения подразделяются на гормональные и негормональные.
Поскольку основными факторами дерматоза нижних конечностей становятся грибковые заболевания, медикаментозные препараты, применяемые для их лечения, содержат антибактериальные компоненты, действующие угнетающе на деятельность патогенных микроорганизмов (цинк, нитрат серебра).
Для того чтобы при аллергическом дерматозе вывести из организма медиаторы аллергии, пациентам прописывают сорбенты («Поливидон», Активированный уголь, Лигнин гидролизный), рекомендуют щелочное питье и очистительные клизмы.
На заметку. Тяжелые формы буллезного дерматоза лечатся плазмаферезом совместно с терапией «Преднизолоном». Если произошло присоединение вторичной инфекции, то, в зависимости от бактериологических исследований, назначают антибиотики.
Подсыхание и заживление поврежденных кожных поверхностей является критерием для прекращения определенных терапевтических воздействий
Средства народной медицины
Высыпания на коже образуются в результате множества причин. В случае нарушения их целостности после заживления могут оставаться рубцы.
Важно. Перед началом применения домашних способов лечения требуется консультация врача, поскольку терапевтические способы зависят от причины дерматоза.
Методы домашней терапии:
- Употреблять ягоды крыжовника.
- Березовые почки залить кипятком в пропорции 1:2. Протирать пораженные зоны.
- К очагу прикладывать лист алоэ.
- Принимать ванны с добавлением отвара череды.
- За полчаса до еды употреблять сок сельдерея (1 ст. л.).
- Сделать смесь из трав (пустырник, мята, листья и цветы бузины черной). 1 ст. л. залить стаканом кипятка и пить на протяжении всего дня до еды. Значительную часть следует выпить на ночь.
- Принимать настой из крапивы.
- Вместо чая пить отвар из листьев черной смородины.
Нередко врач назначает физиотерапию, диетотерапию, санаторно-курортное лечение.
Диета
Не рекомендуется включать в рацион продукты, провоцирующие болезнь. Это может быть острая и пряная пища, копченые и маринованные продукты. Для здоровья вредно употреблять продукты с повышенным содержанием углеводов.
Рекомендуются нежирные сорта мяса: курица без кожи, постная говядина, индейка. Готовить необходимо на пару или тушить с минимальным количеством соли и масла.
Если пациент страдает хроническим видом дерматоза, необходимо исключить из меню яйца, некоторые виды рыбы, грибы, мед, шоколад, томаты и красные ягоды, орехи, цитрусовые. А также снизить употребление картофеля, баранины, кукурузы, гречневой крупы.
Врачи рекомендуют включить в рацион продукты, способствующие регенерации кожных клеток: морскую капусту, кабачки, отварное мясо говядины, индейку, постную свинину. Каши должны быть на воде. Из молочных продуктов рекомендуется козье молоко, кефир, йогурт.
Лечение беременных
Способы лечения зависят от начального фактора. Если заболевание имеет инфекционную природу, в основе лечения лежит борьба с возбудителем. В иных случаях все мероприятия направлены на выявление и удаление внешних или внутренних причин. В том случае, если не представляется возможным воздействовать на сам источник болезни, терапевтические методы направлены на устранение симптомов или механизм развития недуга.
Несмотря на множество методик лечения, важно определить и устранить причину высыпаний
Будущим мамам назначаются следующие лекарственные препараты:
- седативные (успокоительные) средства, не имеющие спиртовой основы (пустырник, валериана);
- антигистаминные средства.
Наружные средства, рекомендованные беременным:
- взбалтываемые противозудные смеси;
- кортикостероидные препараты;
- кремы с содержанием каламина.
Перед нанесением любого медикамента пораженный участок следует очистить от отмершей ткани и грязи, используя перекись водорода, марганцовку или спирт.
Терапия, применяемая в борьбе с заболеванием, должна быть общей и местной
Важно. Беременные женщины должны тщательно следить за рационом питания, который не только позволит избавиться от проблемы с сыпью, но и не допустить ее.
Мелкая разновидность сыпи
Мелкая сыпь на животе у взрослого очень частое явление, которое требует немедленного лечения.
Причиной данного типа высыпания, чаще всего становится аллергическая реакция на какой-нибудь аллерген. Обычно, она связана с приемом лекарственных средств, но также часто может проявиться после употребления аллергенных продуктов питания, реже связана с инфекциями.
После появления маленьких прыщиков на животе следует обратиться к дерматологу, который определит природу сыпи и может оправить на дополнительное обследование к аллергологу.
Следует отметить, что любое лечение следует начинать только после посещения специалиста. Так как выяснилось раннее, причин появления сыпи множество, некоторые из которых могут негативно повлиять на здоровье человека и общее состояние организма.
Некоторые причины искоренить невозможно, например опоясывающий герпес, но с ними можно бороться и минимизировать проявление симптомов. В зависимости от причины, лечение производиться с помощью специальных мазей, спреев, гелей, а также различных лекарственных препаратов.
Но, если вы знаете причину, при повторном появлении лечение можно производить самостоятельно с помощью народных методов и медикаментозных средств. Отметим, что применение народных средств приемлемо только при лечении аллергической сыпи.
Очень хорошо помогает отвар лаврового листа, который используют для местного воздействия. Также рекомендуется использовать сок укропа в виде компрессов. Очень действенные отвары на основе лекарственных трав, таких как шалфей, чабрец и ромашка.
Если же воздействие непосредственно на кожный покров не помогает, можно принимать лекарственные средства внутрь. Наиболее действенным методом считается прием крапивного отвара.
Причины и симптоматика недуга
Часто на коже отображаются заболевания внутренних органов, сбои в обмене веществ. Вследствие подобных нарушений появляются аллергические или буллезные дерматозы (множественные пузырьки), которые со временем сменяются корочками и эрозиями.
Из всех причин, вызывающих буллезный дерматоз, наиболее распространен контакт с агрессивным фактором окружающей среды
При снижении сопротивляемости возникают грибковые дерматозы, гнойничковые или вирусные. Например, при укусе чесоточного клеща происходит инфицирование кожи, а как следствие — чесотка.
Зудящий дерматоз (крапивница, нейродермит) провоцируется неврологическими расстройствами, стрессами, а также хроническими очагами инфекции (кариес, гайморит).
На заметку. Сыпь, вызванная психическим расстройством либо сильным эмоциональным напряжением, называется нервным дерматозом.
Рекомендуем изучить по данной теме:
Быстро и эффективно лечим чесотку в домашних условиях
7689
0
4
информация для прочтения
В зависимости от причин, вызывающих патологию, пациент может страдать либо довольно продолжительное время, либо совсем недолго. Так, например, при дерматозе беременных заболевание носит временный характер. Но, несмотря на это, женщине необходимо постоянно наблюдаться у врача.
Большинство проблем со здоровьем будущей мамы связано с изменением гормонального фона, влияющего на процессы женского организма
Полиморфным дерматозом беременных в основном страдают первородящие женщины. Здоровью малыша ничего не угрожает.
Важно. Некоторые типы патологий заразны, поэтому следует выполнять рекомендации врача и соблюдать правила личной гигиены.
Рынок фармакологии позволяет эффективно управлять симптомами и лечением таких недугов. Для наружного применения используются кортикостероидные мази. Для приема внутрь врач выписывает седативные и антигистаминные препараты.
Помните. Клинические особенности недуга могут изменяться с возрастом пациента. Например, псориаз легче вылечить у детей, хотя в этом возрасте он имеет более выраженную экссудацию. Чесотка у грудных детей может проявляться на лице, что не совсем характерно для взрослых.
Недуг появился внизу живота
Обычно появление прыщиков внизу живота связано с заболеваниями, которые передаются половым путем, они сопровождаются подобными проявлениями в паховой области.
Поэтому, чтобы не рисковать собственным здоровьем, необходимо обязательно проконсультироваться у специалиста, невзирая на страх и советы опытных друзей.
Рассмотрим основные причины появления высыпания в нижней части брюшной области:
- Дерматологические заболевания. Проявляются в различных вариациях, в основном связаны с появлением симптомов псориаза.
- Внешние раздражители. Очень часто причиной появления прыщиков внизу живота становиться безобидное воздействие различных раздражителей. Обычно это может быть связано с ношением неудобной одежды, или предметов гардероба из некачественных материалов. Также негативным фактором является высокая температура окружающей среды, что вызывает повышенную потливость и раздражение. Также следует обратить внимание на стиральный порошок, который используется для стирки одежды и на средства личной гигиены, которые могут вызывать раздражение.
- Наиболее распространенным причиной, конечно же, являются инфекционные и вирусные заболевания, которые передаются половым путем.
Как и в ранее описанных случаях, начинать лечение самостоятельно категорически запрещено. Только после выявления причины можно начинать профилактику и прием соответствующих препаратов.
Если же причиной сыпи является внешний физический раздражитель, но лечения не требуется, нужно просто заменить моющее средство или исключать одежду из соответствующих материалов. Лечение болезней, которые передается половым путем, должно проводиться только под наблюдением соответствующего специалиста.
Диагностика полиморфного дерматоза у беременных
В связи с разнообразием клинических и морфологических проявлений PEP можно ошибочно принять другие дерматозы, в частности за лекарственную дерматоз, гестационный пемфигоид, полиморфную экссудативную эритему, а также чесотку. Ниже приводятся особенности PEP и гестационного пемфигоида, которые облегчают дифференциальную диагностику этих заболеваний.
Важно обратить внимание на локализацию элементов сыпи по отношению к стриям беременности, так как у 90% женщин с PEP эти элементы локализуются на стриях, а при гестационном пемфигоиде такая локализация бывает редко.
Хотя везикулы образуются у 40% пациенток с PEP, они редко превышают в диаметре 2—3 мм. При гестационном пемфигоиде в случае появления везикул они быстро увеличиваются, превращаясь в крупные напряженные пузыри.
При гестационном пемфигоиде поражение кожи вокруг пупка наблюдается часто (84%), а при PEP элементы сыпи локализуются в пупочной области лишь в 10% случаев.
Тем не менее исследование методом прямой иммунофлюоресценции рекомендуется во всех случаях PEP во избежание ошибочной диагностики гестационного пемфигоида.
Причины зуда кожи живота без сыпи
Зуд кожи без появления внешних факторов может быть следствием серьезной патологии. В подобных случаях кожа начинает чесаться из-за появления в крови раздражающих веществ. Очень часто их появление связано с развитием онкологических болезней, проблемами с функционированием почек и печени, а также различными заболеваниями крови.
Следует отметить, что появления зуда без сопутствующих симптомов очень часто оказывается индикатором проблем с печенью и почками, так как очень часто патологии этих органов протекают без видимых симптомов. Поэтому при проявлении подобного зуда необходимо обратиться к врачу.
Очень часто кожа начинает чесаться во время развития гепатита, а в некоторых случаях и цирроза. Иногда подобными симптомами сопровождается застой желчи в желчевыводящих путях.
Следует отметить, что очень часто появление дискомфорта в области живота без высыпание может быть признаком развития сахарного диабета, при этом подобные ощущения наблюдаются на кожном покрове ног.
Очень важно, при появлении неприятных ощущений обратиться к врачу, так как это может быть связано с различными заболеваниями крови, что может грозить не только здоровью человека, но и его жизни.
Не нужно забывать, что очень часто кожа начинает чесаться под воздействием различных стрессовых ситуаций, а также время длительного воздействия негативных психологических факторов.
Учитывая многообразие причин, лечения следует начинать только после выявления причины возникновения.
Локализация еще и на груди
Иногда сыпь на животе сопровождается высыпание на груди, так кожа в грудной области очень чувствительная. Наиболее частыми причинами раздражения являются инфекционные заболевания и аллергическая реакция.
Наиболее распространенным инфекционным заболеванием является вторичный сифилис, который характерен появления прыщиков в виде ожерелья на груди. Подобное высыпание почти не заметно и не вызывает какого-либо дискомфорта, поэтому определить время ее появления очень сложно.
Также причиной появления прыщиков на груди является аллергия, симптомы которой очень тяжело отличить от симптомов различных инфекций. Наиболее распространенным аллергеном является одежда, которая изготовлена из некачественного синтетического материала.
При этом высыпание сопровождается общим покраснением кожного покрова. Если не исключить влияние аллергена на кожу, прыщики начнут лопаться и покрываться корочкой. Это стоит избегать, так как через поврежденный кожный покров может проникнуть инфекция, что приведет к более серьезным последствиям.
Причины проявления заболевания
Одной из главных причин проявления дерматоза во время беременности – это гормональные скачки. Большое количество вредных веществ также повышает шансы проявления данного недуга. Специалисты к причинам также относят нарушение работы щитовидной железы и всей иммунной системы организма в целом.
Дерматоз может усугубиться, если беременная женщина имеет:
- избыточный вес;
- сахарный диабет;
- сильное эмоциональное напряжение;
- длительный токсикоз в первые месяцы беременности;
- потребление в пищу аллергенов.
Причину возникновения проявлений дерматоза можно выявить, если произвести соскоб пораженных участков кожи в лабораторных условиях.
Главной причиной развития болезни является слабо развитая защитная система организма. Сниженный иммунитет может носить наследственный характер, может развиваться из-за множества факторов. Кожные патологические процессы провоцируются следующими причинами:
- большое количество употребляемых углеводов;
- продукты, содержащие аллергены;
- комнатная пыль;
- последствия укусов насекомых;
- проживание с домашними животными может вызывать дерматоз у детей и взрослых при контакте с шерстью;
- наличие плесневых грибков в ванной, кухне и других помещениях;
- пользование бытовой химией без перчаток, неправильное ее использование;
- гормональные сбои;
- инфекции вирусного, бактериального, грибкового направления;
- период полового созревания;
- у женщин изменения кожи могут наблюдаться во время климакса;
- употребление алкоголя, наркотиков, курение;
- частый прием медикаментозных препаратов;
- заболевания крови;
- ВИЧ – инфекции;
- стрессовые ситуации, на которые человек сильно реагирует;
- наличие глистных инвазий;
- онкологические заболевания;
- болезни ЖКТ;
- нарушения в нервной системе;
- период беременности может образовывать полиморфный дерматоз беременных;
- неполноценный отдых.
Дерматоз, который возникает во время беременности, имеет свойство проходить без особой терапии, самостоятельно оставляя организм женщины.
Механизм развития болезни
Патологические процессы развиваются под действием аллергенов, которые пробираются в органы через поврежденные кожные покровы или слизистые оболочки. Первый этап «знакомства» чужеродных тел и клеток дермы проходит без явных внешних проявлений. Такое действие называют сенсибилизацией.
Контактируя повторно с сенсибилизированным организмом аллерген за короткий период времени образовывает аллергический процесс. Происходит застой крови, провоцирующий отечность. Пациент жалуется на сильно зудящие ощущения на пораженных местах кожи.
Зудящие дерматозы имеют эпидермические характерности протекания, что способствует образованию зудящих волдырей. Отечность происходит по причине наличия эпителий. Красный окрас кожные участки получают вследствие расширения сосудов. Основным медиатором аллергических проявлений выступает гистамин с проявлением болевых и зудящих ощущений.
Когда стихает острая реакция, начинает свое действие второй механизм, который принято характеризовать как гиперчувствительность замедленного типа. Именно данная чувствительность имеет способность поддерживать протекание заболевания долгие недели, месяцы и даже годы.
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства и гинекологии связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез.
Непосредственными причинами дерматозов считаются: • Повышение активности Th2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
• Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи.
Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса. • Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Распространение патологии на спине
Сыпь на животе и спине у взрослого может сопровождаться зудом, а может протекать и без видимого дискомфорта. Но если кожа в таком случае не чешется, не нужно быть пассивным, лечение стоит начинать в любом случае.
Как и в большинстве случаев, поражение кожного покрова спины обычно связан с аллергией. При этом она может сопровождаться другими симптомами, такими как заложенность носа, светобоязни и слезоточивостью, небольшим кашлем и воспалением лимфатических узлов.
Также следует отметить, что частой причиной является сифилис. Проявление которого происходит путем появления небольших папул синеватого цвета, которые со временем приобретают белую головку. Подобное высыпание связано с большим количеством токсинов, которые попадают в организм человека, болеющего сифилисом.
Также бывает, что появление сыпи на спине связано с появлением лишая. При этом зуд не проявляется на первом этапе заражения, а со временем только нарастает. Подобные симптомы приносят человеку значительный дискомфорт. Подобная болезнь очень часто появляется у людей с повышенной потливостью и не соблюдением правил личной гигиены. Вызвана она дрожжевыми грибами.
Высыпания локализуются еще и на ногах
Причин, которые вызывают сыпь и зуд на животе и ногах, может быть множество.
Рассмотрим основные:
- Травмы. Сыпь и зуд может быть вызвана повреждением кожного покрова, которое обычно проявляется у людей, которые с растительными материалами. Подобное повреждение кожи требует тщательной очисти и обработки антисептическими веществами.
- Аллергическая реакция. Наиболее частым аллергеном является материал, из которого изготовлена одежда. Решение проблемы требует замены синтетики на натуральные материалы.
- Укусы насекомых. Укусы насекомых вызывают значительный дискомфорт и очень хорошо отличимые от остальных причин раздражения, лечение требует обработки специальными мазями или гелями.
- Инфекционные заболевания. Инфекционные заболевания могут быть вызваны различными типами бактерий или вирусов, их лечение требует детального обследования.
- Дерматит. Часто причиной становятся дерматиты различного характера, как химические, так и контактные.
- Механическое воздействие внешних факторов. Обычно это связано с воздействием на кожу элементов одежды, в следствии длительного трения. Решения этой проблемы требует использование специальных мазей или замены одежды на более мягкую.
Почему появляется сыпь на животе у взрослого
5 (100%) 7 голосов
Наша кожа, словно лакмусовая бумажка, отражает все нарушения в организме. Сыпь на животе у ребенка либо взрослого человека может означать достаточно серьезные заболевания. Поэтому не стоит экспериментировать со здоровьем, особенно, если это касается вашего ребенка.
Сыпь на животе может проявляться по-разному. Различать ее следует:
- По внешнему виду – это могут быть небольшие пятна либо крупные, сливающиеся между собой.
- По цвету – сыпь может обесцвечивать кожу либо усиливать ее цвет (красные, белые, розовые пятна).
- По строению – на животе могут появиться пузырьки с прозрачной жидкостью, пятна, покрытые светлыми чешуйками, корочками.
Стоит отметить, что в большинстве случаев сыпь чешется, доставляя массу неудобств. Определяя причину высыпаний, проанализируйте, какие новые продукты употребляли, куда ходили, с кем общались, какими косметическими предметами пользовались.
Сыпь на животе может означать различные заболевания. Без помощи врача в такой ситуации не обойтись.
Причины появления сыпи на животе
Различного рода высыпания в области живота могут появиться по разным причинам – это может быть банальная аллергическая реакция, к примеру, на шерсть, а может свидетельствовать о серьезном заболевании.
Какие причины чаще всего вызывают сыпь на груди и животе? В таблице приведены наиболее распространенные факторы, которые вызывают высыпания в области живота.
Сыпь на животе у взрослого человека
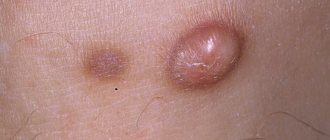
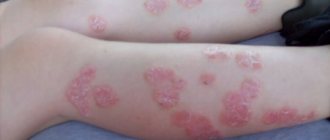
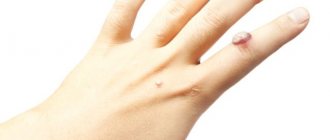
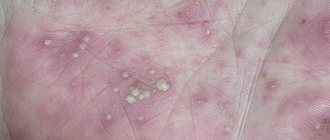
| Название | Как проявляется | Фото |
| Аллергия | При аллергии сыпь может появиться на любых частях тела. Как правило, при аллергии человек становится сонливым, вялым, сыпь чешется, появляется слезотечение. Аллергическая реакция может возникнуть на продукты питания, при контакте с животными, на пыль, медикаменты. | |
| Псориаз | Вызвать появление псориатических высыпаний может сильная эмоциональная напряженность, затяжные стрессы, неправильное питание. Помимо живота сыпь образуется на других участках тела. Сопровождается зудом и шелушением кожи. | |
| Герпес | Герпес, появившийся в области живота и спины имеет название « ». Сыпь выглядит в форме пузырьков, наполненных прозрачной жидкостью. Высыпания располагаются по линии ребра. | |
| Чесотка | Сыпь может появиться в области живота, груди, между пальцев, ноги. Высыпания находятся на небольшом расстоянии друг от друга, сопровождаются зудом, который усиливается в ночное время. | |
| Болезнь сопровождается высыпаниями в области живота разных размеров и форм. Это могут быть маленькие узелки либо обширные высыпания. |
Сыпь на животе у ребенка
| Название | Как проявляется | Фото |
| Аллергия | Чаще всего аллергическая реакция начинается на молочную смесь, прикорм либо на продукты питания, которые употребляла мама. может образоваться на любых частях тела. Часто сопровождается зудом. | |
| Потничка | Характеризуется мелкой красной сыпью. Появляется в ответ на долгое соприкосновение с мокрым бельем. Образуется на шее, животике, спинке, ручках. | |
| Корь | На животе появляются темные красные пятна. Чаще всего корь сопровождается повышением температуры тела и шелушением кожи. | |
| Скарлатина | Болезнь характеризуется появлением мелкой красной сыпи, чаще всего внизу живота у грудничка. | |
| Ветрянка | Сначала на коже грудничка образуется мелкая сыпь, которая в дальнейшем наполняется прозрачной либо чуть мутноватой жидкостью. Пораженные участки тела чешутся. |
Диагностика заболевания
Диагностика заболевания не вызывает сложностей и затруднений, так как практически вся симптоматика дерматоза Дюринга проявляется на коже у больного. Сложности в определении дерматоза могут возникать только в случае образования многоформной экссудативной эритемы, характеризующейся такой симптоматикой, как:
- Стремительное повышение температуры тела;
- Ощущение тянущей мучительной боли в суставах.
Как и чем лечить сыпь на животе
Лечение сыпи на животе должно протекать по такому принципу – ликвидация основной причины появления сыпи.
Лечение сыпи у взрослых
Если сыпь возникла по причине аллергической реакции на что-либо, в первую очередь нужно ограничить контакт с аллергеном. При аллергии назначается прием антигистаминных препаратов:
- Супрастин;
- Тавегил;
- Фенистил;
- Кларитин.
Если сыпь была вызвана чесоткой, проводится длительное и комплексное лечение. Проводится дезинфекция помещения, вещей больного. Назначаются следующие препараты:
- Аэрозоль «Спрегаль»;
- Бензилбензоат;
- Эсдепаллетрин.
Если сыпь возникла по причине инфекционных заболеваний, в таком случае лечение подразумевает:
- прием антибиотиков;
- прием иммуностимулирующих препаратов;
- прием жаропонижающих препаратов.
Лечение народными средствами
Чай с мелиссой поможет справиться с зудом.
Помимо основного лечения можно обратиться за помощью к народной медицине. Перед применением необходимо консультация врача, поскольку может возникнуть индивидуальная непереносимость каких-либо компонентов.
- Настой из трав поможет при зуде. Травы используются в сухом виде. Берем по 2 ст. ложки корня солодки, крапивы, валерьяны, цветков репейника. Состав хорошо перемешиваем. 2 чайные ложки получившейся смеси заливаем 0,5 л. кипятка. Принимаем по 20 мл. 3 раза в день.
- Очень полезен чай с мелиссой. Он успокаивает нервную систему и устраняет зуд.
- В пищу полезно употреблять продукты, богатые витамином А – облепиха, семена тыквы.
- Компресс на основе сока каланхоэ хорошо справляется с зудом. Берем марля, смачиваем соком каланхоэ и прикладываем к зудящему месту.
Лечение сыпи на животике у детей
Основной фактор в лечении сыпи у детей, как и у взрослых – установить истинную причину высыпаний. Конечно, самостоятельно сделать этого не получиться, нужно обратиться к врачу. Что нужно делать, если вы обнаружили сыпь на животике младенца:
- Вызовите педиатра на дом. Если нет такой возможности, обратитесь в поликлинику.
- До осмотра врачом не рекомендуется мазать сыпь какими-либо препаратами, это может помешать установить точный диагноз.
- Для уменьшения раздражения снимите с ребенка одежду и укройте мягкой пеленкой или покрывальцем.
- Расскажите все подробно специалисту, что мучает ребенка, когда начались высыпания, что при этом испытывал ребенок.
Если у малыша обычная потничка, не следует вызывать врача. Беспокоиться нужно в том случае, если:
- Сыпь начинает быстро распространяться по телу.
- Повышается температура тела.
- На коже начинаются появляться гнойнички, пятна.
- Ребенок становится вялым, сонливым.
Любое раздражение кожи говорит о нарушении природного баланса в организме или проявлении заболевания, нестабильности в работе внутренних органов человека. Мелкая розовая сыпь на животе может быть вызвана некачественной бытовой химией, косметическими средствами или болезненной инфекцией грибкового происхождения. Понять причину и определить источник раздражения должен дерматолог с помощью специальных методов диагностики.
Зудящий дерматоз
Данное заболевание относится к одной из групп дерматозов нейродермитам. Ощущения сильного зуда являются основным признаком этого дерматологического поражения человека.
Зудящий дерматоз может возникать на коже, как следствие какого-либо внутреннего заболевания, нервного истощения, а также как реакция организма на аллергены.
Симптомы:
Самый главный признак недуга – это сильные зудящие ощущения, которым сопутствуют и другие симптомы:
- снижение работоспособности;
- раздражительность;
- бессонница;
- сыпь и покраснения на коже.
Основным осложнением зудящего дерматоза становится инфицирование ранок, образовавшихся вследствие расчёсывания данных воспалений.
Лечение
зудящий дерматоз на фото
Для правильной терапии зудящего аллергического дерматоза требуется выяснить причину его возникновения. Если это влияние какого-то пищевого продукта, то требуется исключить его из рациона. А если симптоматика дерматологического недуга вызвана внутренним заболеванием, то все меры требуется направить на его излечивание.
В некоторых случаях назначаются глюкокортикостероидные препараты, которые хорошо справляются с воспалительными процессами и зудящими ощущениями. Целесообразно назначение противоаллергических лекарственных средств, таких как Фенистил, Диазолин, Супрастин и др. А также сорбентов: активированный уголь, Энтеросгель; пребиотиков и пробиотиков для выведения токсических веществ из организма.
Для снижения нервозности можно принимать валерьянку, Афобазол, Ново-пассит и т.д. Рекомендован прием витаминных комплексов, содержащих важные для организма вещества и микроэлементы.
Симптомы на коже эффективно устраняются при помощи мазей:
- ихтиоловая;
- нафталановая;
- серная;
- дегтярная;
- цинковая паста;
- Пантенол;
- Адвантан;
- Левовинизоль;
- Скин-кап.
Эти препараты оказывают противовоспалительное, антимикробное воздействие, устраняют зуд и шелушение на пораженных участках кожи.
Из большого количества различных рецептов народной медицины особой популярностью и эффективностью отличаются следующие:
- Обработка высыпаний спиртовой настойкой из мелиссы, которую можно приготовить самостоятельно. Для этого нужно залить небольшое количество травы водкой или спиртом, настаивать в течение недели в темном месте.
- Внутрь принимать настой из укропа.
- Из отвара корня лопуха можно делать компрессы, либо обмывать им кожу.
- Настой из мяты, коры дуба, шалфея и зверобоя для наружного нанесения.
- Для приема внутрь залить кипятком корень солодки, крапиву, череду, ромашку. Затем остудить, отфильтровать и пить несколько раз в день перед приемом пищи.
Народные методы используются лишь в качестве дополнения к основной медикаментозной терапии.
Причины возникновения дерматита
Сыпь в паху и на животе — моллюск
В подавляющем большинстве случаев мелкая сыпь на животе у взрослого или ребенка – это серьезное заболевание, напрямую связанное с грибками. Его вызывают несколько видов патогенных возбудителей, которые встречаются в окружающей среде:
- эпидермофитоны;
- трихофитоны;
- дерматофиты;
- кандидозные грибки.
Все перечисленные виды составляют естественную микрофлору человека, легко переносятся с личными вещами или принадлежностями для купания. Спорами грибка можно заразиться при ношении чужой одежды, через общее постельное белье. Большинство подвидов эпидермофитонов или дерматофитов находятся на коже человека, подавляясь его иммунной системой. Но в ослабленном организме микозные возбудители быстро активируются, что проявляется в виде дерматита.
Основные факторы, которые приводят к появлению сыпи от грибкового дерматита:
- частые простуды или перенесенный грипп;
- наличие , связанных с эндокринной системой;
- стрессовые ситуации;
- иммунодефицитные состояния (ВИЧ или гепатит);
- резкое изменение климата;
- повышенное потоотделение или влажность кожи;
- несоблюдение гигиены, плохой уход за телом.
Среди пациентов дерматолога с жалобой на и нижней части живота много пациентов с излишним весом. Повышенная потливость, нарушение гормонального фона или сахарный диабет являются серьезными предрасполагающими факторами. Сильно ослабляет иммунитет лечение сложными антибиотиками, нарушение нормальной микрофлоры в кишечнике.
У детей многие формы дерматомикоза проявляются на фоне стрессовых ситуаций в семье или школе, после череды перенесенных вирусных заболеваний (гриппа, ветрянки или ОРВИ). Подвержены инфекции малыши, питание которых несбалансированно, содержит минимальное количество витаминов и полезных компонентов.
Причины возникновения дерматоза у детей
У детей дерматоз Дюринга проявляется в случае повышенной чувствительности к белку злаков (глютену). Он синтезируется в кишечнике во время переваривания и обработки пищи. Второй причиной образования дерматоза Дюринга является тяжелая беременность матери, протекающая с рядом эндокринных нарушений; последствия вакцинации; повышенное физическое, нервно-эмоциональное и умственное переутомление.
Установлено, что у больных дерматитом Дюринга отмечается повышенная аллергическая реакция на компоненты йода, что говорит о склонности пациента к возникновению эндогенных раздражителей.
Виды высыпаний на животе
Грибковые заболевания кожи во многом имеют идентичную клиническую картину. Она зависит от типа возбудителя и стадии заболевания. Красная сыпь на коже живота может быть симптомом:
- крупных складок: болезнь локализуется в нижней части живота. Обширные участки эпидермиса покрывают красные пятна, сыпь раздражает и чешется. Пациент испытывает сильный дискомфорт, не может полноценно отдыхать и работать.
- Опоясывающий лишай: нередко встречается у людей разного возраста, представляя собой зудящие очаги с мелкой сыпью. Имеет хроническую форму и проявляется во время вирусных заболеваний, снижения иммунитета. Болезнь крайне неприятна, плохо поддается лечению.
- Разноцветный () лишай: часто возникает в области живота. Грибок поражает клетки дермы, отвечающие за производство пигмента. Сыпь на коже живота сопровождается небольшими темными пятнами, которые покрыты крупными чешуйками. Заболевание заразно для окружающих, и требует немедленного лечения под контролем специалиста.
- : крупная округлая форма пятен легко диагностируется специалистом. Они быстро появляются на животе, могут сливаться в большой воспаленный участок. Внутри него наблюдаются мельчайшие высыпания, причиняющие дискомфорт и жжение. Образование на коже живота при розовом лишае является признаком грибкового воспаления внутренних органов.
- на коже: всегда является следствием не вылеченной молочницы в любой форме (вагинальной, на ногтях или в ротовой полости). Грибок легко попадает на кожу живота с рук, заносится с одеждой или постельным бельем. Кроме мелкой зудящей сыпи, покрывается характерной маслянистой пленкой белого оттенка.
Правильно поставить диагноз можно только после подробного исследования, проведения комплексных анализов и визуального осмотра дерматолога.
Полосы атрофические
Полосы атрофические:
Появляются у большинства беременных на коже живота, ягодиц, молочных желез.
Патогенез:
По-видимому кроме механического фактора (растяжение) определенное значение имеет дистрофия дермы, обусловленная эндокринопатией, вегетативными нарушениями и др.
Клиническая картина. Атрофические полосы кожи шириной до 4—6 мм, располагаются симметрично. Участки полосовидной атрофии резко очерченные, с морщинистой поверхностью белесовато-сиреневого оттенка, слегка запавшие.
Лечение:
Применение после родов кремов «Медерма» или «Контратубекс».
Синоним:
Стрии беременных.
Кроме того, во время беременности отмечается более выраженная общая пигментация кожи, особенно у брюнеток, развивается в области сосков молочных желез, гениталий, срединной линии живота. У многих женщин увеличиваются количество и размеры мела-ноцитарных невусов. Волосы несколько редеют, возможна даже диффузная алопеция, однако после родов, с течением времени свойства волос восстанавливаются. Иногда отмечается некоторый гипертрихоз в сочетании с акне, обычно во второй половине беременности. Это может быть результатом андрогенсекретируемой опухоли, лютеомы, лютеиновых кист или поликистоза яичников, в связи с чем необходимо тщательное обследование. Сосудистые изменения связывают с действием эстрогенов, они проявляются у 70% беременных эритемой ладоней, которая в отдельных случаях может быть выражена лишь в области тенара и гипотенара. Могут возникать мелкие гемангиомы, чаще на коже головы и шеи. Часто наблюдаются варикозное расширение вен конечностей, геморрой, реже тромбофлебит глубоких вен. Возможен также отек лица, век, стоп, кистей, который возникает в утренние часы и исчезает к вечеру. У 80% беременных развиваются гингивиты (отек и покраснение десен), иногда сопровождающиеся болезненностью и изъязвлением. В 2% случаев изменения десен сопровождаются появлением маленьких сосудистых образований типа пиогенной гранулемы, кровоточащих при дотрагивании (гранулема беременных). Такая симптоматика несколько ослабевает при приеме витамина С.
В период беременности возможно увеличение частоты инфекционных поражений, особенно кандидоза, остроконечных кондилом, простого герпеса, бовеноидного папулеза. Во время беременности обостряются аутоиммунные заболевания (особенно красная волчанка), лимфомы, атопический дерматит. Эффект беременности на псориаз может быть различным, у ряда больных может развиться острая пустулезная форма.
Основные симптомы
Общим симптомом всех форм грибкового дерматита является мелкая сыпь на животе у взрослого, которая постепенно превращается в пятна разного размера. Кроме этого, для микозов характерны:
- Сильное покраснение на участках, которые контактировали с грибком. Часто наблюдается отечность, припухание и лишай с неровными краями.
- Зуд или жжение, интенсивность которого зависит от вида заболевания: определенные формы дерматомикоза протекают практически бессимптомно на начальной стадии, поэтому больной не сразу замечает сыпь или большие воспаленные участки на животе.
- Шелушение верхнего слоя эпидермиса. При разноцветном лишае оно имеет крупные твердые частица. При розовом – еле заметное, напоминающее перхоть.
В запущенной форме мельчайшие высыпания постепенно разрастаются, превращаясь в небольшие пузыри, наполненные прозрачной гнойной жидкостью. При расчесывании или натирании синтетической тканью одежды она выделяется, что приводит к появлению мокнущей экземы. Особенно эта проблема актуальна в жаркие летние дни, когда повышается естественное потоотделение и кожа перегревается.
Детский врач
Только в отдельных случаях назначение наружных средств достаточно для излечения больного (чесотка, вшивость, разноцветный лишай, некоторые формы пиодермии). В большинстве случаев наружная терапия является частью проводимого комплексного лечения, относится к симптоматическому, так как оказывает влияние на видимые признаки болезни и субъективные ощущения больного.
Назначаемая наружная терапия зависит от формы дерматоза у больного, выраженности и остроты проявлений на коже. Следует запомнить старое изречение: «Чем активнее изменения на коже у больного, тем более щадящей должна быть наружная терапия».
Концентрация наружно используемых средств зависит также от свойств кожи больного, его возраста. Кожа детей является нежной и часто отличается высокой чувствительностью ко всем применяемым наружно лекарственном средствам, что диктует необходимость использования их в менее раздражающих формах и в более низких концентрациях, либо ограничивать или исключать совсем из применения.
Назначение тех или иных лекарственных средств для наружного применения зависит и от эффекта, который желает получить врач, а также от глубины предполагаемого воздействия на пораженные участки кожи (водные растворы обладают поверхностным действием, спиртовые глубоким; пасты обладают более поверхностным действием, а мази — более глубоким).
При проведении наружного лечения дерматозов должна соблюдаться последовательность назначения лекарственных средств – от менее концентрированных к более концентрированным, от поверхностно действующих – к воздействующим на глубокие слои кожи.
Для получения эффекта от наружного лечения необходимы не только правильный выбор лекарственного средства, но и формы, в которой оно должно быть применено. Средства для наружного лечения дерматозов чаще используются в виде присыпок, примочек, растворов для наружного применения, взбалтываемых взвесей «болтушек», паст, мазей, кремов, лаков, пластырей.
При назначении той или иной лекарственной формы для наружного применения необходимо определить индивидуальную чувствительность кожи больного к назначаемым лекарственным средствам, для чего рекомендуется нанести на небольшой участок пораженной кожи на 30- 40 минут испытуемый лекарственный препарат с последующим удалением его. При отсутствии реакции обострения в виде гиперемии, отечности, усиления или появления зуда разрешается дальнейшее использование данной лекарственной формы.
Лекарственные формы для наружного лечения дерматозов.
Указания к применению присыпок.
Присыпки или медицинские пудры представляют собой смесь мельчайших порошкообразных веществ минерального, растительного и, реже, органического происхождения. Они оказывают охлаждающее, т. е. противовоспалительное действие, усиливают испарение, субъективно успокаивают чувство жжения и зуда. У детей грудного возраста они применяются для защиты соприкасающихся поверхностей кожи (естественные складки), от трения, мацерации, воздействия пота, мочи, а также на воспаленные поверхности и без явлений мокнутья и мацерации. Реже используются на эрозивные поверхности для создания защитной пленки и уменьшения потери тканевой жидкости. У детей старшего возраста и взрослых присыпки, содержащие ферментные препараты, такие как трипсин, химопсин, химотрипсин применяются на язвенные поверхности, покрытые гнойно – геморрагическими корками.
Указания к использованию примочек.
Примочки представляют собой слабо концентрированные растворы лекарственных веществ в дистиллированной воде. Эти же растворы используются для охлаждающих влажных повязок в целях стимуляции эпителизации и противовоспалительного действия. Примочки применяются при резко выраженных воспалительных процессах, сопровождающихся упорным мокнутьем, отеками, образованием эрозий (экзема, опрелости III степени, некоторые микозы). У детей, особенно первого полугодия жизни, их лучше не применять, а использовать лишь в исключительно редких случаях. Берется 4-5 слоев марли размером соответственно пораженной поверхности кожи, смачивается холодной примочкой, слегка отжимается и накладывается на очаг поражения. Примочку необходимо менять через 20 — 30 минут, так как она, испаряясь, высыхает. При этом отнимается тепло от воспаленной кожи и, следовательно, происходит охлаждение ее, сосуды суживаются, кожа анемизируется, экссудат всасывается. Первая салфетка снимается и выбрасывается, а в дальнейшем поверхность салфетки, используемой для наложения примочки, через 20 — 30 минут пропитывается из пипетки примочкой. Применение примочек является неудобным у детей грудного возраста, которым необходима более частая смена пеленок и белья, а также из – за возможного переохлаждения.
В зависимости от лекарственных веществ, входящих в состав примочки, получается вяжущее, дезинфицирующие, высушивающее действие, что и дает противовоспалительный эффект.
Влажновысыхающие повязки. Влажновысыхающие повязки накладываются после примочек из тех же растворов.
Также берется салфетка из 5 слоев марли по величине пораженного участка кожи, смачивается охлажденным раствором, но не отжимается. Накладывается на очаг поражения. Сверху накладывается тонкий слой гигроскопической ваты для удержания раствора в салфетке.
Повязка фиксируется 2 — 3 турами бинта. Снимают повязку через 4-5 часов. В случае необходимости наложение повязки повторяют.
Указания к назначению растворов для наружного применения.
Чаще используются растворы средств, обладающие противомикробным, фунгицидным и противозудным действием. Обычно используются спиртовые растворы анилиновых красителей, борной, салициловой кислоты, резорцина, йода и других веществ, но могут быть применены и водные растворы. Крепость спирта составляет 50 — 70°. Следует помнить, что спирт может вызывать раздражающее действие на кожу, потому не рекомендуется его применять при сухой коже и длительно.
Указания к применению взбалтываемых взвесей («болтушек»).
Взбалтываемые взвеси или «болтушки» представляют собой мелкодисперсные порошкообразные вещества, находящиеся во взвешенном состоянии в воде с глицерином, или в растительном или минеральном масле. После испарения жидкости порошки откладываются тонким слоем на коже и долго на ней удерживаются. Глицерин, обладая гигроскопическими свойствами, способствует закреплению порошков на коже, равномерному их распределению. Количественные соотношения порошка и жидкости меняются в зависимости от эффекта, которого требуется достичь. Если необходимо получить поверхностное действие, то порошки и жидкости берутся в равных частях (цинк, тальк, глицерин, дистиллированная вода в одинаковых количествах). Для получения охлаждающего действия берется больше жидкости (40 — 50 %). Для создания защитной пленки жидкости применяйся меньше (20 — 30 %). Для ускорения высыхания можно добавить спирт (5 — 10 %). Для усиления лечебного эффекта в «болтушку» добавляется один или несколько различных медикаментов: ментол, ихтиол, деготь, сера и др. Взбалтываемые взвеси («болтушки») применяются при зудящих, не сопровождающихся мокнутьем, воспалительных дерматозах, особенно в тех случаях, когда кожа не переносит обычные основы. Длительное применение водных взбалтываемых взвесей («болтушек») приводит к пересушиванию кожи. Поэтому при сухой коже не следует применять водные «болтушки», а использовать масляные взвеси.
Указания по использованию паст.
Паста – лекарственная форма тестообразной консистенции, состоящая из равных частей порошкообразных веществ и жировой основы. Жировые и жироподобные вещества основы должны быть химически нейтральными, чтобы не вызывать раздражения кожи и обладать мягкой, эластичной консистенцией, которая не изменялась бы под влиянием температуры тела. От присыпки и взбалтываемой взвеси паста отличается более глубоким действием на кожу. Противовоспалительное, высушивающее и размягчающее действие пасты основано на охлаждающем влиянии ее, вследствие способности всасывать и испарять экссудат, анемизировать кожу. Паста хорошо защищает кожу от внешних воздействий, раздражения выделениями и применяется в тех случаях, когда острые воспалительные явления стихли, а держатся еще остаточные явления бывшего экссудативного процесса (небольшая гиперемия, серозные корочки, отдельные мелкие эрозии на месте бывших везикул). Название пасты обусловлено добавлением медикаментов (нафталиновая, ихтиоловая, дегтярная и др.).
Указания к назначению мазей.
Мазь – наиболее часто употребляемая лекарственная форма наружной терапии. Основой мази могут быть растительные и животные жиры, минеральные масла или их смеси, в которых равномерно распределяются различные лекарственные вещества. В зависимости от терапевтического влияния этих веществ различают мази отшелушивающего, смягчающего, зудоутоляющего, эпителизирующего (керато – пластического), рассасывающего и другого действия. Благодаря жировой основе уменьшается теплоотдача, кожа согревается, возникает гиперемия. Неиспаряющаяся под мазью вода мацерирует верхние слои эпидермиса и тем самым способствует проникновению в толщу кожи лекарственных веществ, входящих в состав мази. Мази противопоказаны при островоспалительных дерматозах, наличии мокнутья. Наименование мази, также как и пасты, определяется названием лекарственных средств, входящих в состав данной мази (серная, нафталиновая, дерматоловая, борно – риваноловая и др.).
В детской практике рекомендуем с осторожностью использовать мази, в состав которых входят антибиотики, сульфаниламиды, новокаин, из – за возможных аллергических реакций при наружном использовании указанных препаратов.
Мазь наносится тонким слоем на пораженный участок кожи, а при невозможности на салфетку, которая затем прикладывается к участку поражения и прибинтовывается. Нанесение на кожу может проводиться как сплошным, так и штриховым способом, что наиболее актуально при использовании мазей, содержащих глюкокортикоиды.
Похожие медицинские статьи
- Системный мастоцитоз Мужчина, 1979 года рождения, в течение жизни перенёс аппендэктомию, операцию по поводу […]
- Почему появляются прыщи? Прыщи на лице бывают в разном возрасте и могут говорить о различных […]
- Контагиозный моллюск — осложнение химиотерапии Пациентка К, 1959г.р., бухгалтер. Из болезней отмечает: аутоиммунный тиреоидит […]
Особенности диагностики
Сыпь на коже живота не всегда является симптомом грибковой болезни, поэтому не обойтись без помощи дерматолога. Для точной постановки диагноза пациенту приходится пройти целый комплекс исследований:
- осмотр с помощью специальной лампы, свечение которой указывает на присутствие микоза;
- взятие соскоба с раздраженного и зудящего участка эпидермиса;
- проведение йодовых проб;
- общий или клинический анализ крови, мочи.
Грибок часто активируется на фоне ослабленного иммунитета. Если причиной является заболевание внутренних органов, лечение будет малоэффективным без обследования печени, почек или кишечника.
Дифференциальная диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже.
В диагностическом плане наиболее информативны: • Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG.
С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида. • Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами.
Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны. • Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена.
Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение разных форм дерматомикоза
Терапия любой формы грибка начинается с применения специальных мазей и растворов. Они воздействуют на колонии возбудителя, уничтожают их и уменьшают неприятные проявления болезни: зуд и жжение. Наиболее удобными в применении являются.
Болезней, при которых на животе могут возникнуть различные высыпания, наверное, не менее двух десятков. Сыпь на животе у ребенка появляется совершенно по иным причинам, чем сыпь у взрослого. А высыпания на женском и мужском животах могут иметь абсолютно разную природу.
Что же, давайте искать причины появления сыпи на животах.
Сыпь на животе у беременной женщины
Во время беременности в организме женщины происходит такое количество реакций, что высыпания на теле уже давно никого не удивляют. Если на животе появляются красные папулы, которые соединяются в небольшие отечные бляшки с белым ободком, то это явный признак дерматоза. Для лечения заболевания используют специальные кремы и мази, по рекомендации врача.
Организм беременных весьма чувствителен к различным раздражителям. Сыпь на животе может возникнуть как следствие аллергической реакции на тот или иной аллерген. на животе имеют вид небольших пузырьков, наполненных жидкостью. Такие пузырьки вызывают ощутимый зуд и легко лопаются при расчесывании. Чтобы не допустить развития заболевания, необходимо сдать анализы и исключить контакты с аллергеном.
Также причиной сыпи на животе у беременных женщин может стать потница , инфекционные заболевания, нарушение работы внутренних органов.
Сыпь на животе у мужчин
Высыпания на животе часто имеют инфекционную природу. Например, сыпь внизу живота в виде небольших бугорков серовато-красного цвета явно свидетельствует о наличии в организме половой инфекции ( , сифилис и т.д.).
Среди причин, по которым у мужчин появляется сыпь на животе, следует назвать также экзему и псориаз. Хронические кожные заболевания характеризуются большими красными пятнами, которые со временем покрываются струпьями и причиняют ужасный дискомфорт.
При герпесе сыпь похожа на своеобразный пояс из пузырей, наполненных кровянистым содержимым. Такой пояс располагается на животе, бедрах и спине больного.
Высыпание на животе в виде мелких красных точек, расположенных близко друг к другу, может быть вызвано чесоточным клещом. Такой диагноз может подтверждаться сильным зудом, возникающим во время сна.
Водянистые волдыри на животе появляются как реакция на аллергию, а разноцветные множественные пятнышки могут служить признаком « ».
Сыпь на животе у детей
Причинами сыпи на животе ребенка могут являться различные инфекционные болезни. Это могут быть и универсальные заболевания (например, корь, ветрянка, краснуха), которым подвергаются как взрослые, так и дети. Вот, например, сыпь внизу живота у детей может быть вызвана скарлатиной. При скарлатине живот и другие части тела покрываются мелкой красной сыпью, которая сильно зудит, а через несколько дней превращается в шелушение.
При кори сыпь на теле у ребенка появляется на 3-4 день после заболевания. При этом сначала мелкие папулы обильно покрывают щеки, а затем сыпь распространяется на нижнюю часть тела, включая живот.
Почему еще может возникнуть сыпь на животе?
У взрослых мужчин и женщин сыпь на животе чаще всего свидетельствует о болезнях, передающихся половым путем. По своему виду высыпания, покрывающие живот при ЗППП, могут быть : твердые воспаленные бугорки, пузырьки, полости с жидкостью, волдыри, пятна разнообразных форм и размеров, чешуйки и струпья. Но, независимо от вида и размеров сыпи на животе, следует помнить: нельзя откладывать обращение за квалифицированной медицинской помощью в долгий ящик. Сыпь на животе, конечно, может быть вызвана совсем безобидными причинами, но порой факторы настолько серьезны, что от промедления будет зависеть многое.
Дмитрий Белов
Часто о неблагополучии в организме можно узнать по состоянию кожи. Красные или светлые пятна, пузырьки, зуд и шелушение на животе могут быть симптомами не только кожных заболеваний, но и общих патологий.
По виду и характеру высыпаний специалист может понять, какие проблемы их вызвали.
Виды заболевания
Более ста лет назад ученные выявили и объединили заболевания, которые входят в группу нейродермитов. Главной характеристикой патологических процессов выступают:
- сильные зудящие ощущения;
- появление утолщений на коже (лихенификации).
Современная медицина не определила этиологию каждой разновидности индивидуально, поэтому нейродермиты объединили в зудящие дерматозы. Выделяют недуги, встречающиеся чаще всего:
- пруриго, пациентами становятся дети и взрослые;
- атопический дерматит;
- полиморфный дерматоз беременных;
- буллезные дерматозы;
- герпес беременных;
- пигментный околоротовой дерматоз брока.
Каждая из наиболее распространенных типов патологии имеет свои особенности, симптомы, методы лечения.
Пруриго Гебры
Пруриго относят к зудящим дерматозам. Другое название патологии – почесуха. Выделяется два основных вида болезни:
- пруриго Гебры;
- пруриго Гайда.
Пациентом пруриго Гебры чаще становится ребенок, страдающий гиповитаминозами, имеющий дистрофические расстройства. Заболевание дает о себе знать на первом году жизни малыша, проявляясь внешне крапивницей. После образовываются крупные узелки, которые провоцируют сильно зудящие ощущения. Располагаются узелки на сгибах ножек, ручек. В первый период появления они не выделяются окрасом. После расчесывания крохой ткани кожи уплотняются, шелушатся, имеют серо-коричневый цвет.
Фиксируются случаи, когда почесуха имеет сложные процессы при присоединении вторичной инфекции. Для недуга свойственно значительное увеличение паховых, бедренных лимфатических узлов. Сильно зудящие ощущения приводят к неравным срывам, расстройствам. Заболевание хронического характера.
Как лечить почесуху расскажет дерматолог, при необходимости направит на консультацию к другим специалистам узкого профиля. Для снижения зуда прописываются противозудные крема, мази, состав которых включает в себя серу, деготь. Еще процедура ультрафиолетовыми облучениями снижает уровень зуда кожных покровов. Специалистом назначаются параллельно с противозудными средствами общеукрепляющие и седативные лекарства:
- Бром.
- Димедрол.
- Супрастин.
- Витаминный комплекс С, В1, РР.
- Глицерофосфаты.
Для эффективного устранения почесухи следует прислушиваться к советам специалистов и употреблять все необходимые медикаменты. Комплексное лечение показывает положительный результат долгие годы практики.
Атопический дерматит
Наследственность, стрессовые ситуации, пищевые аллергены, некачественная бытовой химии, лекарства развивают аллергодерматозы у детей и взрослых. Заболевание имеет три вида:
- младенческий вид;
- детская форма;
- взрослый вид.
Симптоматика трех видов похожа, имеет следующие проявления:
- сильно проявляющийся зуд;
- значительные покраснения на кожных покровах;
- покраснения уплотняются;
- появляются папулы;
- самостоятельное травмирование кожных тканей в виде саморазрывов;
- появляются сухие или мокнущие корки;
- кожа шелушиться и очень сухая.
У младенцев высыпания чаще появляются на лице. Они массово появляются на внешних, внутренних сгибах ножек, ручек. Дети старше при атопическом дерматите страдают сильным покраснением пораженных участков кожи, которые проявляют себя в сочетании с образованием папул, шелушением, инфильтрацией. Часто появляется дополнительная складка на нижнем веке.
Взрослые пациенты жалуются на появление лихенизации, когда на коже появляются плотные складки. Красные участки приобретают синий оттенок. Сыпь располагается на лице, шее, верхних конечностях, верхней части тела. После излечения болезни может оставаться пигментация на пораженных местах.
Лечение аллергодерматозов подразумевает строгую диетотерапию, исключая продукты, которые могут провоцировать аллергию. Специалистами назначаются антигистаминные медикаменты, транквилизаторы. Для наружного применения рекомендуются противовоспалительные, гормональные, снимающие зуд крема, мази, настои, компрессы.
Полиморфный дерматоз
Полиморфный дерматоз беременных чаще всего начинает развитие в третьем триместре. Полиморфный дерматоз симптомы имеет схожие с иными типами патологии:
- зуд, который проявляется и сильно мешает нормально отдыхать или заниматься делами будущей маме;
- живот покрывается папулами, уплотнения достигают по диаметру до 2 мм;
- при несвоевременной терапии папулы распространяются на кожные ткани груди, рук.
Сыпать может на протяжении 10-14 дней, спустя 10 дней активных высыпаний они прекращают поражать кожу беременной. При полиморфном виде патологии плод не страдает, высыпания, и иные симптомы, на будущего малыша негативных влияний не оказывают. Данный дерматоз лечение практикует седативными, антигистаминными препаратами. Для наружного применения используются кортикостероидные мази.
Герпес беременных
Вирус герпеса и вид дерматоза между собой ничем не связаны. Похожи только названия. Он относится к пузырным дерматозам, провоцирующим сильный зуд. Патология наблюдается при беременности или у женщин после родов. Признаки болезни появляются в любой момент в процессе беременности или спустя сутки после родовой деятельности.
Папулы располагаются при первых появлениях возле пупка, но активно переходят на бедра, живот, грудь, ладошки, стопы. Со временем папулы переходят в небольшие пузырьки наполненные жидкостью, провоцирующие зуд. Исчезают симптомы часто без терапии, самостоятельно. Но им свойственно возвращаться в период повторной беременности, месячных, приема контрацептивов.
Чтобы ограничить свой организм от появления дерматозов специалисты советуют проводить профилактические меры. Укреплять иммунную систему, принимая витамины, правильно питаясь. Соблюдать правила личной гигиены и не бояться обращаться на консультацию к профессионалу при первых изменениях на кожных покровах.
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Специалисты в сфере дерматологии выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения: • Атопический дерматит беременных.
Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
• Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон.
Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации. • Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Обычно развивается в последнем триместре беременности.
Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений. • Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%.
Причины возникновения дерматита
Внешние причины
Кожные проявления на животе в виде раздражения, высыпаний разного характера появляются при долгом сдавливании, трении, а также воздействии химических веществ на тело. Это может быть тесная одежда, у мужчины пряжка ремня, которая постоянно давит на живот. Долгое воздействие высоких температур и пот способствуют появлению микротравм кожи и присоединению инфекционных возбудителей.
Другие причины высыпаний на животе:
- разные виды излучений – рентгеновское, ультрафиолетовое;
- высокие и низкие температуры;
- пыль и пыльца растений;
- составляющие и бытовая химия с одежды.
Поврежденный эпидермис легко поддается заражению грибком, бактериями, вирусами, чесоточным клещом. Возникшее в складках кожи раздражение часто становится местом присоединения инфекционного заражения и приводит к микозу, чесотке, герпетической инфекции.
Внутренние факторы
Сыпь на животе может быть следствием внутренних проблем организма, связанных с процессами метаболизма и другими заболеваниями.
Ее вызывают:
- несбалансированный режим питания;
- гипо- и авитаминоз;
- нарушения обмена веществ;
- прием лекарственных препаратов;
- нервно-психические заболевания;
- аутоинтоксикация, сопровождающаяся пересушиванием кожных покровов.
Наиболее часто сыпь с зудом и раздражением кожных покровов у детей вызывает неправильный прикорм и возникшая .
При дерматомикозе соскоб с кожи исследуется под микроскопом для определения вида грибка. Также применяют люминесцентный метод.
Заболевания кожи вызывает целая группа возбудителей:
- микроспорум;
- трихофитон;
- кандиды.
Для эффективного лечения часто необходимо знать точный вид возбудителя, чтобы подобрать нужный антибиотик.