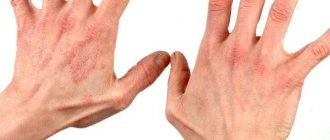
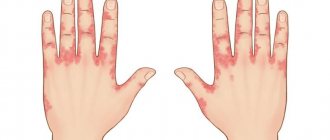
Откуда берутся прыщики на ладонях? Такие высыпания, локализующиеся на внутренней стороне кисти, пациентами переносятся тяжело из-за постоянного жжения и зуда. Прыщики могут быть совершенно безобидными или быть симптомом серьезных отклонений в организме. Попробуем разобраться, что провоцирует образование мелких пузырьков на ладонях и как избавиться от этого симптома.
Чтобы вылечить заболевание, необходимо разгадать его причину. Прежде чем бежать, сломя голову, в аптеку за мазями или кремами от маленьких прыщиков на ладонях, необходимо выяснить, что же спровоцировало их появление, поэтому без помощи профессионального дерматолога вряд ли удастся обойтись.
Существует ряд конкретных причин, по которым на внутренней стороне ладони формируются мелкие пузырчатые образования. Каждой из них стоит уделить особое внимание.
Повышенная потливость
Медики именуют данное явление гипергидрозом, причины которого могут заключаться в неправильном метаболизме, частых стрессах, переживаниях. Гипергидроз часто встречается у лиц, страдающих сахарным диабетом. Если появились прыщики на ладонях, значит, имело место проникновение бактериальной инфекции в мелкие ранки и трещинки. Все дело в том, что в потных ладошках намного активнее размножается патогенная флора. Для микробов влажная среда – то, что нужно.

Высыпания на детских ладошках: причины, симптомы, как избавиться от недуга
Сыпь на ладонях у ребенка для мамы должна стать поводом для тревоги. Причин, что вызывают ее появление, много. Чтобы выяснить природу, потребуется консультация педиатра.
Провоцировать болячки на кожи могут различные обстоятельства
Факторы, провоцирующие высыпания
Возникновение сыпи на ладошках у ребенка, которая чешется, могут спровоцировать разные факторы. У грудничков подобные симптомы появляются при аллергии, особенно в период введения прикорма. Иногда болячки, пузырьки и волдыри сигнализируют о серьезных патологиях.
Аллергическая реакция
Образование крапивницы на ладонях свидетельствует о том, что малыш контактировал с аллергеном или ел запрещенный продукт.
Вызвать аллергию могут различные продукты и вещества:
- сладости;
- молочные продукты;
- шерсть животных;
- лекарственные препараты;
- пыль;
- стиральный порошок или кондиционеры.
На заметку. Аллергия проявляется не только ярко-красной сыпью на ладонях. Дополнительно присутствуют зуд, насморк, чихание и прочие аллергические признаки.
Контактный дерматит
Это еще одна разновидность аллергической реакции, так как контактный дерматит провоцируется соприкосновением с аллергеном. Сыпь появляется в виде образований красного цвета. Могут возникнуть пузыри, волдыри. Кожа постоянно чешется, прыщи лопаются, образуя раны и трещины.
Вызывают контактный дерматит, кроме аллергена, проблемы с пищеварительной, кровеносной системами, различные инфекции.
Поражение кожи паразитами
Нередко провоцируют появление сыпи на руках паразиты и насекомые. На маленьких ладошках может возникнуть аллергическая сыпь от следов укусов ос, пчел, комаров.
Вызвать большой зуд и появление сыпи может клещ, он поселяется на ладошках, в складках кожи, на половых органах. Заболевание называется чесоткой.
На заметку. Не стоит путать сыпь и многочисленные укусы комаров, блох и ожоги медуз. Следы от насекомых могут распухнуть, ребенок будет их чесать.
Вирусная инфекция
Высыпания являются признаком развития инфекций. Вместе с сыпью появляются симптомы, характерные для ОРЗ. Самые частые заболевания инфекционного характера:
- Ветрянка. Образуются небольшие пятнышки, которые постепенно преобразуются в пузыри размером не более 5 мм. Через неделю прыщики будут проходить, оставляя тонкие корочки.
- Корь. Дополнительно есть признаки инфекционного поражения (температура, кашель, вялость). Первые болячки возникают на голове, затем перемещаются на ладони, ступни, туловище.
- Вирус коксаки. Особый вид инфекции, одним из симптомов которой является сыпь.
- Краснуха. Первые высыпания образуются на ладони с внешней стороны, сгибах рук и ног. Болячки густые и маленькие. Сопровождается признаками интоксикации.
- Скарлатина. Сначала начинает болеть горло, как при ангине, на 2 сутки возникают мелкие высыпания.
Частая причина сыпи – краснуха
Без медицинской помощи при инфекциях обойтись не получится, так как неправильная диагностика и лечение могут спровоцировать развитие осложнений.
Перегревание, что провоцирует потение
Спровоцировать высыпания на коже может банальное несоблюдение гигиены. Если своевременно и регулярно не умывать малыша, то первоначально появляется потничка. Если кроха будет расчесывать болячки, внутрь могут попасть инфекции и бактерии, которые спровоцируют образование гнойничков.
К сведению. Часто спровоцировать образование потнички может чрезмерное укутывание малыша.
Псориаз и экзема
Экзема относится к патологиям с нервно-аллергической природой. Первоначально могут появиться мелкие пузырьки, которые зудят. Постепенно они заполняются гноем. Обычно экзема сопровождается развитием инфекции бактериального типа.
Постепенно при экземе вместо высыпаний появляются большие участки шелушений
Вызвать высыпания может развитие псориаза. Патология, которая характеризуется поражением дермы и хроническим характером, не имеет инфекционной природы. Мелкая сыпь у ребенка на ладонях и ступнях сильно чешется. В результате расчесывания образуются бляшки.
Прочие причины сыпи
Часто причиной высыпаний являются проблемы с функционированием некоторых внутренних систем организма. При сбоях в работе кровеносной системы на руках, ладонях, ступнях могут появиться высыпания геморрагического характера. Причина – разрушение кровеносных сосудов и капилляров. Эритроциты просачиваются через кожу, из-за этого на поверхности эпидермиса появляются темные вкрапления.
На заметку. Эта сыпь на ладошках у ребенка и остальных частях тела не приносит дискомфорта, но она сигнализирует о возможных патологиях.
Виды высыпаний
Сыпь на подбородке у ребенка — причины красных прыщиков
Появление сыпи на ладонях не остается незамеченным у родителей. Высыпания могут отличаться друг от друга внешне:
- Красноватые пузырьки. Чаще всего под верхним слоем эпидермиса собирается бесцветная жидкость.
- Пупырышки. Это узелки, спрятанные в коже.
- Пустулы. Внутри заполнены гнойной жидкостью.
- Волдыри. Они поднимаются над уровнем кожи, сверху шероховатые и плотные по структуре.
- Язвы и эрозии. Повреждения кожи, для которых характерны различные выделения.
- Пятна. Скопления на уровне кожи, которые отличаются цветом от нее.
Если на месте сыпи начинают формироваться корочки, то это сигнал о постепенном выздоровлении.
Что делать с сыпью у ребенка
Любые высыпания на ладошках, ступнях, локтях, подушечках пальцев являются сигналом для родителей. Поможет консультация с педиатром. Только опытный специалист правильно диагностирует причину проблемы и назначит соответствующее лечение.
Обращаться к доктору необязательно, если мама точно понимает, что высыпания являются потничкой или известной аллергией.
Важные моменты до прихода педиатра
При появлении сыпи у ребенка следует диагностировать другие возможные симптомы и о них сообщить врачу.
Возможные дополнительные признаки заболеваний:
- температура;
- насморк;
- тошнота и рвота;
- кашель;
- боль;
- вялость;
- потеря аппетита.
При появлении сыпи на ладонях следует проверить все тело и рот малыша, особенно ступни и стопы. До установления причины ребенка с сыпью изолируют от остальных.
Необходимость медицинской помощи
Звонят в скорую помощь, если у ребенка сыпь красная на ладошках сопровождается другими симптомами:
- высокой температурой;
- рвотой или тошнотой;
- сильным зудом;
- вялостью и потерей аппетита.
Если тяжелых сопровождающих симптомов нет, но причины и характер высыпаний не понятны, то требуется поездка к педиатру.
Диагностика и лечение
При появлении сыпи на ладонях, ступнях и наличии других сопутствующих симптомов только в медицинском учреждении проведут качественную диагностику. Благодаря ряду анализов, можно выявить истинную причину проблемы.
Первый шаг диагностики – осмотр тела на наличие других высыпаний
Первоначально малыш будет осмотрен доктором. Назначаются общие анализы крови и мочи. При необходимости ребенка направляют к дерматологу, он выпишет направления на специфические исследования.
Профилактика
Вероятность появления сыпи у ребенка до года можно минимизировать выполнением простых профилактических мероприятий:
- Правильное сбалансированное питание, где должны отсутствовать аллергены.
- Обязательно придерживаются режима дня.
- С первых дней жизни нужно приучать ребенка умываться, мыть руки после улицы, перед едой.
- У всех членов семьи, в том числе новорожденного, должны быть свои предметы личной гигиены.
- Не допускают контакта с незнакомыми животными.
- В холодное время обязательно использование варежек.
Профилактика – лучший способ бороться с возможными проблемами
Чаще всего причиной появления сыпи на стопах и ладонях у ребенка является аллергия, но исключать другие факторы не стоит. Избежать проблем намного проще, чем потом лечить.
Если сыпь спровоцировало заболевание, и ее появление сопровождается другими симптомами (температурой, насморком, нарушением работы пищеварительной системы), то медлить не стоит.
Без медицинской помощи в таком случае не обойтись.
Источник: https://kpoxa.info/zdorovie-pitanie/syp-na-ladonyakh-rebenka.html
Заболевания внутренних органов
Спровоцировать появление такого неприятного симптома, как высыпания на ладонях, могут нарушения в работе пищеварительной системы. Функциональные сбои могут привести к тому, что продукты распада и токсины покидают организм не естественным путем с калом и мочой, а через кожные покровы. Водянистые прыщики на ладонях могут быть симптомом гастрита, дисбактериоза, болезней поджелудочной железы.
В некоторых случаях высыпания возникают на фоне нездорового питания. Несбалансированный рацион, злоупотребление полуфабрикатами, жирной, сладкой и соленой пищей также способны вызывать формирование мелких образований на ладошках.
Крапивница на руках у детей и взрослых
Крапивница на руках – это одно из проявлений аллергической реакции в ответ на воздействие чужеродных веществ (пыльцы, пыли, химикатов, медикаментов, шерсти животных и др.). Патология является разновидностью дерматоза.
Каждый четвертый человек в течение жизни сталкивается с симптомами крапивницы. Чаще болеют молодые люди до 40 лет, включая детей и подростков.
Почти в половине случаев крапивница сочетается с отеком Квинке и может представлять опасность для жизни.
Что такое крапивница?
Крапивница – это патология, характеризующаяся появлением на коже зудящих волдырей величиной до нескольких сантиметров. Это наиболее распространенная форма аллергии после бронхиальной астмы и медикаментозной аллергии.
Причины заболевания
Причиной развития острой крапивницы на ладонях и пальцах у взрослых и детей является повторный контакт с аллергеном после предварительной сенсибилизации.
https://www.youtube.com/watch?v=mJ1h_MGOGi4
К провоцирующим факторам относятся:
- аутоиммунные нарушения;
- физические факторы (изменение погоды, воздействие холода, инсоляция);
- инфекционные болезни;
- наличие в анамнезе других аллергических заболеваний (отека Квинке, астмы, ринита, конъюнктивита);
- нарушение гормонального фона;
- чрезмерная физическая активность;
- наличие сопутствующих соматических заболеваний (сывороточной болезни, криоглобулинемии, гельминтозов, синусита, воспаления миндалин, хеликобактериоза, лимфолейкоза, патологии щитовидной железы и системных заболеваний);
- контакт с чужими питомцами;
- укусы насекомых, паукообразных и змей;
- стресс.
Высыпания по типу крапивницы вызывают следующие аллергены:
- Яды животных. Чаще всего аллергия развивается после укуса пауков, комаров, пчел и ос. При этом сыпь может исчезнуть только на следующий день.
- Латекс. Из этого материала изготавливают перчатки и одежду.
- Бытовые чистящие и моющие средства (стиральные порошки, средства для мытья окон и посуды).
- Солнечные лучи.
- Вода (в исключительно редких случаях).
- Продукты питания (цитрусовые, орехи, мед, яйца, клубника, морепродукты, шоколад).
- Лекарства, включая иммунобиологические препараты (НПВС, антибиотики, сыворотки, вакцины).
- Растения, в особенности пыльца.
- Пыль.
- Шерсть животных.
- Частицы умерших насекомых.
- Продукты жизнедеятельности насекомых и клещей.
- Плесень.
- Низкая температура.
Чаще всего крапивница появляется при прямом (кожном) контакте с аллергеном или его попадании внутрь (пищевым, аэрогенным, инъекционным способом).
Крапивница на руках по типу иммунного ответа возникает
При 1 типе реакции крапивница возникает быстро в течение нескольких минут (до получаса). Такая реакция называется немедленной. Волдыри появляются в участках поражения сосочкового слоя кожи. Этому предшествует отек, который возникает на фоне усиления проницаемости сосудов и расширения капилляров. Иногда заболевание может протекать по 2 или 3 типу аллергической реакции.
Мелкая красная сыпь
Главный признак крапивницы – наличие на кистях или предплечьях уртикальной сыпи красного или розового цвета. Поражаться могут не только верхние конечности, но и туловище, лицо, шея и ноги. Высыпания при крапивнице исчезают бесследно в течение суток. Участки пигментации не остаются.
Шелушение
Шелушение является редким симптомом крапивницы. Оно может возникать в случае присоединения инфекции и развития дерматита на фоне сильного зуда.
Покраснение
Кожа вокруг высыпаний становится красной. Причина – расширение сосудов. Гиперемия кожи может быть первым симптомом аллергии.
Волдыри
Волдыри представляют собой пузыри, заполненные жидкостью. Они округлой формы, возвышаются над кожей и напоминают сыпь, которая появляется при ожоге крапивой. Волдыри бывают размером от 2-3 мм до 10-15 см (при гигантской крапивнице).
Они имеют четкие границы и иногда сливаются между собой. Отличительной их особенностью является временное исчезновение при надавливании или растяжении кожи. По количеству и скорости появления пузырей судят о степени тяжести крапивницы.
Трещины
Не характерны для крапивницы. Трещины появляются на фоне расчесов и сухости кожи.
Язвы
Появление на коже язв возможно при нагноении тканей в результате занесения бактериальной инфекции.
Особенности у детей
У детей младшего возраста (до 2-3 лет) диагностируется преимущественно острая форма заболевания. У детей до года эта патология часто становится причиной госпитализации. Крапивница у ребенка нередко сочетается с атопическим дерматитом.
Особенности сыпи у детей:
- мгновенное появление;
- исчезновение в течение первых 2 часов (иногда держится до 2 дней);
- образование крупных пузырей;
- неправильная форма припухлости кожи.
Способы лечения
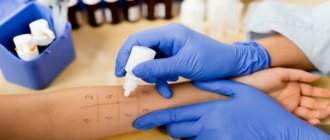
Лечение начинается после того, как врач ставит диагноз. Для этого понадобятся опрос и осмотр пациента, общий и биохимический анализы крови, анализ мочи, кожные аллергические пробы, анализ крови на иммуноглобулины.
Назначенное лечение будет направлено на решение следующих задач:
- устранение симптомов заболевания (зуда, сыпи, отека, покраснения);
- предупреждение осложнений;
- уменьшение аллергической реакции;
- устранение факторов риска;
- выведение аллергена из организма;
- десенсибилизация (снижение чувствительности организма к чужеродным веществам).
Лечение включает:
- применение местных и системных лекарств;
- прекращение воздействия аллергена;
- физиопроцедуры;
- применение средств народной медицины;
- аллергенспецифическую терапию;
- соблюдение диеты.
Что сделать в первую очередь, а от чего отказаться?
Сперва нужно оценить состояние больного. Если крапивница является симптомом анафилаксии, то может потребоваться неотложная помощь.
Необходимо:
- вызвать скорую помощь;
- ввести преднизолон и адреналин (после приезда специалистов);
- прекратить контакт с аллергеном (очистить полость рта, промыть желудок, очистить кожные покровы, удалить источник яда).
При остановке дыхания и сердцебиения требуются реанимационные мероприятия. До приезда врача нужно оказаться от приема лекарств (за исключением антигистаминных средств). Также не рекомендуется обрабатывать кожу растворами и мазями. Самолечение может навредить.
Диета
Больным рекомендуется исключить из меню цитрусовые, красные ягоды, мед, орехи, яйца, шоколад, спиртные и газированные напитки, сладости, острые блюда, экстрактивные вещества, специи, грибы, соусы, продукты с большим количеством пищевых добавок, ананасы, бобовые, чай и кофе. Уменьшить аллергенность продуктов помогают удаление кожуры, отваривание и предварительная заморозка. Больным можно есть каши на воде, постные супы, отварные овощи и мясо, пюре, печеные яблоки, оливковое масло, белый хлеб и натуральные кисломолочные продукты.
Медикаменты при крапивнице
При назначении лекарств врач должен учесть противопоказания, аллергологический анамнез и возраст пациента. В случае анафилаксии лекарства могут вводиться инъекционно.
Таблетки и мази
При крапивнице назначаются:
- Противоаллергические средства (блокаторы H1-гистаминовых рецептов). К ним относятся Аллегра, Зодак, Зиртек, Эриус, Цетрин, Кларитин, Лоратадин, Дезлоратадин, Супрастин, Супрастинекс, Эбастин, Кестин, Тавегил. Детям лекарство можно давать в виде сиропа.
- Сорбенты (Полисорб, активированный уголь, Лактофильтрум, Полифепам, Полисорб МП, Энтеросгель).
- Системные кортикостероиды (Метипред, Дексаметазон, Преднизолон). Показаны при неэффективности антигистаминных лекарств.
- Иммунодепрессанты. Показаны при аутоиммунной крапивнице.
- Противоаллергические мази и гели (Фенистил, Диметинден, Псило-Бальзам).
- Гормональные мази, кремы и гели (Момат, Унидерм, Адвантан, Лоринден А, Синафлан).
Народные средства
При крапивнице народные средства малоэффективны. Сначала нужно выявить аллерген. Многим больных помогают такие средства, как настой на основе крапивы, сок укропа, настой багульника для ванн и сок клевера.
Вирусные болезни
Самое распространенное вирусное заболевание, которое характеризуется появлением пузырчатых высыпаний, – это герпес. Пузырчатые высыпания в основном возникают на губах, носу, слизистых оболочках гениталий, но при выраженном иммунодефиците могут локализоваться и на ладонях.

Похожим образом проявляют себя и энтеровирусные инфекции, которые, помимо кишечных расстройств, вызывают мелкую красноватую сыпь на различных участках тела. Прыщики, имеющие вирусную этиологию, не зудят, но даже малейшее прикасание к ним вызывает у пациента боль. При энтеровирусе возможно повышение температуры тела до субфебрильных значений.
Симптомы
Для крапивницы на руках характерно два механизма развития – иммунный или неиммунный.
В первом случае реакцией иммунитета на проникновение аллергена в организм является выработка защитного вещества – иммуноглобулина Е. в результате скопления происходит его взаимодействие с особыми клетками, в составе которых есть гепарин, гистамин и другие активные компоненты.
В следующий раз, когда аллерген проникает внутрь организма, происходит его соединение с антителами, комбинирующимися с тучными клетками. На фоне этого, наблюдается выброс гистамина, который проявляет себя в виде отека, красноты и расширения сосудов.
По теме
- Крапивница
Чем грозит механическая крапивница
- Инна Викторовна Жихорева
- 17 августа 2020 г.
Такая реакция носит немедленный характер, когда проявление болезни происходит за считанные минуты с момента контактирования с аллергеном.
Среди основных симптомов болезни выделяют формирование волдырей на кожном покрове верхних конечностей. На фоне этого может возникать зуд и повышение температуры тела. В более тяжелых случаях крапивница может спровоцировать отечность. Наиболее опасным состоянием считается отек Квинке.
Зуд и жжение вызывают раздражительность у больного, в результате чего такое состояние может сопровождаться:
- головными болями;
- общей слабостью;
- бессонницей;
- нарушением дыхания.
Крапивница дает о себе знать следующими проявлениями:
- Покраснение. Если руки были поражены, то это первый симптом заболевания. Красную сыпь, как правило, сопровождает мучительный зуд.
- Шелушение. Отдельные высыпания в большинстве случаев уже через несколько часов пропадают самостоятельно. Если волдыри не проходят дольше положенного периода, то можно говорить об иной патологии, которая по своей симптоматике схожа с крапивницей.
- Мелкая сыпь с покраснением. При укусе насекомого может сохраняться до двух дней.
- Волдыри. Это главный признак крапивницы. Высыпания могут быть разного размера, часто сопровождающиеся выраженным зудом. Такое состояние часто сопровождается повышением температуры и отечностью.
- Трещины. Расчесывание водянистых волдырей приводит к нарушению их целостности, в результате чего они лопаются. На этом месте образуются болезненные ранки.
- Язвы. Более тяжелые формы крапивницы могут привести к мокнущим язвам на руках. Это один из самых серьезных признаков, требующий незамедлительного обращения за медицинской помощью.
При серьезных повреждениях кожи значительно возрастает риск проникновения внутрь инфекции.
Аллергическая реакция
В этом случае мелкие прыщики на ладонях можно воспринимать как ответную реакцию организма на контакт с раздражителем. Аллергеном может быть что угодно, но чаще всего подобная реакция возникает при использовании стиральных порошков, моющих, косметических товаров.
Высыпания на кисти иногда встречаются у детей, страдающих диатезом. Среди пищевых аллергенов самыми распространенными являются мед, орехи, морепродукты, яичный желток, цитрусовые, шоколад и пр. Сыпи на ладонях, вызванной пищевой аллергией, всегда сопутствует выраженный зуд. Прыщики выглядят как маленькие полупрозрачные волдыри, которые могут соединяться в единое образование, стремительно распространяясь и на другие части тела.

Крапивница на руках: причины проявления, симптомы, способы лечения
Крапивница на руках – это одно из проявлений аллергической реакции в ответ на воздействие чужеродных веществ (пыльцы, пыли, химикатов, медикаментов, шерсти животных и др.). Патология является разновидностью дерматоза.
Каждый четвертый человек в течение жизни сталкивается с симптомами крапивницы. Чаще болеют молодые люди до 40 лет, включая детей и подростков.
Почти в половине случаев крапивница сочетается с отеком Квинке и может представлять опасность для жизни.
Причины
Крапивница – это острое воспаление соединительной ткани кожи. Высыпания на пальцах рук носят название уртикарии. Заболевание встречается у 30% людей независимо от возраста и пола. Чаще недомогание развивается у женщин при наступлении менопаузы из-за гормональной перестройки организма.
Острая форма
Высыпания появляются быстро, держатся от 1–2 часов до 15 суток, а исчезают внезапно. Острая форма купируется только при своевременно начатом лечении.
Причины крапивницы на руках:
- Контакт с аллергеном. Сыпь возникает сразу после взаимодействия с веществами и животными. Ее могут вызывать укусы насекомых или средства бытовой химии (шампуни, краски, моющие вещества).
- Прием лекарств. Аллергические высыпания склонны вызывать антибиотики, вакцины, обезболивающие препараты, сульфаниламиды.
- Употребление определенных продуктов. Это орехи, морепродукты, мед, клубника, цитрусовые.
Хроническая форма
При невыявленном аллергене развивается идиопатическая крапивница. Для нее характерно затяжное течение, вызванное такими физическими факторами:
- чрезмерное сдавливание;
- трение;
- царапины;
- переохлаждение;
- воздействие солнечных лучей.
Хроническую форму принимает аутоиммунная крапивница, которая развивается по нескольким причинам:
- Патологии пищеварительной системы. Воспалительные процессы в печени сопровождаются замедленным разрушением гистамина. Его избыток и провоцирует кожную аллергическую реакцию.
- Системные заболевания. К ним относят ревматоидный артрит, красную волчанку.
- Очаги хронической инфекции любой локализации. Это могут быть тонзиллит, аднексит, у детей – аденоидные разрастания.
- Проблемы со щитовидной железой.
- Саркоидоз легких.
- Лимфома.
- Опухоли почек, прямой кишки.
- Паразитарные инвазии.
При хронической крапивнице активацию тучных клеток вызывает эмоциональный стресс, алкоголь, травмы.
Новые направления
Сегодня учеными активно исследуются альтернативные группы препаратов для лечения крапивницы, среди которых андрогенные гормоны и антидепрессанты, Метотрексат.
Стоит вопрос о целесообразности фототерапии и плазмафереза в том случае, если крапивница вызвана воздействием солнечного излучения.
Использование новой категории веществ с условным обозначением МАТ позволяет избирательно воздействовать на целевые молекулы, что делает их хорошим подспорьем в лечении иммуноопосредованных патологий.
Препарат Омализумаб обладает эффективностью при терапии хронической крапивницы. Ранее его использовали для лечения запущенной астмы. Сегодня ученые по-прежнему находятся в поисках новых биологических соединений, которые смогли бы эффективно устранять клинические проявления крапивницы.
Нередко пациенту приходится сталкиваться с единственным в его жизни эпизодом острой крапивницы. Она редко переходит в хроническую форму, но даже если это случилось, в 50% случаев происходит спонтанная ремиссия. Неблагоприятными считаются анафилактические реакции. Пациентам с холодовой крапивницей следует избегать купания в ледяной воде. Это может создавать опасность для их здоровья.
Симптомы
Характерный признак крапивницы состоит во внезапном возникновении с быстрым исчезновением. Элементы аллергических высыпаний располагаются на спине, животе или голове. Реже появляются на ладонях после контакта с бытовой химией или шерстью животных. Сыпь может возникнуть на предплечьях или на кистях рук.
На покрасневшей коже появляются волдыри, имеющие бледно-красный оттенок. Размер высыпаний варьирует от булавочной головки до нескольких квадратных сантиметров.
Покрытые сыпью руки сильно чешутся, как после ожога крапивой. Если причина крапивницы не убрана, наблюдается рецидив. Пятна при хронической крапивнице меняют локализацию, распространяются на лицо, половые органы.
Течение аллергических высыпаний может осложниться опасным состоянием – отеком Квинке. При этом в процесс вовлекаются глубокие слои кожи. Наибольшую опасность представляет отечность горла, при которой человеку трудно дышать. Если опухли губы, язык, резко появилась одышка, то пациент нуждается в экстренной госпитализации.
Лекарственные препараты
Как лечить крапивницу на руках с помощью медицинских препаратов? Прежде всего, аллерголог назначает антигистаминные средства, кортикостероиды, восстанавливает микрофлору кишечника. Рекомендует препараты-адсорбенты (активированный уголь), лекарства для поддержки печени.
Наружные средства помогают быстрее привести кожу в порядок, избавиться от зуда:
- Гистан;
- Флуцинар;
- Незулин;
- Адвантан;
- Лоринден С;
- Синафлан;
- Элоком и другие.
Многие наружные средства имеют в составе гормоны, доверяйте лечение крапивницы только врачу!
Диагностика
Анамнез помогает вывить причину аллергии. Если появилась крапивница на ладонях, нужно определить, с каким веществом соприкасались руки пациента. Во время осмотра внимание уделяется характеру высыпаний, времени существования волдырей, наличию лихорадки, отеков суставов.
Источник: https://gidroz.ru/kozha/krapivnica-na-rukah.html
Кожные патологии
Первое, что заподозрит каждый дерматолог, услышав жалобу на прыщики, – чесотку. На коже ладоней этот недуг проявляется мелкой красноватой сыпью, а под верхними слоями эпидермиса заметны сероватые полоски – ходы чесоточного клеща. Паразит чаще всего проникает под кожу между пальцами, так как именно в этом месте она очень нежная.
Среди кожных болезней, которые протекают с высыпаниями на коже ладоней, стоит отметить грибок. Он, как правило, поражает ногтевую пластину, но в запущенных случаях может перейти на кисти рук. И чесотка, и грибок являются заразными заболеваниями, поэтому следует избегать тактильного контакта с людьми, страдающими этими заболеваниями.
Крапивница на руках: фото у детей и взрослых, лечение, причины и симптомы
Состояние и внешний вид кожи, могут многое рассказать о самочувствии и здоровье человека. Скрытые внутренние заболевания и патологические состояния проявляются различными кожными проблемами.
Одной из таких проблем является неприятное заболевание — крапивница на руках.
Яркие пятна заметны для окружающих, что приносит моральный дискомфорт, особенно представительницам прекрасного пола. Мучительный зуд тяжело переносят дети. Заболевание требует немедленного лечения. А для этого необходимо правильно определить, какие факторы послужили пусковым механизмом для развития болезни.
Причины крапивницы на руках
Крапивница — это заболевание, которое может быть вызвано множеством причин.
Основная роль в механизме появления на руках сыпи в виде крапивницы, принадлежит гистамину. Гистамин — биологически активное вещество, которое в виде гранул находится внутри белых клеток крови (тучных клеток).
Под воздействием различных веществ, попавших внутрь организма или внешних факторов, происходит выброс гистамина тучными клетками. Свободный гистамин вызывает отек и воспаление тканей в месте выброса, образование на коже волдырей.
Различают 2 основных пути высвобождения гистамина из тучных клеток, провоцирующих начало крапивницы:
Иммунный вариант развития крапивницы
Лежит в основе большинства аллергических реакций.
При попадании аллергена (антигена) внутрь организма, иммунная система продуцирует специальные белки — иммуноглобулины (антитела). Антитела присоединяют к себе антигены, чтобы уничтожить их или приостановить размножение.
Образовавшийся комплекс в свою очередь присоединяется к тучным клеткам и провоцирует выброс гистамина. Симптомы крапивницы в этом случае наступают быстро, в течение 1-2 часов после контакта с аллергеном.
Крапивница на руках по типу иммунного ответа возникает:
После употребления в пищу некоторых продуктов питания (цитрусовые, шоколад, орехи, рыба, белок куриного яйца, красные ягоды). После укуса насекомых (комаров, пчёл). После контакта с некоторыми веществами и материалами (бытовая химия, косметические средства, металлические украшения, синтетическая одежда).
После вдыхания летучих газообразных веществ (духи, аэрозоли), пыли, пыльцы растений. После вакцинации. После воздействия внешних факторов (холода, тепла, воды, ультрафиолетового излучения, трения, вибрации). После стрессовых ситуаций, физических нагрузок.
Неиммунный вариант развития крапивницы
В этом случае, выделение гистамина происходит без участия иммуноглобулинов. Патогенное вещество напрямую действует на тучные клетки, минуя сложные цепочки связей антиген — антитело.
Такое влияние оказывают некоторые лекарственные препараты (например аспирин, некоторые противовоспалительные средства, антибиотики).
Узнать подробнее
Крапивница как симптом других заболеваний
В некоторых случаях крапивница на руках возникает не как самостоятельное заболевание, а как внешнее проявление скрытых внутренних патологий в организме:
- инфекционные и вирусные заболевания;
- грибковые поражения; кишечные расстройства;
- изменение гормонального фона;
- дисфункция щитовидной железы;
- онкология; аутоиммунные заболевания.
Наиболее характерными именно для крапивницы на руках, являются причины физического и пищевого характера.
Важно
Крапивница на руках — не заразна. Заболевание не передаётся от человека к человеку через рукопожатие или иным бытовым способом.
Симптомы крапивницы на руках
Все виды крапивницы объединяет единство симптомов. Как выглядит крапивница на руках, показано на фото.
Первичный патологический элемент — кожный волдырь, напоминает ожог от листьев крапивы. Именно отсюда происхождение названия болезни. Первоначально на коже рук появляется маленький прозрачный пузырь. Затем он увеличивается в размерах, вокруг образуется розовый или красный кант.
Начальные проявления крапивницы располагаются на кистях рук, на пальцах, на ладонях. Далее, количество волдырей растёт в геометрической прогрессии. Сыпь переходит в зону предплечий, на локтевой сгиб.
Кожа в местах высыпаний воспаляется, краснеет, отекает. Отек окружающих тканей затрагивает более глубокие слои кожного покрова и сдавливает нервные окончания. В результате, к волдырям присоединяется ещё один отличительный признак крапивницы — зуд.
Болевые ощущения при этом умеренные, но их постоянный монотонный характер доставляет человеку много страданий. Зуд усиливается в ночное время, мешает качественному сну, может даже вызывать эмоциональные расстройства.
Крапивница на руках возникает спонтанно и проходит бесследно. Длится менее 6 недель и редко перерастает в хроническую стадию.
Особенности крапивницы на руках у детей
Крапивница на руках у детей довольно частое явление. В большинстве случаев, заболевание проходит само собой и не требует серьезного лечения. Тем не менее обязательно нужно показать ребёнка врачу педиатру.
Чаще всего причиной крапивницы у детей является пищевая аллергия. Чтобы быстро определить на какой продукт питания возникла реакция, необходимо вести пищевой дневник. Новые лакомства нужно предлагать ребёнку в малых количествах, не более одного вида в сутки. Кормящая мать, на время лактации также должна придерживаться гипоаллергенной диеты.
Аллергическая реакция у ребенка может возникнуть на шерсть домашних животных. Если это произошло, лучше на время удалить питомца из дома. Возможно, по мере взросления, ситуация изменится.
Ещё одна причина крапивницы у детей — это поствакцинальные осложнения. Характерные высыпания могут появиться как реакция на один из компонентов вакцины.
Важно.
Прививки детям нельзя делать на дому. Крапивница может сопровождаться не только местным отеком, но и общим ангиоотеком (отек Квинке). Только немедленная медицинская помощь поможет избежать смертельного исхода.
Крапивница на руках у ребенка и взрослого, как видно по фото, имеет сходные симптомы и предпосылки к лечению.
Методы терапии выбирает врач учитывая возраст ребенка и тяжесть заболевания. Для снятия зуда, могут назначаться охлаждающие крема и мази. Хорошо помогает купание в ванне с добавлением отваров лекарственных трав (ромашки, череды, календулы). Также, необходимо следить, чтобы ребёнок не расчесывал волдыри и не занёс в ранки дополнительную инфекцию.
Лечение крапивницы на руках
Учитывая многофакторный патогенез крапивницы на руках, чем лечить заболевание может решить только доктор.
Стандартная схема лечения включает следующие этапы:
Визуальный осмотр, сбор анамнеза, определение причины заболевания. Устранение контакта с провоцирующим фактором или веществом. Очищение организма от аллергена. Для этого используются препараты сорбенты.
Снятие неблагоприятных симптомов с помощью медикаментов. Лекарственные препараты подбираются методом пробы, по принципу постепенного усиления действующего эффекта в следующей последовательности:
- антигистаминные средства Il поколения в минимальной дозировке;
- антигистаминные средства Il поколения в увеличенной дозировке (максимально в 4 раза);
- комбинирование антигистаминных препаратов разных поколений;
- гормональные препараты; иммунодепрессанты.
Проведение диагностических мероприятий по выявлению других хронических заболеваний и их лечение. Обучение пациента профилактическим мерам по недопущению рецидивов.
Профилактика крапивницы на руках
Для всех, кто хоть раз в жизни уже сталкивался с аллергией, очень важно знать как не допустить новых приступов. Особенно опасна крапивница на руках во время беременности или в детском возрасте, ведь медикаментозное лечение в этот период может быть противопоказано.
Чтобы уберечься от болезни, нужно соблюдать следующие правила:
Контролировать пищевые предпочтения. Отказаться от продуктов, вызывающих эпизоды аллергии. Ограничить посещение заведений общественного питания, при выборе продуктов в магазине, внимательно изучать состав. Использовать гипоаллергенную косметику.
Перед окрашиванием волос, проведением косметологических процедур и инъекций, проводить кожные пробы. Не допускать длительного пребывания на солнце или морозе. Защищать руки перчатками или солнцезащитными кремами. Не посещать солярий и баню. Избегать выездов на природу в период цветения луговых растений.
Несколько раз в день промывать нос солевыми растворами. Ежедневно делать влажную уборку в доме. Принимать только те лекарственные препараты, которые заранее одобрил лечащий врач. Не носить тесную надобную одежду.
Отдавать предпочтение натуральным тканям. Вести здоровый образ жизни. Отказаться от курения и употребления спиртных напитков.
Кожа это первый уровень защиты организма от негативного влияния окружающей среды. Именно поэтому, при соприкосновении с вредными веществами, в первую очередь страдает кожа рук. При появлении симптомов крапивницы на кистях и пальцах рук, не стоит впадать в панику.
Нужно припомнить, что вы делали, ели, пили в последние сутки и быстро устранить причину недуга. А грамотно подобранные доктором лекарства, помогут пережить несколько дней обострения без лишних физических и моральных страданий.
Источник: https://www.dermatit.net/krapivnica/krapivnitsa-na-rukah/
Другие причины прыщей на руках
Высыпания на ладонях возникают также при укусе насекомых. При аллергической реакции на вещества, которые при нападении вводят в кожу пчелы, комары и других насекомые, вокруг места укуса появляется мелкая отечная сыпь. К такой аллергии склонны преимущественно дети.

Кстати, у ребенка прыщики на ладонях могут быть спровоцированы пренебрежением правилами элементарной гигиены. Дети часто травмируют кожные покровы рук, при этом редко моют их с мылом – это и приводит к образованию сыпи.
Классификация заболевания по формам и видам
У крапивницы есть две формы – острая и хроническая.
Они отличаются друг от друга регулярностью появления и течением болезни.
- Острая уртикария развивается в течение нескольких часов после контакта с аллергеном, появляются ярко выраженные симптомы: сыпь, зуд, повышение температуры. При правильном лечении от симптомов болезни можно избавиться за 2 недели.
- Хроническая возникает при отсутствии лечения острой. В этом случае симптомы болезни могут появляться по причинам, не связанным с аллергической реакцией на определённый продукт или физическое воздействие. В некоторых случаях сыпь не сходит с тела месяцами. Хроническая крапивница на пальцах рук выглядит менее заметной и отличается отсутствием сильного зуда.
Видов у крапивницы намного больше. Это связано со множеством возможных причин развития заболевания, по которым и выделяют следующие виды уртикарии:
- Лекарственная, где в роли раздражителя выступают медикаменты.
- Контактная, когда сыпь появилась после прикосновения кожи рук к аллергену.
- Пищевая – если продукт, вызвавший сыпь, был употреблён внутрь.
- Дермографическая, когда симптомы болезни появились после сдавливания конечностей тесной одеждой.
- Солнечная – тот самый фотодерматоз. Крапивница после солнечных ванн – одна из редких форм его проявления.
- Термальная, или холодовая, – возникает после понижения температуры окружающей среды.
- Травматическая. В роли причины выступает травма или кожное заболевание.
- Потница – реакция на собственный пот, который слишком обильно выступает на поверхности кожи.
В некоторых случаях определить, почему появилась крапивница на предплечьях и запястьях рук, можно сразу. В другой ситуации потребуется помощь специалиста для точного выявления раздражителя.
Пузырьки на руках и ногах
Иногда небольшие волдыри появляются одновременно на ладонях и ступнях. В 99 % случаев их причиной является заражение одной из разновидностей энтеровирусной инфекции. Самый распространенный пример – вирус Коксаки. Возбудитель размножается в желудочно-кишечном тракте. Его опасность заключается в способности вызывать асептический менингит. Если человек перенес эту инфекцию однажды, впоследствии у него вырабатывается стойкий иммунитет.
Пузырьки, возникающие на ладонях и подошве, наполняются прозрачной жидкостью. Они не чешутся, но доставляют болезненные ощущения. У пациентов, зараженных вирусом Коксаки, появляются небольшие изъязвления в ротовой полости.
Рассмотрим часто встречающиеся причины высыпаний
Пемфигоид
Хроническое заболевание кожи аутоиммунного характера. Преимущественно поражает людей старшего возраста. По симптомам похоже на некоторые формы пузырчатки. Проявляется напряженными пузырями разного размера.
В зависимости от локализации сыпи различают несколько форм заболевания:
- Буллезный. Сыпь располагается в области паха, в подмышках, на внутренней стороне бедра, на ладонях и подошвах.
- Шрамовидный. Поражает слизистые.
- Гестационный. Развивается в период вынашивания ребенка, локализация – верхняя часть тела.
Дерматомиозит
Патология соединительной ткани, при которой поражаются гладкие и поперечно полосатые мышечные волокна и развиваются нарушения двигательной функции.
Среди симптомов чаще всего встречаются:
- слабость в мышцах;
- сильное повышение температуры;
- сыпь по типу эритемы;
- висцеральные симптомы.
Лечение основывается на гормональной терапии. При запущенных случаях болезнь имеет неблагоприятный прогноз.
Герпес
Проявляется везикулярной сыпью на слизистых и губах, также в области наружных половых органов.
Чаще всего вызывается вирусом простого герпеса 1 типа, реже 2. Симптомы:
- Начинается с покраснения и жжения.
- Позже образуется бугорок, превращается в везикулу.
- На последней стадии подсыхает и отпадает.
Лечение проводится препаратом на основе ацикловира, валацикловира или фамцикловира.
После попадания в организм вирус остается там навсегда и характеризуется рецидивирующим течением. Передается контактным путем.
Чесотка
Возбудителем заболевания является чесоточный клещ. Передается при применении общих гигиенических принадлежностей. Инкубационный период длится от часов до недель, чаще всего симптомы возникают на вторые сутки после заражения.
К ним относятся:
- кожный зуд, усиливающийся ночью;
- сыпь;
- едва уловимые сероватые полосы – следы ходов.
В связи с сильным зудом и расчесыванием, возможно присоединение инфекции. Основные лекарственные препараты – серная мазь, перметрин и другие.
Кожная болезнь, при которой развивается воспаление из-за закупорки устья волосяного фолликула. Чаще всего появляется у подростков, факторы риска: гормональное расстройство, стресс. Может развиться при хронических заболеваниях и инфекциях.
Существует множество разновидностей, которые проявляются в виде:
- открытых и закрытых камедонов;
- папулезной сыпи;
- узелков;
- пустул.
Для лечения используется местное средство, предупреждающее образование камедонов, уменьшающее продукцию кожного сала, оказывающее противовоспалительное действие.
Кандидоз
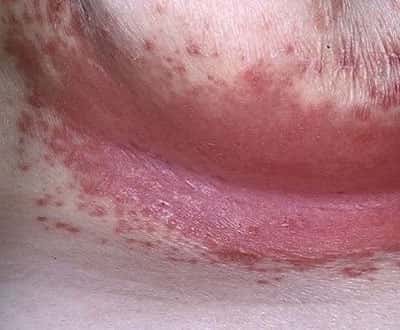
Заболевание вызывается размножением грибков рода кандида, постоянно присутствующих в организме человека. Триггером к активации флоры является снижение местного иммунитета, вызванное нарушением гигиены, приемом антибиотиков или другими факторами.
Как таковой сыпи при молочнице нет, но поверхность кожи принимает красноватый оттенок и сильно зудит, как и слизистые оболочки. Наиболее частая локализация – ротовая полость, наружные и внутренние половые органы. Характерным признаком являются белые творожистые выделения с кисловатым запахом.
Разновидность кожно-дерматологических заболеваний, вызванных вирусом, проявляющимся образованиями с углублением в центре. Не несет угрозу здоровью, но доставляет неудобство и носит косметический дефект.
Высыпания локализуются на шее, в области половых органов, подмышек. После выздоровления иммунитет не вырабатывается и повторное заражение возможно. Специфической терапии нет
Экзема
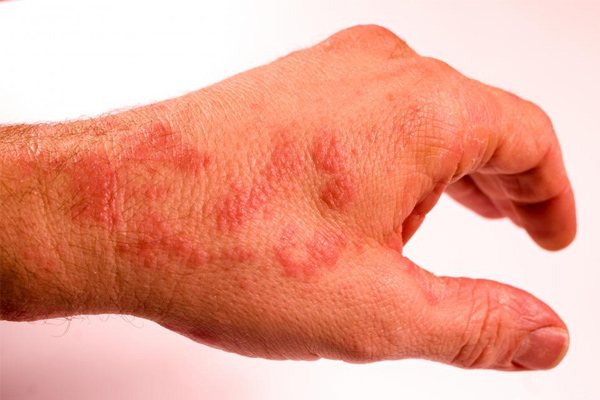
Также встречается название аллергический дерматит. Представляет собой кожную патологию, проявляемую в виде различных высыпаний, спровоцированных воздействием аллергена. Преимущественно подобную реакцию вызывают пищевые продукты, реже – пыльца растений, бытовая химия, материалы. Выделяют такие стадии болезни:
- Эритематозная. Сопровождается зудом и гиперемией кожи.
- Папуловезикулезная. Характеризуется высыпаниями в виде папул, наполненных жидкостью.
- Мокнущая. Пузырьки лопаются и выделяют серозную жидкость.
- Корковая. подсыхают и покрываются светло-желтой коркой.
Лечение включает обследование у дерматолога, сдачу анализов крови и проб на аллергены, диету. Профилактика – избежание воздействия аллергенов.
Демодекс
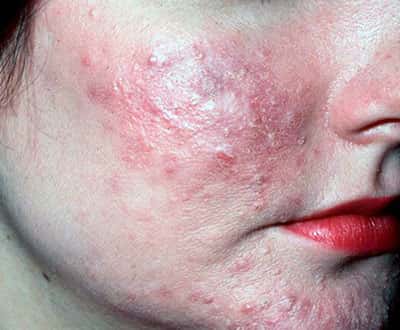
Заболевание кожи, развивающееся вследствие поражения клещом. Начинается преимущественно в подростковом возрасте и сопровождается формированием угрей, гнойничков и красных пятен на лице. Пораженные участки влажные и неприятно пахнут.
Предлагаем ознакомиться Бордовые точки на теле
Диагностика проводится путем микроскопического исследования. Лечение осуществляется серной мазью и специальным режимом ухода за кожей. Среди осложнений выделяют развитие других дерматологических заболеваний: дерматитов, угревой сыпи, розацеа.
Сыпь при ВИЧ
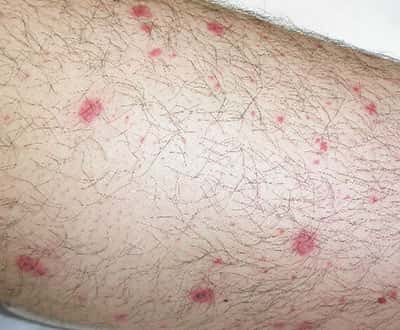
Сыпь является первым признаком заражения и развивается в первые недели после заражения. Часто ведет к появлению различных прыщей и пятен. Интенсивность может быть разной. Если сыпь является следствием употребления противовирусных лекарств, то она будет в виде участков, приподнятых над кожей (лекарственный дерматит).
Чаще всего сыпь при ВИЧ проявляется на плечах, груди, лице, животе или на руках. Следует обратить внимание что сыпь не является источником инфекции.
Общее название нескольких инфекционных заболеваний, сопровождающихся патологиями психики на фоне выраженной лихорадки. Причиной является заражения бактериями – внутриклеточными паразитами. Переносится вшами.
Симптомы:
- высокая температура;
- интоксикация;
- покраснение лица и конъюнктивит;
- понижение давления;
- миокардит;
- покраснение слизистых оболочек рта;
- повышение частоты сердечных сокращений.
При притрагивании к коже остаются геморрагии. Используются антибиотики, а также лекарства для снижения симптомов.
Шок токсический
Системное заболевание, представляющее опасность для жизни. Причинами развития являются заражение стафилококком и стрептококком.
Проявляется покраснением слизистой рта, сыпью в подмышках и в паху, по форме напоминающую ожог, быстрое повышение температуры тела, появление симптомов простуды, низкое давление, головокружение.
На более поздних стадиях – некроз кожи, заражение крови, шелушение кожных тканей на подошвах рук и ног, блефарит, конъюнктивит.
Потница
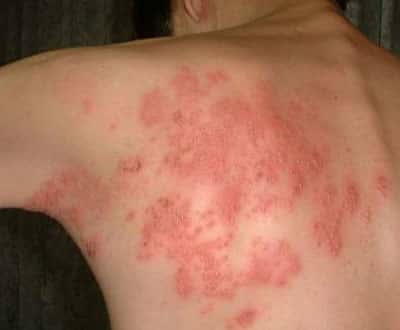
Представляет собой разновидность дерматита, которая возникает из-за чрезмерной потливости или раздражения кожи. Основным отличием заболевания от похожих является расположение высыпаний: при потнице они локализуются в местах наибольшего потоотделения – в складках, подмышками, на спине.
Клинически проявляется мелкой сыпью розового или красноватого цвета, сопровождается зудом.
Вирусное заболевание, передаваемое от человека к человеку и характеризующееся общей интоксикацией и высыпаниями. На сегодняшний день оспа считается побежденной благодаря вакцинации.
Сначала развивается общая симптоматика инфекционных заболеваний – повышение температуры, ломота, озноб. Нередко заболевание сопровождается признаками тошноты и рвоты. На 4 сутки проявляет сыпь, трансформирующаяся в папулы и пузырьки, которые лопаются и оставляют следы.
Сифилис
Заболевание, вызываемое бледной трепонемой и проявляющиеся в виде появления твердых шанкров по телу. Передается половым путем и через контакт с зараженными биологическими жидкостями человека.
Существует специфическое лечение которое часто приводит к полному выздоровлению, но при прогрессировании болезнь поражает внутренние органы, включая нервную систему и может привести к смерти.
Холодовая аллергия
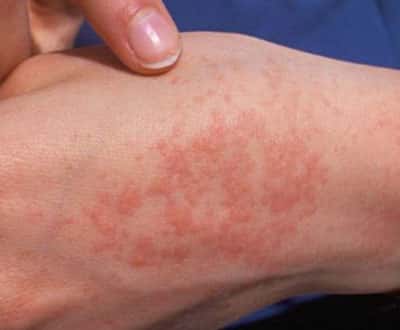
Воздействие характеризуется как особая реакция иммунной системы, причиной которой являются специфические процессы в организме. Чаще всего к ним относится: иммунные нарушения, аутоиммунные и онкологические заболевания, хронические процессы, инфекции.
Высыпания на тыльной стороне
Пузырьки на внутренней стороне руки практически незаметны окружающим, а вот прыщики с наружной части ладони причиняют не только физический, но и психологический дискомфорт. На тыльной стороне мелкие волдыри обычно возникают при обострении дерматита.
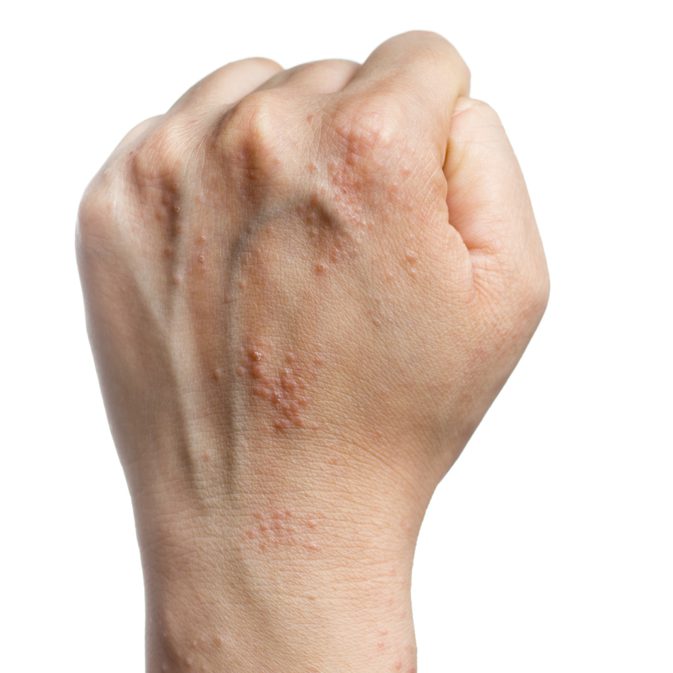
В зависимости от фактора, спровоцировавшего появление водянистых прыщиков на ладонях, различают:
- аллергический дерматит – реакция эпидермиса на контакт с химическими веществами, медикаментами, шерстью животных, цветочной пыльцой и т. д.;
- контактный дерматит – чаще возникает при механическом воздействии раздражителя, которым могут быть ультрафиолетовые лучи, бижутерия, синтетические ткани и др.;
- атопический тип болезни неинфекционной и неаллергической природы.
Крапивница на руках – почему руки страдают чаще?
- Хронические заболевания печени, при которых нарушен обмен гистамина (наблюдается его избыток).
- Заболевания ЖКТ, дисбактериоз.
- Артрит.
- Новообразования.
- Нарушения в работе эндокринной системы.
- Пищевая аллергия.
- Медицинские препараты.
Наиболее вероятные кандидаты – антибиотики, местные анестетики. - Холодовая крапивница на кистях рук и выше. Предвестники аллергии – покалывание, легкий зуд в кистях при наступлении морозов. Нередки отеки кистей, пальцев.
- Бытовая пыль, шерсть, перхоть, слюна домашних любимцев также могут вызвать сыпь.
- Причины механической крапивницы на руках кроются также в укусах насекомых.
В случаях с крапивницей на локтях, других участках рук, врачи нередко затрудняются в диагностике: слишком много других заболеваний кожи и внутренних патологий дают похожую сыпь.
Вот почему подход к исследованию, лечению строго индивидуальный.
Аллергия в виде крапивницы на руках у человека встречается довольно часто. Почти 10% населения нашей планеты имеют дерматологические заболевания кожи рук.
https://www..com/watch?v=cOiAvUaB-Ng
Что такое крапивница на руках (уртикария)? Это заболевание кожи, характеризующееся высыпаниями, которые напоминают ожоги от двудомной крапивы.
Уртикарию достаточно сложно отличить от других видов аллергических реакций. Чаще всего она возникает крапивница на руках, фото, симптомы и лечение будут рассмотрены ниже.
Крапивница на ладонях у взрослых и других частях тела характеризуется появлением красных волдырей чаще всего округлой формы с розовой окантовкой по контуру. Волдыри бывают разных размеров и немного выступают над кожным покровом.
Крапивная лихорадка может сопровождаться отечностью и зудом, а также повышением температуры. Иногда возникает отек Квинке и жжение органа, на котором появились высыпания.
При тяжелом течении болезни пятна и волдыри могут менять свое местоположение, появляясь в одних местах и исчезая в других.
Самым главным отличием от других кожных высыпаний является то, что после выздоровления на коже не остаются рубцы или какие-либо другие следы.
Выделяют 3 формы течения болезни:
- острую;
- хроническую;
- рецидивирующую.
Острая характеризуется стремительным течением, заболевание проявляется в течение 1-2 часов и длится не более 15 дней. Хроническая может протекать в течение нескольких недель или даже месяцев. Рецидивирующая отличается повторением приступов недуга.
Посмотрим, как выглядит крапивница на ладони: фото доступны ниже.
Если появилась крапивница на руке причины сыпи могут быть обусловлены самыми разнообразными факторами. Выявить все источники появления уртикарии очень сложно. С каждым годом у людей находятся все новые причины ее возникновения.
При контакте аллергена с человеком защитная функция его организма начнет незамедлительную оборону. Начнется выработка специального вещества — гистамина для обезвреживания аллергена. Но переизбыток гистамина наносит вред. В сосочковом слое дермы, который находится в соединительной ткани, возникает острый воспалительный процесс.
И всё же, крапивница на руках от чего возникает? Уртикария может появиться как вследствие аллергической реакции на определенное вещество, так и из-за какой-то болезни в организме человека.
Причины возникновения крапивницы разделяют на несколько видов:
- Пищевая: возникает при употреблении в пищу аллергенных для человека продуктов: меда, орехов, цитрусовых, шоколада, морепродуктов, молока, свинины, пряностей, сладостей и соков с красителями и т.д.
- Лекарственная: является результатом применения препаратов: антибиотики, витамины, БАДы, вакцины и любых других препаратов.
- Холодовая: появляется вследствие резкого перепада температур воздуха или воды.
- Инсектная: при укусах насекомых, обычно – пчел, ос.
- Солнечная: проявляется от воздействия губительного ультрафиолетового излучения.
- Механическая или физическая: при воздействии на кожу рук внешними раздражителями: моющие средства, стиральные порошки, косметические средства и средства личной гигиены; натирание одеждой или какими-либо предметами.
- Аэроаллергенная: аллергия на пыльцу растений, духи, пух деревьев, аэрозольные освежители воздуха, шерсть животных.
- Аутоиммунная: антитела в организме уничтожают полезные антитела, органы или ткани.
- Патологическая: возникает вследствие болезни в организме: патологии печени, желудочно-кишечного тракта и заражения вирусами, бактериями или паразитами.
- Нервная: ссоры, нервные потрясения, депрессии.
При подозрении на крапивницу нужно обращаться к доктору дерматологу как можно быстрее, потому что велик риск тяжелого течения заболевания: миграции сыпи на другие органы и отека Квинке.
Заниматься самолечением строго противопоказано! Только специалист должен поставить диагноз и назначить лечение!
Со стопроцентной уверенностью нельзя поставить точный диагноз «крапивница», потому что нет специфических тестов для определения данного заболевания.
Постановка диагноза пациенту осуществляется на основании общей картины обследования: учитываются ответы пациента, производится осмотр кожных покровов, проводятся кожные тесты на аллергены, проводятся дополнительные анализы крови на наличие других заболеваний.
Для ясной картины болезни важно определить ее причину. Может потребоваться осмотр несколькими специалистами: аллергологом, иммунологом, дерматологом, а иногда – врачами узкого профиля: гастроэнтеролога, отоларинголога, стоматолога, гинеколога.
Если причина заболевания не установлена, лечение может оказаться неэффективным!
Схема лечения крапивной сыпи на руках:
- поиск причин высыпаний;
- прием антигистаминных препаратов;
- прием препаратов для выведения аллергена из организма, обильное питье;
- обработка очагов воспаления успокаивающими средствами;
- компрессы из трав для снятия отеков и зуда;
- соблюдение диеты;
- лечение сопутствующих болезней, на фоне которых появилась крапивница на пальце руки или ладони.
Для снятия зуда можно принять таблетированные препараты: Фексофенадин, Лоратадин, Астемизол. Они эффективны в этом направлении и не вызывают побочных эффектов в виде сонливости.
Чтобы местно избавиться от зуда и жжения подойдут негормональные мази от крапивницы на руках: Фенистил, Гестан, Незулин. Их следует аккуратно нанести тонким слоем без втирания на очаги поражения.
Можно сделать компрессы растворами ментола, димедрола, салициловой кислоты.
При выявлении причины крапивницы нужно избавиться от раздражающего фактора. Если это пищевая аллергия, то необходимо выводить из организма источник хвори и отказаться от употребления его в пищу. Для выведения назначается обильное питье и адсорбирующие препараты: активированный уголь, Алмагель, Полисорб и т.д.
Руки нужно мыть только теплой водой, использовать щадящие средства для мытья.
При уртикарии следует исключить употребление алкоголя, курение, стрессы.
Чтобы не спровоцировать повторный рецидив болезни, нельзя принимать следующие препараты: Аспирин, Кодеин, ингибиторы АПФ.
При крапивнице назначают антигистаминные препараты внутрь: Зиртек, Эриус, Телфаст, Цетрин, Кларитин.
Если такая терапия оказывается неэффективной, то дерматолог прописывает глюкокортикоидные лекарства: Диспропан, Целестон и гормональные мази. Все о лечении крапивницы препаратами аптечного происхождения можно узнать в статье по ссылке.
При осложнении отеком Квинке назначают Эпинефрин.
Применение народных методов лечения должны быть согласованы с лечащим доктором во избежание аллергических реакций и неэффективности лечения.
- Укропный сок от зуда. Пучок свежего укропа промывают водой, отжимают сок и прикладывают на кожу рук на 30 минут. Сок укропа успокаивает кожу и хорошо снимает зуд.
- Порошок из корня аира. Корень аира болотного высушить, растереть в порошок и принимать 0,5 ч. л. перед сном, запивая жидкостью.
- Ванночки из настоя травы багульника. Взять 1 литр готового настоя травы багульника и опустить руки на 20 минут. Кожа быстрее восстановится и успокоится.
- Сок сельдерея. Сок сельдерея пахучего принимать по 0,5 ч. л. 3 раза в день. Его можно приготовить самостоятельно или купить в аптеке.
- Настой крапивы. Для приготовления настоя глухой крапивы (яснотка) нужно залить 1 ст. л. измельченных листьев 1 стаканом кипятка, остудить, разделить на 3 порции и принимать 3 раза в день.
Еще больше народных средств от крапивницы можно найти здесь.
Пациентам с пищевым видом заболевания следует придерживаться
гипоаллергенной диеты
, не употреблять в пищу новые и неспецифические для данной местности продукты.
При диагностике очень важно правильно определить источник болезни. Обращение за помощью к специалисту на ранней стадии и неукоснительное следование назначенному плану лечения – залог положительного исхода и бесследного исчезновения высыпаний.
А что скажет Елена Малышева о крапивнице? Узнаем мнение известного терапевта в следующем видео.
Видите неточности, неполную или неверную информацию? Знаете, как сделать статью лучше?
Хотите предложить для публикации фотографии по теме?
Источник: https://skincare-gid.ru/krapivnitsa-na-rukakh/
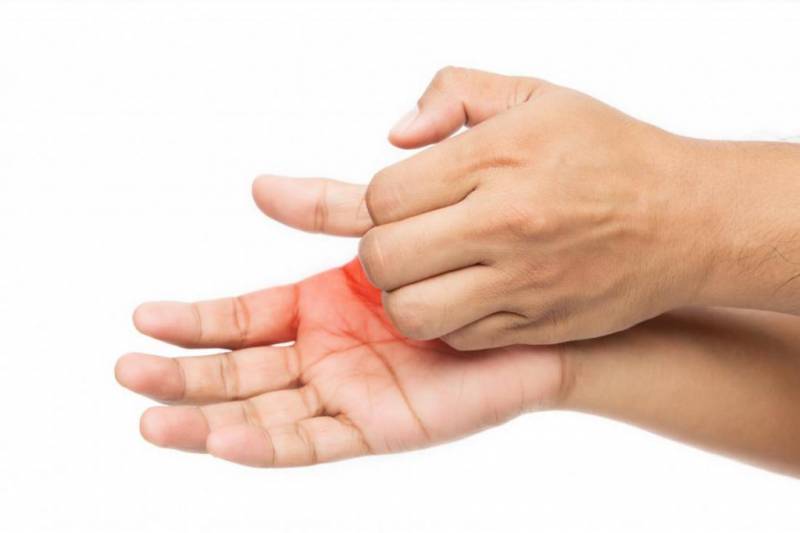
Почему прыщики зудят
Прыщи на внутренней стороне кисти практически во всех случаях сильно чешутся. Почему так происходит, что вызывает зуд? На самом деле зуд – это естественная реакция эпидермиса на течение атипичных процессов в организме. Сам факт того, что прыщики на ладонях чешутся, может говорить о том, что у больного инфекционное заболевание (чесотка, ветряная оспа, корь, грибок и пр.), поэтому при появлении пузырьков необходимо обязательно посетить дерматолога.
Лечебные мероприятия
После прохождения полного обследования и установления причины развития болезни специалист определяет, каким будет лечение. Независимо от тактики, основная задача терапии – исключить аллерген, спровоцировавший крапивницу.
Только при отсутствии взаимодействия раздражителя с организмом, заболевание не будет вновь давать о себе знать.
Медикаментозное лечение
Все терапевтические действия по избавлению от патологии заключаются в выполнении трех основных пунктов:
- устранить симптомы патологии;
- очистить организм;
- купировать воспалительный процесс.
Поэтому во всех случаях специалисты прописывают препараты антигистаминной группы, которые способствуют быстрому снятию аллергических симптомов и восстановлению нормального состояния.
Кроме этого, такие средства предотвращают дальнейшее развитие и поражение других систем и органов. Наибольшей популярностью пользуются Эриус, Цетрин, Кларитин, Зиртек.
При отсутствии положительного результата, дозировку, как правило, увеличивают до четырех раз. После приема этих лекарств могут быть прописаны средства первого поколения:
- Тавегил;
- Супрастин;
- Димедрол;
- Акривастин.
По теме
- Крапивница
Как предотвратить возникновение аллергической реакции по типу крапивницы
- Инна Викторовна Жихорева
- 28 июля 2020 г.
Также не лишним будет употребление сорбентов, способствующих более быстрому выведению аллергического вещества из организма, в случае его попадания через систему пищеварения. Можно принимать активированный уголь или любой препарат, обладающий аналогичными свойствами и не причиняющий вреда здоровью.
Для снятия зуда и воспаления с пальцев и ладоней отлично подойдут крема или мази, обладающие местным антигистаминным действием. Это могут быть:
- Фенистил гель;
- Совентол;
- Псило бальзам.
В случае более сложного течения болезни специалист может назначить иммуностимулирующую терапию или прием кортикостероидов. Важно, однако, не забывать, что такое лечение применяется в самых крайних случаях, поскольку, несмотря на свою эффективность и быстрое действие, такие препараты способствуют сильному подавлению иммунной системы.
Обычно такие методы используются при отеке Квинке. Внутрикожные инъекции делают не более трех дней, а таблетки рекомендуется пить в течение 14 дней.
Диета
Не меньшее значение в лечении крапивницы на руках играет и соблюдение режима правильного питания. Для составления меню прежде всего необходимо выявить аллерген. Это можно установить при прохождении теста на аллергопробу.
В этих целях больному на протяжении дня запрещено что-либо употреблять в пищу. Постепенно с каждым днем вводится по одному продукту, до тех пор, пока не определится, что именно вызывает аллергическую реакцию.
Человеку, у которого была диагностирована крапивница, рекомендуется исключить из рациона следующие продукты:
- цитрусовые;
- алкоголь;
- орехи;
- мед;
- шоколад;
- мучное;
- красные и оранжевые овощи и фрукты.
Можно употреблять:
- цельное молоко;
- зеленые яблоки;
- куриное мясо;
- вареные овощи.
Питание должно быть дробным, до 5 раз в день маленькими порциями.
Как лечить
Важно понимать, что сыпь на ладони не является самостоятельной болезнью. Это симптом, который нуждается в медикаментозной коррекции. Но если основная причина высыпаний не будет устранена, они могут появиться снова. Чтобы избавиться от проблемы навсегда, необходимо заняться лечением основного заболевания.
Чтобы избавиться от такого косметического дефекта, как прыщики на коже ладоней, нужно смазывать их витамином Е, который продается в любой аптеке и имеет жидкую форму. Токоферол увлажняет и смягчает эпидермис, запускает регенерационные процессы. В качестве монотерапии маслянистые витамины не используют, так как максимальный терапевтический эффект от них можно получить только в том случае, если использовать их в комплексе с другими препаратами, назначенными врачом. Для лечения заболеваний, которые могут вызывать прыщи на ступнях и ладонях, специалисты прописывают:
Помимо аптечных препаратов, врачи часто рекомендуют протирать ладони отваром из березовых почек, свежих ежевичных листьев, ивовой коры или прикладывать к пораженным местам кашицу из капустного листа, сырого картофеля.
Способы диагностирования источника сыпи
Крапивница на пальцах лечится в течение двух недель.

Точную схему лечения может определить только врач. Не следует заниматься самолечением на основании опыта знакомых или людей из интернета. У каждого человека свои противопоказания и реакции, которые сможет учесть лишь специалист.
Само заболевание проходит по мере выведения аллергена из организма. Чтобы ускорить этот процесс, врачи назначают:
- энтеросорбенты;
- мочегонные средства;
- специальное питание, которое не содержит аллергенов и подразумевает употребление большого количества жидкости.
Помимо этого, пациенту предстоит симптоматическое лечение с помощью:
- противовоспалительных мазей, уменьшающих зуд (они могут быть гормональными и негормональными);
- успокоительных средств;
- противоаллергических препаратов (приём антигистаминных средств является обязательным пунктом при любых формах крапивницы).
В качестве эффективных средств для облегчения состояния при крапивнице можно использовать:
- Мочегонные травы, например, отвар корешков малины.
- Противовоспалительные средства, такие, как мятная настойка, отвары ромашки и чабреца, касторовое масло и сок чистотела.
- Успокоительные отвары и настойки, например, из корня валерианы. Побочным эффектом этих средств является повышенная сонливость.
Сыпь на ладонях у детей
На руках у малышей очень часто появляются различные высыпания: у грудничков это, как правило, потница, а вот к поиску причины сыпи у ребенка старшего возраста необходимо подходить более основательно. Так, прыщики на руках могут свидетельствовать о:
Высыпания с гиперемией ладоней могут возникнуть при патологиях сосудистой системы. В этом случае на коже внутренней стороны кисти будут виднеться точечные кровоизлияния в виде небольших узелков. Этот симптом называется геморрагической сыпью. Если она быстро распространяется по всему телу, ребенка необходимо срочно госпитализировать, поскольку точечные пятнышки могут указывать на воспаление и повреждение мелких и крупных кровеносных сосудов.
Чтобы избавить ребенка от прыщиков, пораженные ладошки смазывают антисептиками (раствором йода, настойкой календулы или бледно-розовым раствором марганца). Обрабатывать высыпания необходимо минимум 2-3 раза в день.

Что такое сыпь?
Нормальный вид кожи отражает внутреннее здоровье человека, но как только в организме происходят сбои, то они появляются первым делом именно на дерме. Шелушение, красная сыпь, и многие другие симптомы могут говорить о внутренних нарушениях организма.
Именно поэтому существует ряд разнообразных видов красной сыпи, отличающихся по внешнему виду и причинам возникновения:
- Пузырек – небольшая полость, наполненная внутри серозной жидкостью, имеет размер не более 1 сантиметра. Подразделяются на одно и многокамерные. После их открытия на дерме остаются язвочки и эрозии;
- Гнойники делятся на ряд видов: глубокие, фолликулярные, поверхностные, но всех их отличает одна природа – в полости пустулы находится гной;
- Папулы или узлы могут иметь размер от 1 мл до 3 см. Их наличие изменяет цвет и консистенцию кожи;
- Волдыри — представляют собой небольшие образования на коже. Их цвет розовый, а жизненный промежуток достаточно мал. Очень часто не требуют лечебного вмешательства и исчезают спустя несколько часов;
- Пятнышки — изменяют цвет кожи, при этом поврежденная дерма продолжает находиться на одном уровне со здоровой.
Пузырьки Гнойники Папулы Волдырь Пятнышки
Диагностирование источника сыпи достаточно сложный вопрос. Делается такой диагноз только дерматологом.
Диагностика для взрослых:
- Визуальный осмотр – сыпь проверяется на характерные особенности, достаточно часто они индивидуальны для многих болезней;
- Для исключения сыпи как симптома инфекционного заболевания назначается ряд анализов: изучение секрета гнойников;
- анализ крови – эта дополнительная информация помогает для получения дополнительной информации для постановки диагноза.
Дифференциальная диагностика сыпи у детей:
- Первичный осмотр ребенка и ощупывание сыпи на предмет характерных особенностей;
- Сопоставление клинического осмотра с иными методами исследования вроде первичного элемента сыпи и характера его распределения. К примеру, если сыпь появилась в первый день болезни, то это вирусная инфекция. Существует сводная таблица подобных сопоставлений, помогающая врачу вычислить источник сыпи.
Сыпь – это внешние изменения кожного покрова и слизистых появляющаяся вследствие как правило различных заболеваний и измененных состояний организма. Очень часто высыпания являются сигналом о присутствии раздражителя или определенной патологии. Инфекция также вызывает измененные состояния кожного покрова, рассмотрим причины этих явлений ниже.
Основными причинами образования сыпи являются:
- инфекции;
- аллергические реакции;
- сердечно-сосудистые патологии.
Часто покраснения появляются из-за попадания в организм инфекции. Тогда имеются и иные симптомы: лихорадка, озноб, боли в горле или животе, кашель, понос, насморк.
Нередко сыпь проявляется как симптом аллергии. В этом случае она практически всегда сопровождается сильным зудом. Поводом заподозрить такое является отсутствие симптомов заражения и контакт с вероятным аллергеном.
В целях профилактики
Чтобы не допустить первичного или повторного появления пузырьков на ладонях, необходимо постоянно следить за своей гигиеной:
Чем опасны аллергические высыпания
Крапивница на ладонях сопровождается зудом. Постоянное почёсывание рук может привести к раздражению и травме высыпаний. Из-за этого часто присоединяется бактериальная инфекция.
Самым опасным осложнением уртикарии на руках является аллергическая реакция в сторону дыхательных путей. Если не изолировать больного от аллергена, у него может произойти отёк гортани. При отсутствии медицинской помощи вероятен летальный исход.
Чтобы избежать всех возможных осложнений крапивницы, необходимо обратиться к терапевту сразу после её возникновения. По возможности следует устранить влияние раздражителя на пациента. Если он не выявлен, то придётся посетить других врачей – аллерголога, иммунолога и дерматолога. Они подтвердят диагноз, а также проведут кожные тесты на определение аллергена. После этого можно приступать к лечению.
Предлагаем ознакомиться Белые пупырышки на коже рук
Сыпь на ладонях и ступнях у ребенка в виде прыщиков, волдырей или пятен, фото с пояснениями
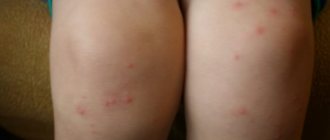
Сыпь! Казалось бы, от чего только она не появляется! Однако каждый случай требует внимания, ведь, не приняв вовремя мер, можно пропустить серьезное заболевание.
Особенно неприятно, когда она обнаруживается на ладонях и ступнях у ребенка. Он может испытывать дискомфорт при ходьбе, а заразные болезни, вызывающие сыпь, могут перейти к здоровым детям. Отчего она появляется? Как выяснить, опасно это или нет?
Сыпь во всем ее многообразии
Прыщи и покраснения на коже всегда неприятны, особенно на руках. Они заставляют окружающих опасаться заражения, родители других детей запрещают им играть с больным ребенком. Конечно, причина появления может быть совершенно безобидной, но рисковать никто не хочет.
Разновидностей сыпи великое множество:
- водянистые пузырьки возникают при некоторых вирусных заболеваниях, вскрываясь, могут послужить входными воротами для инфекции;
- закупорка сальных желез выглядит как белые или черные точки на коже;
- воспалительные процессы в сальных железах приводят к образованию подкожных папул;
- гнойные волдыри болезненны, сильно мешают ребенку;
- сухие прыщи могут быть покрыты коркой;
- пятна с чешуйками и пузырьками часто еще и зудят;
- красная сыпь вызывается как безобидными причинами, так и рядом инфекционных заболеваний.
Что может вызвать появление высыпаний на ладонях и ступнях у детей?
Причин появления сыпи у ребенка на ладошках и ступнях несколько. Самой безобидной является потница, вызванная перегревом. Она может пройти сама, но мелкие красные прыщи легко спутать с сыпью другого происхождения. Отчего бы ни появилась сыпь на ладошках у ребенка, надо показать ее врачу (рекомендуем прочитать: сыпь на спине после температуры у ребёнка: причины, способы лечения).
Затягивать с обращением за медицинской помощью не следует. Некоторые заболевания проявляются высыпаниями на короткий срок, а когда прыщики пройдут, поставить диагноз будет сложнее. Другие разновидности сыпи могут развиваться, вызывая дальнейшее ухудшение состояния кожи.
Воспалительные процессы на руках и ногах помешают ребенку нормально играть, а школьнику – учиться. Чтобы избавить ребенка от дискомфорта, надо своевременно выявить возбудителя и начать лечение.
Грибковая инфекция
Болезнетворные грибки присутствуют на коже любого человека. Однако проявлять себя они начинают при снижении иммунитета. Причиной грибкового заболевания могут стать также стресс, недостаточное и несбалансированное питание, длительный прием антибиотиков. Может грибок развиться и на фоне нарушения гормонального баланса, заболеваний кишечника.
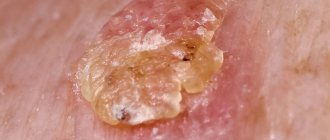
Грибковое заболевание сопровождается появлением аллергической сыпи, состоящей из пустул. Пустула представляет собой круглый прыщ, внутри которого содержится гной. Позднее на месте пустул образуются корочки.
Высыпания могут вызывать чувство жжения и зуд. Локализация может быть различна, но чаще всего поражаются ступни и ладошки.
Лечить грибок долго и трудно. Болезнь носит хронический рецидивирующий характер. Однако лечить надо упорно, поскольку грибок может распространиться по телу, привести к поражению волосистой части головы и алопеции.
Особенно тяжело заболевание протекает у страдающих сахарным диабетом, астмой, заболеваниями сосудов.
Чтобы избежать осложнений и вторичного инфицирования другими болезнетворными организмами, необходимо обратиться к дерматологу и выполнять все его назначения.
Насекомые и паразиты
Примером причины таких высыпаний могут служить глисты. Они находятся внутри организма, чаще всего в просвете кишечника, однако реакция организма на них нередко приводит к появлению сыпи. Сыпь, вызываемая глистами, бывает разного вида:
- мелкие красные прыщики, как при крапивнице;
- пораженные области, имеющие вид экземы;
- угри или фурункулы;
- новообразования на коже типа папиллом и папул.
Образовавшиеся высыпания чешутся, вид их зависит от типа поселившихся в организме паразитов. Лечение зудящих пятен даст результат только в том случае, если будет сочетаться с противогельминтной терапией.
Возникает сыпь на ладонях и при заражении чесоткой (на фото). Чесоточный клещ, вызывающий заболевание, поселяется в верхнем слое кожи. Заражение происходит при контакте с больным человеком или предметом, которого он касался. Вызываемые чесоткой прыщики очень чешутся, не дают ребенку покоя, зуд усиливается по ночам (подробнее в статье: чесотка у ребенка: симптомы с фото и способы лечения).
При малейшем подозрении на чесотку необходимо обратиться к врачу, так как она может распространиться по всему телу и очень заразна. Больного надо изолировать, выделить ему отдельные полотенца и постельное белье.
Укусы насекомых обычно приводят к появлению покраснения, припухлости или волдыря в месте повреждения кожи. Они могут сопровождаться сильным зудом или даже острой болью. Сыпь, имеющая вид крапивницы, появляется в том случае, если у ребенка возникает аллергия на яд насекомого. Вид сыпи могут иметь множественные укусы блох, вшей или муравьев.
Кожные заболевания иной природы
Плоские папулы, сливающиеся в обширные сплошные пятна, покрытые серебристыми чешуйками, возникают на коже при псориазе. Образование папул сопровождается сильным зудом. Заболевание носит аутоиммунный характер, для окружающих не опасно. Однако вылечиться от него нельзя, можно только приостановить развитие болезни и купировать рецидивы.
Экзема на руках тоже не заразна. Считается, что она носит аллергический характер, однако точное происхождение заболевания неизвестно. В группе риска дети, у которых эта болезнь встречается в семье. На коже появляются мелкие прыщи, их образование сопровождается покраснением, отеком и сильным зудом.
Медицина знает немалое количество болезней, проявлением которых является сыпь. Часто высыпания сигнализируют о заболеваниях внутренних органов:
- Поражения желудочно-кишечного тракта могут вызвать гангренозную пиодермию, при которой на ногах появляются пятна, похожие на следы от укусов насекомых, однако позднее, при отсутствии лечения, пятна превращаются в язвы с фиолетовыми краями.
- Болезни печени на начальном этапе сообщают о себе характерными кожными высыпаниями. В крови растет содержание желчной кислоты, что приводит к общему отравлению. При закупорке желчевыводящих путей сыпь образуется на ладонях и ступнях. Внешне пятна напоминают следы от ожогов. Сыпь может сочетаться с сосудистыми звездочками, они очень чешутся, особенно ночью.
- На руках может появиться нервная экзема. Она свидетельствует о неполадках в работе нервной системы. Причинами высыпаний могут стать нервное перенапряжение, стресс. Сыпь внешне сходна с крапивницей, сильно зудит (рекомендуем прочитать: как выглядит крапивница у детей и фото начальной стадии).
- При заболеваниях крови или сосудов повреждение стенок капилляров приводит к появлению маленьких пятнышек ярко-красного цвета – петехий. Распознать их происхождение помогает то, что при надавливании сыпь не меняет цвет. Сыпь покрывает все тело. У детей, особенно новорожденных, возможны высыпания из-за болезни Верльгофа – перекрытия капилляров и мелких артерий тромбами. Петехии возникают в местах инъекций, безболезненны. Сыпь может сигнализировать о гемобластозе или быть следствием сахарного диабета. При сахарном диабете она говорит об изменении уровня сахара в крови и появляется на любых участках тела, в том числе на ступнях.
В каких случаях необходимо обратиться к врачу?
Появление на коже изменений, не вызванных известными внешними причинами, всегда сигнализирует о какой-либо болезни. Часто вместе с прыщами или пятнами проявляются другие симптомы, что позволяет предположить то или иное заболевание. Лечить высыпание самостоятельно можно только в том случае, если его происхождение точно известно. В остальных случаях надо сразу обращаться к врачу.
Использование для борьбы с зудом зеленки изменит цвет пятен, мази могут исказить картину. Чтобы лечение было успешным, надо помочь врачу поставить правильный диагноз. Откладывать посещение специалиста не стоит, так как проявления болезни могут пройти, но сама болезнь останется, а диагностировать ее будет сложнее.
https://www.youtube.com/watch?v=Ja5KDAwJ_3s
При появлении сыпи в зависимости от сопутствующих обстоятельств обращаются к разным врачам:
- после приема лекарств, контакта с бытовой химией, введения нового продукта или присутствия сильных запахов – к аллергологу;
- при сочетании кожных проявлений с высокой температурой и плохим самочувствием – к инфекционисту;
- в случае усиления проявлений, образования волдырей, появления чувства жжения, покалывания, кровоточивости – к дерматологу;
- распространение покраснения после укуса клеща, даже если с момента укуса прошло значительное время, – повод незамедлительно посетить инфекциониста (рекомендуем прочитать: как выглядят укусы комаров у детей: способы снятия зуда и опухоли с фото).
ЧИТАЕМ ТАКЖЕ: укус клеща у ребёнка: симптомы, последствия, способы лечения
Раннее обращение за медицинской помощью поможет быстро принять меры даже в случае опасного заболевания. Не стоит рисковать здоровьем ребенка, используя домашние методы борьбы с патологиями кожи.
Источник: https://www.deti34.ru/simptomy/kozha/syp-na-ladoshkah-u-rebenka.html
Причины возникновения
К появлению на коже у малыша различных высыпаний могут привести самые различные причинные факторы. Выраженность симптомов в этом случае обычно разная и зависит от многих исходных факторов. Так, течение заболевания у новорожденного малыша может существенно отличаться от такого у подростка.
Родителям следует помнить, что недооценивать появление у ребенка различных высыпаний не стоит. Эти симптомы могут быть лишь «верхушкой айсберга» и свидетельствовать о наличии выраженных нарушений в состоянии детского организма.
При появлении высыпаний на коже родители должны обязательно обратиться за консультацией к врачу. Провести диагностику в домашних условиях невозможно, так как требуется не только проведение клинического врачебного осмотра и обследования, но и выполнение анализов.
Сыпь на ладошках у ребенка и ступнях – причины и лечение
Сыпь на ладонях — признак многих кожных проблем. В основном это контактный дерматит или результат химического или ядовитого воздействия на кожу. Однако есть и другие более серьезные причины появления высыпания на ладонях.
Сыпь на ладонях и ступнях у ребенка или взрослого может появиться в результате действия бактерий или вирусов, при аллергической реакции на некоторые продукты питания и лекарственные средства или быть спровоцированной мозолями.
Некоторые заболевания тоже могут вызывать сыпь на ладонях и стопах.
Человек постоянно находится в контакте с окружающей средой, и чаще всего он осуществляется через руки. Поэтому неудивительно, что именно с рук начинаются многие заболевания.
Какой бывает сыпь?
Высыпания на ладошках и ступнях у детей могут выглядеть по-разному:
- в некоторых случаях на ладонях появляются пузырьки, внутри которых содержится жидкость;
- если в сыпи присутствует гной, то называются они пустулами;
- когда высыпания имеют шероховатый характер и выделяются на фоне кожи, то в этом случае диагностируют волдыри;
- при присутствии внутри узелковых элементов, их называют папулами;
- мелкая сыпь по кожному покрову именуется пятнами;
- при глубоком повреждении кожного покрова и при выделениях с него, диагностируют эрозия или язва кожи.
Смотреть галерею
При появлении сыпи у ребенка, только врач может определить ее вид и назначить правильную терапию.
Дисгидроз
Когда у ребёнка появилась сыпь в области ступней и ладошек, проявляющаяся в виде специфических пузырьков с наполненной жидкостью, это может быть сигналом того, что развился дисгидроз. Это инфекционное заболевание, при котором страдают кожные покровы стоп и кистей.
Педиатры советуют следить особенно внимательно за состоянием ребёнка в весенний и летний периоды. В жаркое время года рецидивы заболевания проявляются намного чаще и связаны они с закупоркой сальных желез. Повышенная потливость может стать причиной дисгидроза у малыша.
Специалисты выделяют несколько факторов, влияющих на развитие патологии:
- чрезмерно потоотделение;
- частые волнительные ситуации, стрессы;
- заболевания дермы грибковой природы;
- наследственность;
- заболевания эндокринной системы;
- патологии ЖКТ;
- аллергия.
По медицинской статистике, ребёнок, подверженный атопическому дерматиту и диатезу имеет большую вероятность перенести дисгидроз.
Доктор Комаровский считает, что причиной развития недуга становится аллергическая реакция пищеварительной системы, поэтому нужно с осторожностью вводить новый продукт в детский рацион. Если ребёнок находится на искусственном вскармливании, стоит заменить молочную смесь на другую с меньшей концентрацией.
Необходимо знать главные симптомы патологии, чтобы вовремя распознать недуг и предпринять меры по его устранению.
- Проявляется дисгидроз в виде сыпи, она затрагивает чаще всего ладони, внутренние поверхности пальцев на верхних и нижних конечностях, ступни.
- На начальной стадии ребёнок замечает дискомфортное покалывание в области ладошек и стоп. Это приводит к тому, что малыш начинает чесать поражённую кожу, в результат возникает сыпь. Она начинает вызывать зуд и жжение.
- На дерме появляются покраснение и специфические шарики, пузырьки, которые чешутся и наполняются жидкостью.
- По размерам пузырьки мелкие и достигают всего несколько миллиметров. Они имеют прозрачный оттенок, но кожа вокруг них из-за постоянного чесания становится красной.
- На протяжении недели, максимум 10 дней высыпания на ладошках и ступнях проходят. Они могут самостоятельно вскрыться, либо подсохнуть. При этом процесс заживления сопровождается неприятными ощущениями: возникает отёк, на месте бывших пузырьков появляются эрозии, дерма становится болезненной.
- В завершении кожа начинает шелушиться. При использовании специальных средств недуг устраняется с этого момента за несколько дней.
Родители должны помнить, что истинный дисгидроз отличает факт отсутствия новых пузырьков. После самостоятельного вскрытия высыпаний не должно появляться новых проявлений. У малыша может появиться сухой дисгидроз, который отличается отсутствием стадии пузырьков с жидкостью, а сразу наступает этап шелушения.
Лечение патологии не вызывает сложности, если вовремя обратиться к специалисту.
Педиатры зачастую назначают определённую схему терапевтического воздействия, состоящую из медикаментов антигистаминного действия: Супрастин, Фенистил, Диазолин.
Подключаются препараты сорбенты (Активированный уголь, Смекта, Энтеросгель, Энтеросорб) и седативные средства, которые можно использовать в детском возрасте:, например, Валериана.
Иногда врач назначает дополнительно пропить препараты или витаминные комплексы, содержание кальций.
Для наружного использования прописывают противомикробные препараты с подсушивающим эффектом: раствор Бриллиантовой зелени, Фукорцин. Так же к средствам, которые могут быстро подсушить высыпания, относятся: Судокрем, раствор Фурацилина, цинковая мазь.
Обязательным условием считается применение кортикостероидных медикаментов: Дермовейт, Синафлан, Лоринден, Флуцинар.
Не рекомендуется использовать данные препараты напрямую, необходимо небольшое количество мази добавлять в детский крем и наносить в умеренном количестве на кожу.
Симптомы эритемы
Наиболее часто аллергические проявления сопровождаются следующей симптоматикой:
Источник: https://xn--80ahsaqcbqq.xn--p1ai/kozha-simptomy/krapivnica-na-ladonyah-u-rebenka.html
Варианты лечения
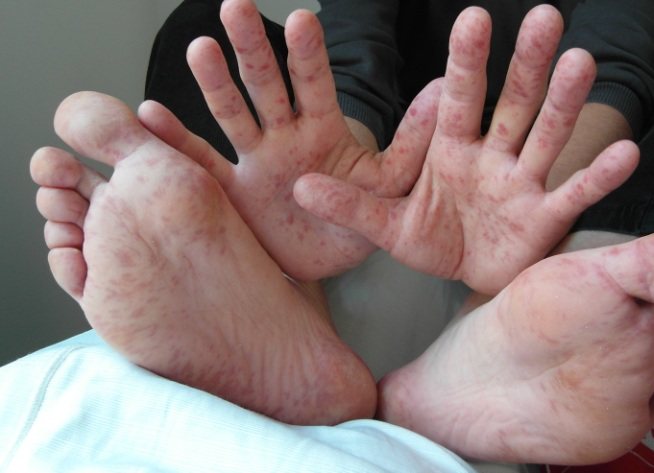
Чтобы терапия была эффективной и не повлекла за собой серьезных последствий, необходимо проконсультироваться с врачом: только он установит точный диагноз. Использование определенных медикаментов будет обусловлено причиной, вызвавшей патологию.
Если сыпь сопровождается высокой температурой, то следует незамедлительно обращаться за помощью, звонить в «скорую помощь».
Если случилось такое, что у вашего ребёнка появились высыпания на ступнях, руках, ягодицах, попе, вам обязательно нужно предпринимать первые шаги по устранению заболевания:
- Специалиста требуется вызвать на дом. Не стоит ехать через весь город в транспорте – у ребёнка может быть инфекционное заболевание, вследствие которого вы заразите окружающих. Очень важно, чтобы больной, у которого обнаружена сыпь, не находился рядом с будущими мамами – по крайней мере до тех пор, пока врач не опровергнет краснуху.
- Если у вас появилось подозрение, что у ребёнка менингококковая инфекция, скорую помощь необходимо также вызвать немедленно.
- Не рекомендуется мазать элементы сыпи любыми веществами, включая также знаменитую «зелёнку» до того момента, пока не придёт врач, категорически. Вы должны понимать, что главная причина сыпи кроется внутри организма. Из этого следует, что добиться эффекта обычным намазыванием сыпи, вам не удастся. А доктор сможет правильно поставить диагноз и назначить грамотное лечение.
Если есть подозрение, что причина сыпи – одежда, не забывайте и о том, что материал – это не единственная причина. Аллергия у детей может быть вызвана порошком, который остался на ней после стирки или кондиционер. Лучшим вариантом будет отдать предпочтение гипоаллергенным средствам гигиены.
В домашних условиях
Опасно будет выбирать в качестве лечения народную медицину, если вы знаете, что ваш ребёнок – аллергик и у него есть чувствительность к продуктам питания, различным настоям из трав или продуктам пчеловодства.
Рекомендовать можно исключительно ромашковые настои, из коры дуба и череды. В таких случаях делаются ванночки для ступней, а поражённые участки кожи протираются настоем. Настойкой можно лечить как детей, так и взрослых. Приготовить лечебную настойку просто:
- Аптечная ромашка или череда (3 ст. ложки) заливается кипятком – один стакан. Раствор должен настояться, после чего им можно протирать кожу ног.
Препараты
Контактный аллергический дерматит – самая распространённая патология, в результате которой образуется сыпь и повышается температура тела. Существует схема, по которой проходит лечение:
- Если кожа на ногах сухая, то после снятия воспаления, нужно использовать местно салициловую мазь – три раза в день. Когда больные участки отекают, нужно делать ванночки, в состав которых войдёт борная кислота.
- Антигистаминные препараты. Чтобы вылечить аллергический дерматит, могут быть использованы современные средства: эриус, зиртек или телфаст. Также сыпь на ногах у ребёнка может снять тавегил или супрастин.
- Когда бесцветная сыпь на нижних конечностях из-за аллергии зудит, зуд нужно лечить с помощью гормональных мазей местного действия. Популярными считаются локоид, элидел и адвантан. Нужно соблюдать особую осторожность в процессе применения, наносить лишь на воспалённые участки. Использовать кортикостероидные мази можно не больше чем 5 дней.
- Чтобы повысить иммунитет у детей, применяются иммуномодуляторы и витамины. Также может быть назначена физиотерапия, которая включает в себя ванны – радоновые, сероводородные или грязевые.
- Десенсибилизирующие препараты назначаются только при остром периоде. Применяется внутримышечно – глюконат кальция, как пример.
Если развивается нейродермит, лечение дополняется транквилизаторами, обращением к психологу, а также седативными средствами. Когда сыпь поражает ноги сильно, нужно пройти терапию антибиотиками.
Грибковыми заболеваниями ног страдает 20-30% людей в мире, но детей среди них только 2-8%. Инфицируются дети, страдающие сопутствующими заболеваниями, с ослабленной иммунной системой, из семей с отягченной наследственностью.
ПОДРОБНЕЕ: Ребенок ударился головой. Что делать если ребенок ударился головой?
Запущенные формы грибка ног среди детей встречаются крайне редко – в основном, это дети из неблагоприятной социальной среды.
Патогеном у детей выступает Trichophyton rubrum (он «отвечает» за 95% случаев), далее – его «брат» Trichophyton mentagrophytes. И от 2 до 9% -дрожжевые и плесневые грибки.
Как заражаются дети?
Грудные и раннего возраста – в семье, во время тесного контакта с матерью и отцом. Грибок стопы у детей – контактное заболевание, передается через предметы быта, прикосновения при нарушении защитной функция кожи.
На сегодня существуют различные методы лечения, основанные на опыте дерматологов по всему миру. Специфическая терапия основана на борьбе с причиной, которая вызвала заболевание.
К общим рекомендациям относится:
- спокойная обстановка, возможность расслабиться
- меры, направленные на укрепление иммунитета;
- исключение продуктов-аллергенов, синтетической одежды, исключение ремонтных работ в доме;
- положительный настрой матери;
- при наличии бактериальной инфекции уместно назначение антибиотиков;
- симптомы аллергическая реакция могут быть устранены с помощью антигистаминных средств;
- изоляция больного от других детей, если речь идет об инфекционной болезни.
Выбор медикаментозной терапии зависит от конкретного заболевания:
- антисептики (йод, зеленка, перекись водорода) незаменимы при любой патологии кожи;
- стрептоцидовая мазь обладает противовоспалительным, антибактериальным, смягчающим эффектом;
- при наличии грибковой инфекции на пятках у ребенка назначаются фунгицидные препараты (в виде мазей, кремов и таблеток);
- ветряная оспа не предоставляет значительной опасности, следует обрабатывать пузырьки антисептиком и пытаться нормализировать очень высокую температуру.
Нельзя заниматься самолечением. Когда речь идет об инфекционном заболевании, лучше показать больного опытному дерматологу, который сумеет поставить диагноз. Прыщи на ногах у ребенка могут нести опасность усложнений, поэтому своевременная постановка диагноза является ключевой в лечении менингококковой инфекции.
Причины прыщиков
Причины сыпи на ногах у малыша различаются по основным группам:
- болезни, вызванные инфекцией или паразитами;
- аллергическая реакция;
- заболевания крови и сосудов;
- неправильное питание и несоблюдение гигиены.
Инфекционные болезни
В том случае если одной из причин высыпания являются инфекции, то можно заметить, как повышается температура, появляется озноб на теле, ребёнок кашляет, у него болит горло, живот, ребёнка может тошнить.
Такие симптомы могут проявиться сразу или через несколько дней после заражения. Подобная сыпь на ступнях, теле, спине, лице, щеках, пальцах, животе, на попе либо на руках, ладонях свидетельствует о развитии кори, ветрянке, краснухи или скарлатине.
Самой опасной из инфекций является менингококк, представляющий собой бактерию, вызванную назофарингитом. Лечение этого вида бактерии проходит легко, но если запустить заболевание, то оно может привести к менингиту и в дальнейшем к заражению крови.
Высыпания при заражении крови, как правило, сопровождается острой лихорадкой. Это довольно опасная болезнь, поскольку начиная от проявления высыпания на теле и на ступнях, заканчивая летальным исходом пациента, могут пройти сутки.
Поэтому при даже незначительных проявлениях заболевания, следует немедленно обратиться к доктору. При своевременном лечении, шанс на выздоровление возрастает.
Аллергия
Аллергическая реакция на теле, спине, животе, пальцах, ладонях, на ягодицах, щеках, стопах в виде многочисленных высыпаний, проявляется после употребления определённой пищи либо при взаимодействии с аллергеном.
В качестве аллергена может быть лекарство, молоко, шоколадные конфеты, шерсть домашних любимцев, нижнее бельё, изготовленное из некачественных материалов и многое другое.
Ступни – это часть тела, где нет волос и сальных желез, поэтому можно сразу исключить заболевания этих придатков кожи, типичным симптомом которых является красные прыщики у детей (акне, фолликулит).
Дети любят ходить босиком, поэтому существует вероятность попадания инфекции через микротрещины в коже. Средства, используемые для мытья полов, и ковры также могут вызвать неадекватную реакцию организма, так как дети намного чувствительнее к факторам внешней среды по сравнению со взрослыми.
Эндокринные нарушения (сахарный диабет, ожирение, гипотиреоз) могут сопровождаться отеками и образованием различных видов сыпи. Меняется нормальное соотношение веществ в организме.
Кожа, как индикатор, быстро реагирует на изменения во всем теле. Прыщики на ступнях у ребенка могут сопровождаться повышенным уровнем глюкозы в крови.
На фоне частых острых респираторных заболеваний значительно снижается иммунитет, что может сопровождаться быстрой утомляемостью и нарушением работы внутрикожных желез. При сахарном диабете страдают сосуды нижних конечностей, что сопровождается нарушением их кровоснабжения и гипоксией тканей.
Иммунная система детей еще недостаточна развита, поэтому малыши в большей степени подвергаются различным кожным проявлениям. Из-за высыпаний и зуда малыш может стать беспокойным, потерять аппетит и плохо спать. Родители должны решить проблему как можно скорее.
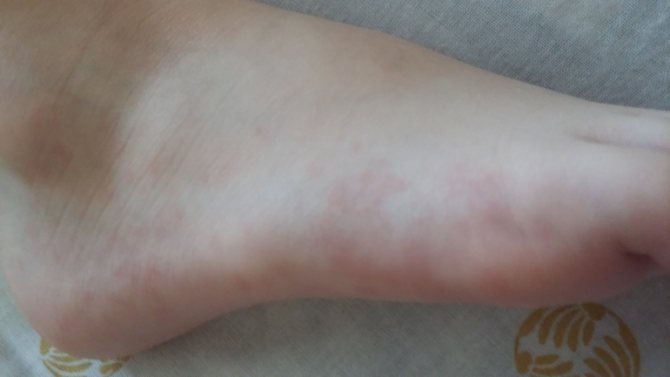
Сыпь на ступнях ног у ребенка может появиться в силу следующих причин.
Инфекционные заболевания
У детей сыпь способны вызвать ветряная оспа, корь, краснуха, скарлатина.
Спровоцировать может все что угодно – новые продукты, сладости, экзотические фрукты, бытовая химия, косметика, домашние животные.
Потница
Очень частое явление у малышей, особенно у грудничков. Нередко родители бояться, что ребенок замерзнет, и слишком кутают его даже в жару.
Контактный дерматит
У малышей с чувствительной кожей легко появляются высыпания. Если кожа ступней контактировала с ярко окрашенными тканями, синтетикой, шерстью, моющими средствами – вполне возможно развитие контактного дерматита.
Атопический дерматит
Чаще всего является наследственной болезнью. Если один или оба родителя страдали от подобной проблемы, то с большой вероятностью она проявится и у ребенка.
Грибок
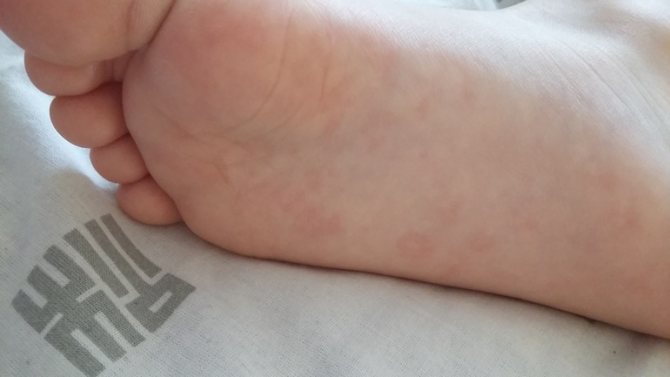
Грибковые поражения чаще всего проявляют себя во время ослабления иммунитета. Могут стать последствием приема антибиотиков.
Паразиты
Глистные заболевания также проявляются высыпаниями на разных участках тела.
ПОДРОБНЕЕ: Антибиотики при ротовирусе у детей
Бактериальная инфекция
Чрезмерное размножение стрептококка способно вызвать кожные поражения.
При обнаружении высыпаний у ребенка не следует медлить, нужно обязательно показаться дерматологу. Родителям не нужно дезинфицировать сыпь зеленкой. Так врачу будет сложнее рассмотреть характер прыщиков и поставить верный диагноз.
Сыпь у ребенка на ладошках: причины, лечение, рекомендации
Обнаружив сыпь на ладонях у ребенка, заботливые родители обычно сразу начинают бить тревогу. Высыпания зачастую вызваны болезнями, часто имеющими инфекционную природу, угрожающую здоровью и даже жизни малыша.
Иногда они довольно безобидны и проходят сами собой. В любом случае организм ребенка сигнализирует о происходящих внутри нарушениях. Обязанность родителей и врачей – разобраться, что такое сыпь и почему она появляется.
Разновидности высыпаний
Сыпь у детей, располагающаяся на внутренней или внешней стороне ладошек и заметная невооруженным глазом, отличается по окраске, выраженности, структуре и расположению элементов:
- пузырьки – мелкие или крупные вздутия кожи, внутри заполнены прозрачной жидкостью;
- пустулы – схожи с пузырьками, однако внутри содержится гной;
- папулы – узелковые элементы в толще кожи;
- пятна – скопления мелких элементов, находящихся на одном уровне с общей поверхностью кожи;
- волдыри – плотные, шероховатые элементы, приподнимаются над общим уровнем кожи;
- эрозии, язвы – нарушения целостности кожи в глубину, сопровождающиеся выделениями.
Важные моменты до прихода врача
При обнаружении высыпания на ладошках любой из приведенных выше разновидностей родителям следует зарегистрировать другие возможные симптомы:
- поднятие общей температуры тела;
- появление прозрачных выделений из носа;
- покашливание;
- тошнота;
- болевые ощущения в животе или горле;
- позывы к рвоте;
- вялость;
- нежелание принимать пищу.
Также нужно отметить возможное наличие сыпи на ступнях, стопах или во рту ребенка. Если ничего не наблюдается, необходимо вспомнить и записать, какую пищу ребенок ранее употреблял, с каким предметами играл и брал в ладони. Важно вовремя отметить контакт ребенка с больным человеком и возможность его заражения.
Все дополнительные симптомы и знания помогут быстрой и правильной постановке диагноза.
Причины сыпи
В большинстве случаев факторами, приводящими к высыпаниям, являются:
- Инфекционные заболевания – сопровождаются признаками, характерными для ОРЗ, возникающими вместе с сыпью или через несколько дней. Самые частые заболевания с проявлением сыпи на ладонях на ладонях:
- ветрянка (оспа) – появляющиеся вначале пятна быстро превращаются в пузыри размером до 5 мм, сыпь обычно чешется; располагается на ладонях, лице, голове, туловище, во рту;
- краснуха – множество мелких пятен локализующихся в основном в местах сгибов рук и ног, на внешней стороне ладоней, им сопутствуют признаки интоксикации;
- корь – сыпь появляется после повышения температуры и других признаков инфекции, начиная с головы, затем переходя на туловище, ладони, руки, ноги; пятна красные, крупные, сливаются;
- скарлатина – высыпания в виде небольших точек возникают после появления признаков ангины на вторые сутки; особо обильны в складках кожи, местах сгибов, на внешней стороне и между пальцев;
- Аллергическая реакция. Крапивница на ладонях ребенка проявляется после того, как он непосредственно прикасался к аллергену или употреблял его внутрь. Вещества, вызывающие аллергию: молочный продукт, сладкое, медицинские препараты, шерсть животных, пыль, крем, порошок и прочее. Сыпь ярко-красная, рельефная, чешется; обнаруживается с насморком, чиханием и другими проявлениями аллергии.
- Болезни от укусов насекомых, паразитов. Классическими примерами могут быть укусы комаров, пчел, ос, на которые у ребенка аллергия. Из паразитов, являющихся причиной сыпи, которая сильно чешется и возникает между пальцев, на ладонях, половых органах, распространен клещ. Заболевание заразно и носит название чесотки. От сыпи следует отличать множественные комариные, блошиные укусы или ожоги медуз.
- Болезни кровеносной системы. Сыпь довольно характерная, геморрагическая, возникает из-за разрушения мелких сосудов и излияний в кожу. Имеет вид синяка или мелкой сыпи в виде точек.
- Неправильная гигиена. В результате приводит к появлению опрелостей, дерматита, потницы на тыльной стороне ладоней. Избежать проблем помогут постоянное принятие воздушных ванн, частое купание и своевременная смена пеленок или подгузников.
Если на ногах или ладошках возникло покраснение, похожее на сыпь — возможно малыш контактировал с крапивой. Внимательно наблюдайте за своими детьми на прогулке и дома, общая картина поможет медицинскому заключению.
Борьба с высыпаниями
Варианты лечения обязательно назначаются врачом после тщательного осмотра и точного выявления причин сыпи:
- если болезнь вызвана вирусом – специфического лечения, как правило, не потребуется;
- при инфекциях, причиненных бактериями, обязателен к применению курс антибиотиков;
- аллергические высыпания требуют недопущения дальнейшего контакта с аллергеном и применения антигистаминных средств;
- сосудистые болезни более точно диагностирует специалист гематолог;
- чесотка потребует похода к дерматологу.
Применение кремов, мазей, бальзамов, назначенных доктором — снимут зуд, сопровождаемый высыпаниями.
Не пренебрегайте детскими прививками, соблюдайте гигиену, старайтесь не перегружать ребенка сладким и вовремя реагируйте на любые высыпания на ладошках, ступнях, стопах – вот лучшие меры профилактики против сыпи.
Сыпь на ладонях – безобидный симптом или серьезный диагноз? Ссылка на основную публикацию
Источник: https://LechimKrohu.ru/kozhnye/syp-na-ladoshkax.html
Профилактика
Профилактические мероприятия в несколько раз снижают риск развития крапивницы. Их проведение является обязательным при появлении регулярных аллергических реакций, возникающих на спине и других частях тела ребенка.
Чтобы избежать негативных последствий крапивницы у детей и ее развития в принципе, настоятельно рекомендуется:
- проветривать помещение 2–3 раза и делать влажную уборку ежедневно;
- следить за влажностью в помещении и не допускать сухости воздуха (в норме влажность должна быть не менее 50–60%), можно использовать специальные увлажнители;
- убрать из помещений ковры, паласы, ковролины, мягкие игрушки, подушки и другие предметы, которые накапливают пыль;
- отказаться от подушек и одеял с натуральным пухом;
- минимизировать или полностью отказаться от бытовой химии, не стирать одежду ребенка стиральным порошком с ополаскивателем, не использовать стеклоочистители, полироли и другие средства, которые распыляются в воздухе;
- соблюдать диету и с осторожностью вводить новые продукты в рацион;
- не разводить дома цветущие растения.
Детский организм отличается повышенной чувствительностью к внешним раздражителям. Поэтому крапивница у младенцев и детей постарше встречается очень часто. Только от родителей и их действий по прививанию ребенку правильных пищевых и гигиенических привычек зависит то, станет ли это заболевание причиной развития патологий в старшем возрасте.
Автор: Дана Шаймерденова, врач, специально для Dermatologiya.pro