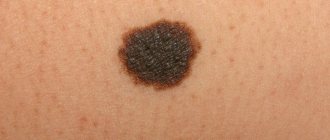
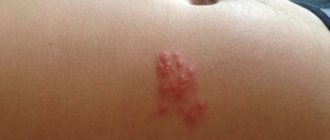
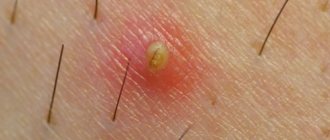
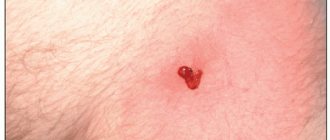
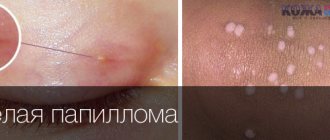
Неприятные образования на интимных местах – это то, что беспокоит многих, но говорить об этом не принято. Вирусом папилломы человека (ВПЧ) по статистике заражён каждый третий. Не у всех он проявляется внешне, некоторые люди просто носители. У других же на коже появляются некрасивые образования. Их называют папилломами или кондиломами, если они локализованы в области половых органов. Эти образования неровные, мягкие на ощупь, отличаются высокими темпами роста. Кондиломы способны вырастать до заметных размеров за несколько часов.
ЧИТАТЕЛИ РЕКОМЕНДУЮТ!!!
Для лечения папиллом наши читатели активно используют средство… Подробнее
Что это?
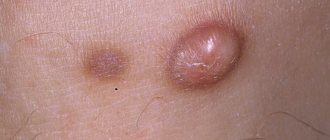
Похожие новообразования принято называть «висячими родинками». Они возвышаются над телом, закрепившись у основания тонкой ножкой или широкой площадкой. Это новообразование носит доброкачественный характер, но склонно воспаляться, поражая окружающие ткани.
Кондиломы локализуются на коже половых органов, лобке, мочевыводящем канале, вокруг анального отверстия и внутри прямой кишки. Их структура дольчатая, а цвет от розовато-бежевого до коричневого.
Кондиломы бывают двух видов:
- Широкая – обладает большим основанием (до нескольких сантиметров) и толщиной, считается симптомом вторичного сифилиса;
- Остроконечная – внешне напоминают пузырьки на тонкой ножке.
Обычно у людей встречаются кондиломы второго типа. Они вырастают на входе и внутри влагалища и в области ануса. Остроконечные кондиломы выглядят как перламутровые папулы, не считающиеся заболеванием. Их отличие в том, что первые обладают мягкой консистенцией и тонкой ножкой.
Важно!
Передача ВПЧ осуществляется при половом контакте (всех его видах). Поэтому эта инфекция входит в понятие ЗППП (заболевания передающиеся половым путем).
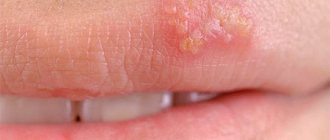
Остроконечные
Остроконечные кондиломы симптоматически проявляются в качестве мелких образований на гениталиях. Иммунитет человека в состоянии долгое время не давать развиваться патологии, полностью скрывая ее. От момента проникновения в организм вируса, до появления симптоматики может пройти несколько лет.
Справка! Кондилома – реакция инфицированного организма на ослабление иммунитета, когда вирус выбирается наружу.
Больной поначалу испытывает неприятные ощущения: чешется, зудит, щиплет, жжет. Через несколько часов образуется маленькая кондилома (всего несколько миллиметров) и ее не всегда можно заметить невооруженным глазом.
Образование похоже на цветную капусту, бугристое, характерно наличием «ножки» розоватого или бледноватого оттенка. Они способны развиваться, расти и формировать целые группы наростов.
Так образуется кондилома Бушке-Левенштейна. Это огромный нарост, способный гнить. Зонально ростки располагаются в пределах влагалища, в месте соединения половых губ или около клитора. Локализация со временем расширяется, неприятные новообразования могут поражать кишку.
Такое последствие чревато болью в период дефекации, кондилома кровоточит. Поврежденный нарост на половых губах может доставлять косметический дискомфорт, но не более.
Остроконечные кондиломы различаются на:
- сифилитические (широкая ножка);
- контагиозные моллюски;
- раковые патологии на кожных покровах и слизистых оболочках.
Почему возникают
Заражение вирусом происходит при половом контакте или от матери ребёнку при рождении. Когда возбудитель попал в организм, симптомы проявляются не сразу. Некоторые люди только носители инфекции, при этом никогда не болеют сами. Это обусловлено активной работой иммунитета. Чем сильнее защита организма, тем эффективнее блокируется размножение вируса в теле. Малое количество возбудителей не способно вызвать появление внешних симптомов.
Кондиломатоз провоцируется следующими факторами:
- Снижение иммунитета на фоне перенесённого заболевания;
- Наличие очага хронического воспаления в организме;
- Недостаточная гигиеническая обработка половых органов;
- Регулярные незащищённые половые контакты с разными партнёрами;
- Микротравмы слизистой и кожи;
- Наличие вредных привычек;
- Недостаток сна и отдыха;
- Длительное психическое напряжение;
- Гормональные нарушения или перестройка организма;
- Переохлаждение или перегрев.
Профилактические меры
Даже после эффективного удаления и лечения новообразования есть риск вторичного его присоединения, ведь вирус и дальше находится в организме, и в любое время может мутировать.
Чтобы избежать осложнений необходимо:
- различными способами укреплять иммунную систему (медикаментозная и народная терапия);
- нормализовать рацион питания, внести вы него больше витаминов и микроэлементов;
- важно избавляться от вредных привычек (курение, алкоголизм);
- уделять время спортивным нагрузкам;
- избегать беспорядочных половых контактов, пользоваться защитными барьерными средствами;
- своевременно проходить профилактические осмотры у гинеколога.
Чем крепче будет иммунная система у человека, тем меньше риски вторичного появления новообразований. Меры предосторожности помогут выявить проблему на начальной стадии и эффективно устранить нарушение.
Как проявляются
Кондиломы располагаются в местах наибольшего трения об одежду и бельё, а также во время полового акта. Для них типично несколько локализаций:
- На внешних и внутренних половых губах;
- У входа во влагалище;
- В области шейки матки;
- На вульве;
- В промежности;
- На стенках вагины;
- В зоне вокруг ануса.
При отсутствии адекватного лечения новообразования склонны к слиянию в массивы, на фото напоминающие гребень петуха или цветную капусту. Такой нарост называют сливной остроконечной кондиломой.
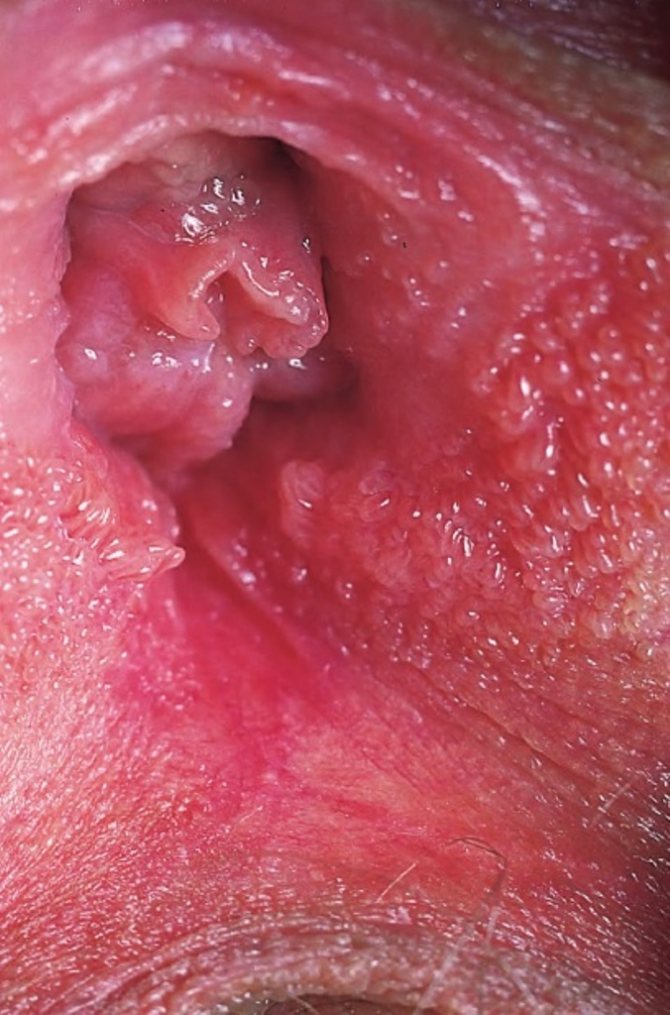
К признакам наличия у женщины кондиломатоза относят:
- Образования характерного вида на наружных и внутренних половых органах и области вокруг них;
- Снижения уровня дифферцировки эпителиальных клеток (3 стадии, последняя из которых – предрак);
- Онкологическое поражение эпителия шейки матки.
Остроконечные кондиломы достигают в длину от 2 мм до 10 см. Вершина образования обычно шире ножки. Появляются кондиломы спустя 2-3 месяца после заражения при низком уровне иммунитета, сопутствующих заболеваниях, передающихся половым путём и высокой половой активности. При отсутствии предрасполагающих факторов симптомы проявляются и через много лет, когда создаются благоприятные условия для развития вируса.
Опасность новообразований на гениталиях
Проведенные исследования показали, что многие генотипы ВПЧ проявляются в виде наростов в области половых органов. Самостоятельное удаление кондилом может привести к развитию воспалительного процесса, нагноению и появлению вторичного рецидива.
При отсутствии профессионального вмешательства наросты могут распространяться по всему телу, повреждать слизистую оболочку гениталий. Увеличиваясь в размерах, они могут полностью перекрыть ход во влагалище и прямую кишку.
Бородавки, папилломы и кондиломы на половых губах несут серьезную опасность для здоровья женщины. Действие вируса может провоцировать:
- онкологию шейки матки;
- патологические изменения детородного органа.
Все это свидетельствует о том, что устранять заболевание нужно своевременно, не запускать клиническую картину и не заниматься самолечением, дабы не ухудшить положение.
Осложнения
Если вагинальные кондиломы не лечить, они способны переходить в эктопии, дисплазии и опухоль шейки матки. При этом тяжесть состояния зависит от степени запущенности инфекции. Эктопии способны излечиваться самостоятельно, дисплазия считается предраком, а онкологические новообразования приводят к полному удалению органа.
Чтобы избежать последствий, женщинам необходимо посещать гинеколога раз в год. Стандартный анализ на атипичные клетки поможет вовремя заметить изменения эпителия, а осмотр покажет наличие кондилом даже на влагалищных стенках. Если пациентка знает о своём носительстве ВПЧ, ей необходим гинекологический осмотр каждые полгода.
Профилактика
Для профилактики заражения особо опасными штаммами ВПЧ разработана специальная вакцина.
Фото: вакцинация против впч
Она помогает предотвратить развитие рака шейки матки или рака полового члена – главных опасностей онкогенных штаммов.
Но большое значение имеют и другие меры:
- наличие постоянного полового партнера;
- использование презервативов при сомнениях в здоровье партнера;
- ежегодное посещение гинеколога для профилактического осмотра;
- забота о собственном здоровье и состоянии иммунитета.
Диагностика
Перед началом лечения женщине нужно пройти несколько этапов диагностики. Без этого невозможно назначение адекватной терапии.
- Посещение дерматовенеролога – необходим осмотр специалиста для определения вида новообразования, оценки симптоматических проявлений и проведения пробы с использованием уксусной кислоты;
- При наличии подозрений и неопределённостей врач проводит дерматоскопию. Этот метод позволяет, не травмируя кожу, оценить параметры новообразования, его строение и текстуру. Это поможет правильно определить вид выроста;
- Лабораторная диагностика – проводится методом полимеразной цепной реакции (ПЦР), с помощью которого оценивается количество возбудителей и определяется тип ВПЧ. Анализ необходим всем партнёрам носителя. При положительном результате, даже при отсутствии кондилом, стоит пройти курс лечения. Это поможет подавить активность вируса и избежать появления новообразований;
- Уретроскопия — используется для определения состояния слизистой оболочки мочевыносящего канала. Для этого применяется эндоуретральный эндоскоп. Исследование проходят пациенты обоего пола;
- Расширенная кольпоскопия – шейка матки обследуется при помощи кольпоскопа. Пациентке проводятся пробы Шиллера и реакция к уксусной кислотой;
- Иммунограмма – оценивает работу иммунной системы организма.
Наросты около влагалища
Имеющиеся наросты во влагалище — нередкая картина в гинекологии. Зачастую это доброкачественные образования телесного или розового цвета. Они свидетельствуют о наличии ВПЧ в организме или заболеваний внутренних органов.
Располагаются внутри влагалища или вокруг него. Образования наростов может проходить бессимптомно, а может провоцировать зуд и жжение в промежности с кровянистыми выделениями.
Соблюдения личной гигиены и защищенный половой акт — лучшие способы уберечь себя от попадания вируса папилломы человека.
Наличие наростов во влагалище у женщин может стать преградой для интимной жизни и беременности.
Виды наростов
Появившийся нарост внутри влагалища в медицине именуемый кондилома. Появляется вследствие инвазии вирусом папилломы человека. Они могут проявляться в любом возрасте и иметь разную природу возникновения. Классифицируют такие кондиломы:
- по размерам на маленькие, средние, большие;
- по структуре на рыхлые, твердые;
- по форме.
Различают кондиломы на вагине по цветам и плотности. Такие узелки могут быть как доброкачественными, так и злокачественными. Но кроме кондилом могут наблюдаться другие виды новообразований: липома, киста и другие.
Белый нарост во влагалище может говорить о генитальной бородавке. В виде узелка может проявляться и геморрой (выходя в наружу) либо полип.
Если появился нарост, нужно сразу обращаться к врачу для проведения диагностики.
Кондиломы во влагалище разрастаются около промежности и на половых губах.
Месторасположение кондилом
Новообразования ВПЧ локализуются у входа в промежность внутри или снаружи половых губ. Слизистая влагалища — частая зона распределения образований в виде розовых сосочков, которые могут быть как в единичном, так и во множественном количестве. Возможно их возрастание около ануса, на бедрах или лобке.
Вирус папилломы человека находится внутри организма, а в моменты вызревания появляется снаружи в виде розовых или телесных уплотнений. Зависимо от штамма (науке известно 100 разновидностей ВПЧ) образования во влагалище имеет конкретную зону локализации. Такие наросты как геморрой проявляются между анусом и входом во влагалище.
Стенки часто поражаются липомами или кистозными структурами. Внутренние наросты — папилломы.
Причины образований
В зависимости от состояния иммунной системы, ВПЧ способен не проявляться в виде кондилом до 3-х месяцев, но бывают случаи, когда через 2 недели после заражения появляется нарост. Основные причины такого процесса:
- снижение иммунной системы человека;
- неразборчивая половая жизнь;
- незащищенный секс;
- инфекционные и воспалительные заболевания (вульвовагинит, хламидиоз, гонорея и другие).
Слабый иммунитет, инфекции, плохая гигиена, небезопасный секс могут стать причиной образования кондилом во влагалище.
Точную причину, почему появились кондиломы, достоверно установить не удается. Так как вирус способен долгое время находиться в организме женщины и не проявлять себя, а при высокой функции иммунитета может и вовсе не возникать.
ВПЧ легко проникает через слизистую половых органов, поэтому секс — частая причина заражения. Во время беременности и в период кормления грудью организм женщины более подвержен вирусной инвазии, поэтому риск заразиться ВПЧ выше.
Проблемы с нервной системой, при воздействии шока и стресса также способны сыграть негативную роль в развитии кондилом, спровоцировав активность штамма.
Симптомы недуга
Признаки заболевания и период их возникновения зависят от функциональности защитной системы организма. Инкубационный период длиться примерно от 2-х недель до 3-х месяцев. При этом вирус выжидает благоприятного момента для проявления. В момент возникновения нароста во влагалище пациентка испытывает зуд, жжение, боль.
Слизистая при этом отекает и появляются покраснения. Нередко узелки имеют белые верхушки и источают неприятный кислый запах. Игнорирование таких проявлений приводит к серьезным осложнениям: эрозии шейки матки, дисплазии, а в дальнейшем и к онкологии.
При появлении кровянистых выделений гинеколог проверяет поверхность кондилом на наличие травмированных участков.
Лечение наростов влагалища и диагностика
Затягивать с лечением образований во влагалище нельзя. Чем раньше применены методики по удалению, тем больше вероятность избежать патологий развития.
Самоустранения проблемы чревато негативными последствиями. Методику излечения недуга назначает только гинеколог, имеющий ясную клиническую картину. Для ее установления назначается диагностика.
В таблице описаны основные методы диагностирования болезни.
МетодОписание
| Визуальный осмотр | Проводиться гинекологом вместе с устным опросом пациента на симптоматические проявления. Исследуется стенки влагалища и матки (кольпоскопия) и область заднего прохода (аноскопия) |
| ПЦР-диагностика | Определяется тип ВПЧ, количество и влияние на организм, что выполнимо с помощью соскоба с пораженного участка кожи |
| ИФА | Проверяется наличие и реакцию антител к вирусу |
| Цитологический и гистологический | Осматриваются клетки и ткани узелковых образований с помощью микроскопа |
| Онкоцитология | Определяется наличие раковых клеток с помощью мазка с зоны шейки матки и области цервикального канала |
Имея полную информацию о типе и виде нароста вокруг влагалища или на его стенках, определяется методика лечения.
Для лечения кондилом без противовирусных таблеток не обойтись.
Аппаратное лечение
Гинекологи рекомендуют применять методы аппаратного избавления от кондилом влагалища.
Такое лечение не так длительно как медикаментозное, не так травматично как обычная операция, которая проводится хирургом при полном иссечении кондиломы, а при необходимости и с близлежащими тканями.
Аппаратные методики снижают риск рецидивов и не оставляют шрамов. Проводится в комплексе с иммунной терапией под контролем врача. В таблице даны описания аппаратных методов.
Метод аппаратного леченияОписание
| Лазерная терапия | Подсушивание и удаления нароста с помощью лазера. Используют при большом диаметре нароста |
| Криодеструкция | Замораживание жидким азотом. Процедура проходит в несколько приемов |
| Радиоволновая деструкция | Удаляет с помощью радиоволн, не оставляет шрамов |
| Электрокоагуляция | Избавления от кондилом с помощью повышенной температуры. Курс восстановления кожи ― 14 дней |
Обширное или агрессивные новообразование во влагалище рационально лечить аппаратными методами.
Выбор методики аппаратного лечения базируется на пожеланиях пациента и рекомендациях доктора. Проводят такие процедуры только специализированные клиники.
Обращаться в косметологический кабинет не стоит из-за риска попасть на непрофессионалов. Курс реабилитации не длителен, в течение этого периода стоит отказаться от половой жизни.
Рецидив кондилом во влагалище означает, что ВПЧ остался в организме женщины и требуется повторное вмешательство.
Источник: https://StopRodinkam.ru/obrazovaniya/dopolnitelno/narosty-vo-vlagalishhe.html
Консервативное лечение
При локализации кондилом во влагалище или наличии микропапилломатоза лечение лучше начинать с консервативных методов. Они не травмируют слизистую при правильном применении, ими удобно пользоваться в домашних условиях, что решает проблему нехватки времени на посещение больниц и отлично подходит чрезмерно стеснительным людям. Но самостоятельно назначать себе препараты нельзя, перед применением необходима очная консультация специалиста.
Важно!
Остроконечные кондиломы во влагалище невозможно лечить большинством аптечных средств из-за их локализации. Препараты с сильным прижигающим эффектом способны повредить слизистую и увеличить количество проблем со здоровьем.
Для спринцевания хорошо подойдёт настой чистотела. Это растение в большой концентрации содержится в большинстве известных лекарств от доброкачественных новообразований. В малом количестве оно не способно нанести ожоги, но эффективно и мягко удаляет кондиломы со слизистой.
5%-й крем Имиквимод позволяет удалить бородавки даже внутри влагалища. Им необходимо смазывать проблемные зоны в течение 7 дней на ночь. Утром обработанные участки промываются. Использовать крем дольше 16 недель не рекомендуется.
Препараты интерферона, принимаемые внутрь, повышают общий иммунитет, чем ускоряют выздоровление и предотвращают повторные рецидивы болезни. Существуют мази с этим компонентом, которые применяют наружно. Они также обладают высокой эффективностью.
Свечи Панавир на основе растительных компонентов обладают противовирусным эффектом, а также поднимают местный иммунитет. Под действием активных веществ препарата организм начинает усиленно вырабатывать собственный интерферон.
При отсутствии эффекта при консервативном лечении врач назначает проведение специальных процедур.
Папилломы во влагалище: причины, симптомы и лечение
Правильный уход за интимными зонами тела подразумевает не только гигиенические процедуры. Уход за женскими половыми органами означает правильный образ жизни, так как именно на эту часть тела припадает наибольшее количество различных болезней. Наиболее часто возбудители которых попадают в женские органы половым путем, поэтому уход за интимными зонами это и защищенный интимный акт.
Человек может годами быть носителем вируса папилломы и при этом не догадываться об этом факте. А вот одна из довольно часто встречаемых проблем — это папилломы на интимных местах, особенно во влагалище.
Внешне такие наросты похожи на небольшие образования в форме петушиного гребня или остроконечных кондилом. Наиболее часто появление папиллом спровоцировано вирусом папилломы. Побороть такие образования здоровый человеческий организм способен самостоятельно, если исключить влияние целого ряда провоцирующих факторов.
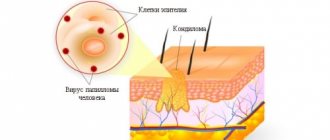
Что такое папиллома?
Зачастую папилломы имеют вид небольших узелков, которые образовываются в зоне влагалища. Могут приобретать пигментацию от телесного до розового цвета. Встречаются как единичные экземпляры, так и несколько образований на одном участке. Сливаясь между собой, могут формировать достаточно большие скопления. Если развивается такой процесс, то можно говорить о папилломатозе.
Возникновение таких формирований происходит под воздействием на организм вируса папилломы человека. Этот возбудитель передается половым путем и довольно распространен среди сексуально активного населения.
В этой статье мы уже подробно освещали вопрос о вирусе папилломы человека у женщин.
Фото
Для понимания локализации и внешних признаков кондилом воспользуйтесь предоставленным ниже фотоматериалом.
Лечение папилломы влагалища
Терапия по излечению папиллом может осуществляться в несколько подходов:
- Консервативные методы лечения. Необходимы для недопущения перерождения опухоли в злокачественное образование. Включают в себя назначение:
- Иммуномодуляторов. Применяются после анализов на чувствительность папиллома вируса к определенному медикаменту. К ним относят виферон, реаферон, кипферон.
- Индукторы выработки интерферона. Назначают после определения воздействия таких препаратов на пораженные участки. Представители лекарств: тамерит, неовир, ларифан.
- Специфические препараты, обладающие противовирусным эффектом. Наиболее часто назначают: алпиразин.
- Хирургические методики по лечению папиллом. Используют несколько видов удаления формирований:
- Химическая коагуляция. Проводят под воздействием препаратов: солковагин, подофиллин.
- Криодеструкция. Эффективна процедура при небольших зонах поражения.
- Электрокоагуляция. Проводится с применением лазера.
- Радионож или иссечение скальпелем. Назначают только при обширных поражениях.
Медикаментозное лечение
Очень часто лечение папиллома вируса происходит под воздействием целого спектра медикаментозных средств.
Они обладают свойствами:
- прижигающими;
- бактерицидными;
- угнетающими.
При этом в спектре их действия заложен компонент, воздействие которого не дает новообразованию развиваться. Вирус может проявлять устойчивость к некоторым антибиотикам, поэтому перед назначением терапии лечения желательно обозначить наиболее эффективные.
К основным средствам при борьбе с инфекцией относят:
- ляписный карандаш;
- капли;
- таблетки;
- мази.
В случае если удаление папиллом нецелесообразно, то избавиться от наростов можно за 2-3 недели при помощи медикаментов.
Пагубное влияние имеют:
- Ферезол.
- Фенол в глицериновом растворе.
- Суперчистотел.
- Салициловая кислота.
- Криофарма.
Помимо прямого воздействия растворами на папиллому, применяют также препараты общего воздействия, которые повышают иммунологический статус организма.
Опасность самостоятельного удаления папиллом во влагалище
Папилломы способны провоцировать развитие болезней:
- Эрозию шейки матки.
- Дисплазию.
- Перейти в злокачественные образования.
Если образование травмировать путем:
- сдавливания;
- трения;
- нарушения целостности;
- непрофессионального или самостоятельного удаления папиллом.
Возможны такие последствия, как перерождение доброкачественного образования на воспалительный процесс с высоким онкогенным риском. Поэтому самостоятельное лечение или удаление папиллом с влагалища просто недопустимы.
Методы удаления
Прижигание кондилом проводится несколькими способами. Выбор метода зачастую остаётся за пациентом, который ориентируется на свои финансовые возможности и пожелания.
- Криодеструкиця – прижигание новообразований жидким азотом. Проводится без анестезии, так как не считается болезненной. Она не оставляет рубцов, поэтому очень популярна среди врачей и пациенток. При наличии большого количества новообразований процедура выполняется несколькими этапами. Время между двумя обработками составляет не меньше 7 дней;
- Радиоволновая коагуляция – выполняется радиоволновым ножом. Место обработки обезболивают;
- Электрокоагуляция – проводится специальной петлёй с током, требует местного обезболивания;
- Прижигание лазером – выполняется под местной анестезией. Чтобы прижигать новообразования лазером врач должен уметь хорошо обращаться с прибором и чувствовать глубину воздействия. В противном случае существует риск осложнений и появления рубцовых изменений.
Отзывы
— Я лечилась не в одной клинике. Врачи просто удаляли последствия болезни, сами кондиломы. Но они возвращались снова, так как не была устранена причина. Кондиломы были снаружи и внутри, вылезли из-за длительного стресса. Пытались вылечить радиоволновым методом. Процедура и восстановление после неё оказалось крайне болезненным. Пошла искать врача, который посоветует что-то другое. Сдала кучу анализов, прошла все нужные обследования, и мы наконец нашли причину! Это было воспаление матки, яичников и мочевого пузыря. Мы смогли это вылечить, мне прокололи курс Аллокина альфа, и больше болезнь не возвращалась. Так что главное – это найти причину и вылечить её.
Ольга, Астрахань
— Выросли эти бородавки у преддверия влагалища, пошла к врачу, а она ещё и внутри нашла! Посоветовала спринцеваться чистотелом. Поделала несколько раз ванночки, внешние перестали чесаться, а внутренние всё равно чувствую. Оказывается, надо раствором внутрь брызгать, как клизмой. Как-то не захотелось на слизистую чистотелом, пусть и разбавленным. Пошла к другому врачу, посоветовал свечи Панавир. Гинеколог обещает, что они сократят число бородавок, и прижигать нужно будет меньше. Но я прочитала состав, там какой-то экстракт картофеля, а отзывов на него не нашла. Это вообще эффективно? За такую цену не хочется покупать ерунду, которая опять не поможет. Уже не знаю, что делать с этими бородавками.
Александра Митрофанова, Одесса