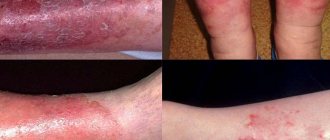
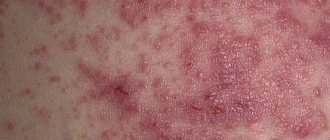
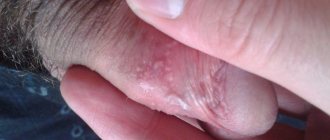
Причины
Точно выявить причину развития аллергического дерматита у взрослых и детей практически невозможно, но предпосылками появления этой патологии может быть воздействие аллергенов:
- предметы из латекса: перчатки, детские соски, презервативы и так далее;
- одежда с содержанием аллергенных материалов (резина, латекс, синтетика, шерсть и прочее);
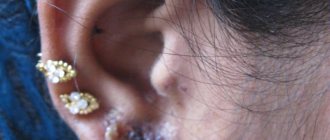
- украшения и аксессуары (чаще всего из недрагоценных металлов);
- декоративная косметика и гигиенические средства (кремы, шампуни, мыло, гели и другие);
- некоторые лекарственные препараты (кортикостероидные мази, антибиотики и так далее);
- бытовая химия (моющие средства, клеи, стиральные порошки, ополаскиватели, кондиционеры);
- растения (особенно опасны представители рода токсикодендронов: ядовитый плющ, сумах, дуб);
- средства гигиены ротовой полости (зубные пасты, гели, ополаскиватели);
- стоматологические приборы для лечения зубов: крючки, щипцы, зеркала, боры, зонд.
- пищевые консерванты, красители, ароматизаторы;
- другие раздражители (чернила, домашняя пыль, пыльца растений, понижение уличной температуры, солнечная радиация, шерсть животных и так далее).
Также причинами аллергического дерматита являются:
- профессиональная деятельность: работа с веществами, провоцирующими реакцию, например, резина, металл, краски, чернила;
- наследственная предрасположенность.
к оглавлению ^
Клинические проявления
Предрасположенность к аллергии, как правило, выявляется в раннем возрасте. Основные признаки заболевания – это:
- высыпания на коже;
- ощущение зуда.
Аллергический дерматит у взрослых в острой форме проявляется общими и местными проявлениями. К общим симптомам относят:
- ощущение слабости;
- головные боли;
- незначительное повышение температуры.
Помимо общих симптомов, отмечаются местные реакции:
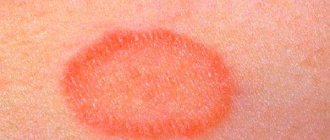
- образование красных пятен;
- появление сыпи в виде пузырьков;
- образование мокнущих поверхностей и эрозий с образование корок;
- ощущение жжения и зуда;
- утолщение эпидермиса.
Через 2-3 недели воспалительное заболевание проходит при условии устранения взаимодействия с аллергеном, который стал причиной развития дерматита. Проявления дерматита могут отмечаться на разных частях тела.
Лицо
Появление высыпаний на лице нередко обусловлено использованием некачественной или просто неподходящей косметики. Поэтому наиболее подвержены аллергическому дерматиту на лице молодые женщины. Стать причиной развития воспалительной реакции могут также продукты питания и лекарства. Основные симптомы:
- покраснение щек;
- образование отека;
- появление сыпи на коже лба и щек;
- сильный зуд.
Совет! При тяжелом течении заболевания возможно развитие некроза кожи лица с последующим образованием рубцов.
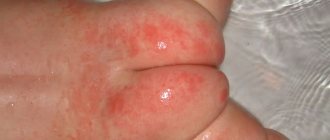
Руки
Аллергические дерматиты на коже рук отмечаются нередко, так как эта часть тела чаще всего контактирует с различными неблагоприятными факторами. Причем можно отмечаться как острая, так и хроническая форма заболевания.
Хроническая стадия развивается при постоянном неблагоприятном воздействии на кожу, чаще всего, на развитие заболевания влияют профессиональные факторы. Спровоцировать обострение могут следующие причины:
- бытовая химия;
- средства гигиены и косметика;
- лекарства;
- продукты питания;
- шерсть;
- сок растений и прочие факторы.
Основные проявления:
- повышенная сухость кожи;
- появление шелушения, трещин;
- утолщение рогового слоя;
- покраснение.
Поскольку при дерматитах часто отмечается сильный зуд, то кожа больного нередко покрывается расчесами. А наличие повреждений на коже существенно увеличивает риск развития инфекционных заболеваний, например, пиодермии.
Совет! Признаком присоединенной бактериальной инфекции является наличие гнойников.
Виды
Аллергический дерматит подразделяется на несколько видов по причине развития:
- Контактный дерматит. Формируется при высокой чувствительности к раздражителю. Развивается при его контакте с кожным покровом, высыпания и покраснения чаще всего наблюдаются на руках, веках, лице, груди, голове. Очаги возникают каждый раз, когда происходит прямой контакт с раздражающим веществом. Чаще всего аллергенами являются агрессивные химические вещества типа щелочей и кислот, ядовитые растения, косметическая продукция, аксессуары и украшения из металла.
- Токсико-аллергический дерматит. Аллергенами являются вещества, проникающие в организм через кожный покров, органы пищеварения, дыхания или при внутривенном/внутримышечном введении медицинских препаратов. Токсидермия в большинстве случаев вызывается передозировкой лекарства или их непереносимостью организмом. К наиболее тяжелому варианту токсико-аллергического дерматита относят синдром Лайелла, поражающий до 85% поверхности эпителия. Без медицинской помощи заболевание может привести к летальному исходу.
- Фитодерматит. Клинические проявления этого вида дерматита в основном носят острый воспалительный характер на кожном покрове (чаще на руках, иногда поражается кожа лица). Провокаторами становятся некоторые виды растений, сок, молочко, пыльца которых содержит раздражающие кожу химические вещества. Часто возбудителями фитодерматита становятся комнатные растения, например, герань или примула. Распространенными видами растений-аллергенов являются лютики, цитрусы, молочай, лилии, борщевик.
- Атопический дерматит (нейродермит) наблюдается при накоплении в крови вредных для здоровья веществ, которые дают замедленную иммунную реакцию в виде покраснений и высыпаний на коже лица, рук, груди, ног, живота. Часто этот вид дерматита передается по наследству, хотя аллерген у каждого поколения может быть своим. Для его активизации необходимо сочетание заболевания нервной системы, контакта с аллергеном и низкой (высокой) температуры тела. Для атопического дерматита характерны частые обострения, переходящие в хроническую форму.
к оглавлению ^
Описание
Аллергический дерматит или диффузный нейродермит считается реакцией непереносимости с замедленным типом развития.
То есть это заболевание возникает, когда в организме накапливается достаточно большое количества провоцирующего болезнь аллергена.
Обычно воспалительная кожная реакция на раздражитель развивается на протяжении семи-десяти дней.
В качестве аллергена могут выступать как внешние вещества, воздействующие непосредственно на кожный покров, так и раздражители, попавшие внутрь организма.
Симптомы заболевания фиксируются на разных участках тела, включая кожный покров лица.
Больше больных пациентов проживает в экологически неблагоприятных районах и горожан среди них самое большое количество.
Впервые возникшая патология способна перейти в хроническую форму, обострения которой провоцируются повторным контактом с непереносимым веществом.
Симптомы
Различные виды аллергического кожного дерматита имеют свои симптомы, но по некоторым проявлениям схожи между собой.
к оглавлению ^
Общие
- Зуд на определенном участке кожи;
- воспаления кожного покрова в виде покраснений или сыпи;
- появления микровезикул (маленьких пузырьков).
к оглавлению ^
Контактный
- Отечность на участке аллергического очага;
- покраснение места контакта с аллергеном;
- мелкие пузырьки, наполненные серозной жидкостью;
- четкие очертания границ пораженной области, совпадающие с зоной соприкосновения с аллергеном;
- эрозия в местах разрыва пузырьковых образований на запущенной стадии дерматита.
к оглавлению ^
Токсико-аллергический
- Шелушение и зуд кожи;
- распространение красных пятен;
- образование мелкоточечных пузырьков;
- появление крупных волдырей (в редких случаях);
- локализация пораженной области иногда находится на слизистой ротовой полости и наружных половых органах.
к оглавлению ^
Токсико-аллергический с синдромом Лайелла
- Рецидивирующие высыпания, которые могут сопровождаться болевыми ощущениями;
- пятна темно-красного цвета в области подмышек, на ягодицах и в паху;
- плоские волдыри больших размеров;
- мокнущая поверхность дермы, ее обнажение при небольшом трении;
- быстрое образование эрозии после вскрывания волдырей;
- дегидратация и сильная интоксикация организма;
- головные боли и лихорадочное состояние;
- расстройство пищеварения, часто в сопровождении рвоты.
к оглавлению ^
Фитодерматит
- Жжение и зуд пораженной области кожи;
- появление пигментации и красноты;
- мелкоточечные пузырчатые высыпания или волдыри.
к оглавлению ^
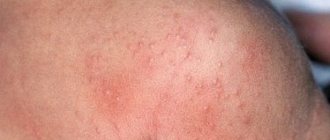
Основные симптомы проявления
Изначально на коже появляются большие красные пятна. Затем на их фоне образовываются мелке пузырьки. Их достаточно много, впоследствии они полопаются, оставив на поверхности кожи мокрые следы.
Главный очаг поражения находится в том месте, где аллерген оказал воздействие.
Но, несмотря на это аллергическая реакция дерматита охватывает весь организм в целом. Вторичные очаги могут появиться в любом другом месте, независимо от того, было там воздействие или нет.
На примере можно рассмотреть аллергическую реакцию на фоне туши для ресниц. Покраснения от применения могут быть такими большими, что захватят плечи, шею, грудь. Все высыпания сопровождаются сильным зудом.
Фото: Шелушение на лице
Чем опасен
- Рецидивирующая хроническая форма заболевания. Ее проявления у взрослых заметно ограничивают социальные возможности людей, часто становятся причинами психологических расстройств и депрессии. Иногда человеку с проблемами кожной сыпи приходится менять сферу деятельности для исключения контакта с неблагоприятными производственными факторами.
- Экзематозное поражение кожного покрова.
- Поражение почек и печени при тяжелой токсикодермии.
- Стрептодермия – инфекционный воспалительный процесс на фоне эрозий. На участках, которые подвержены расчесам или другим кожным повреждениям создаются благоприятные условия для размножения патогенной микрофлоры. Через небольшие травмы в глубокие слои кожи проникают грибковые организмы, бактерии, вирусные возбудители папилломы и герпеса.
- Анафилактический шок, вызванный местной реакцией или общей интоксикацией после укуса насекомых или контакта кожи с отравляющими веществами.
к оглавлению ^
Механизм возникновения сенсибилизации и кожных проявлений
Аллергический дерматит возникает при непосредственном взаимодействии кожи с веществом, который распознается иммунными клетками как аллерген. По механизму поступления раздражающего фактора аллергический дерматит еще называют контактным. Необходимым условием для возникновения специфической реакции на вещества, неспособных вызвать аллергию у здоровых людей, является наличие предрасположенности:
- ослабление иммунитета;
- нервное напряжение;
- вегетативные расстройства;
- наследственный фактор;
- сопутствующие/перенесенные заболеваний (ОРЗ, микоз стоп и др.);
- нерациональное питание;
- отклонения в состоянии кожи (снижение водно-липидного барьера, дисфункция сальных и потовых желез).
Важно! В развитии любой аллергической реакции немаловажную роль играет дисфункция пищеварительного тракта, особенно печени.
Контактный дерматит отличается от наиболее распространенной атопической формы кожной реакции сенсибилизацией к одному конкретному веществу из всей группы схожих с ним по строению. При этом атопический дерматит всегда развивается у детей, первые его проявления возникают до 2 лет. Пример — диатез у малыша на сладкое.
От простого дерматита, возникающего от трения, температурного воздействия, при контакте с кислотой/щелочью, аллергический дерматит отличает скорость возникновения реакции. В первом случае кожные проявления возникают молниеносно, во втором — необходимо несколько недель (обычно до 2 недель) после первого контактирования с веществом-раздражителем, чтобы сформировалась сенсибилизация организма.
Вещество, контактируя с кожей, связывается с белками. Это соединение иммунные клетки воспринимают как аллерген. При первом контакте иммунные клетки распознают вещество, формируются специфические антитела. Только при втором контакте появляется кожная реакция. От момента контакта до кожных проявлений может пройти до 3 дней. К месту контакта с аллергеном устремляются иммунные клетки, лимфоциты и антитела. Воспаление кожи носит бурный характер, зачастую выходя за пределы зоны взаимодействия с раздражителем, и не соответствует количеству аллергена и времени контакта.
Диагностика
Основывается на визуальном осмотре и данных лабораторных анализов, при помощи которых выявляются провоцирующие аллергический дерматит вещества.
Для выявления раздражителя проводят специальные кожные пробы, чаще всего это аппликационные тесты – patch-test. Они имеют вид бумажных пластин с липким основанием. На каждой пластинке размещены вещества-аллергены. При контакте с кожей под ячейкой с активным раздражителем возникнет небольшое покраснение, а в случае сильной реакции – даже волдырь. Эти изменения на коже не причиняют беспокойства и быстро исчезают после снятия пластины.
Диагностику проводят только во время ремиссии болезни, на протяжении 3-5 дней перед анализом нельзя принимать антигистамины, в особенности кортикостероиды.
Кроме кожных тестов больному с подозрением на аллергический дерматит назначаются:
- общий анализ мочи и крови;
- анализ крови на сахар;
- анализ крови на биохимию.
По показаниям также могут быть назначены исследования ЖКТ и щитовидной железы, чтобы исключить сопутствующие болезни, симптомами которых могут быть воспалительные процессы на коже.
к оглавлению ^
Методы диагностики
Выявление заболевания обусловлено проявлением клинической картины. Выяснение предрасполагающих факторов предшествующих болезни. В определенных случаях назначается анализ на определение антител IgE в крови.
Выявление аллергена провоцирующего обострение болезни проводится методом тестов и проб:
1) Нанесение на предплечье небольших доз различных антител. Если на месте царапины определенного аллергена кожа краснеет или образовался волдырь, значит реакции положительна.
2) Тесты аппликационные – аппликации специальными бумажными липкими пластинками могут определить с десяток провокационных аллергенов.
Аппликатор крепят к спине пациента на двое суток. При снятии полоски, на месте определенного антигена появляется краснота или небольшой волдырь, при резком проявлении реакции. Изменения на кожном покрове проходят без следа сразу, после удаления пластинки.
Точное определение аллергена способствует подбору эффективного средства для лечения аллергических дерматитов.
Лечение
Устранить аллергический дерматит можно в домашних условиях, исключением являются случаи его развития на фоне других более серьезных болезней и специфических состояний.
Лечение заболевания в обязательном порядке начинается с исключения контакта с аллергеном, также важно соблюдать диетическое питание.
к оглавлению ^
Медикаментозное лечение
- Глюкокортикостероиды. Для устранения симптоматики (даже без установления аллергена) применяются глюкокортикостероидные мази, кремы или аэрозоли. Гормональные средства назначаются короткими курсами во избежание привыкания. Гидрокортизон, Дермовейт, Элоком, Бетаметазон, Акридерм, и другие.
- Антигистамины. Для снижения выраженности отечности и ощущения зуда. Антигистаминные препараты нового поколения не вызывают сонливость и не понижают качество жизни пациента. Цетрин, Зодак, Кларитин, Супрастин, Фенкарол, Астемизол и другие.
- Детоксикационные лекарства вводятся внутривенно или внутримышечно для снижения чувствительности к выявленному аллергену. Применяются хлорид кальция (по 5 миллилитров вещества внутривенно при помощи капельницы, медленно, на протяжении 4-6 минут), тиосульфат натрия (5-50 миллилитров внутривенно, в зависимости от тяжести аллергического проявления), глюконат кальция (1-3 грамма 2-3 раза в сутки внутримышечно или внутривенно).
- Ферменты назначаются, когда причиной заболевания стали нарушения в работе поджелудочной железы. Креон, Фестал, Мезим, Панзинорм, Панкреатин и другие.
- Пребиотики и энтеросорбенты назначаются для восстановления микрофлоры кишечника и выведения токсинов из организма. Линекс, Лактиале, Энтеросгель, Полисорб, Лактофильтрум и так далее.
- Гомеопатические средства подбираются индивидуально в зависимости от возраста и состояния пациента, особенностей заболевания. Могут быть назначены: крем Ирикар (при сильных покраснениях, зуде), Antimonium crudum (черная сернистая сурьма при высыпаниях с образованием пузырьков и пустул, зуде, корках), Arsenicum аlbum (при различных высыпаниях и поражениях кожи) и другие.
- Противогрибковые препараты и средства со смягчающим и протекторным действием уничтожают патогенные микроорганизмы, увлажняют, смягчают и защищают кожу. Наиболее эффективными являются: Эплан, Цинковая мазь, Экзодерил, Бепантен, Эпидел, Деситин и другие.
к оглавлению ^
Народное лечение
Использование народных средств для терапии дерматита аллергической природы эффективно на этапе, когда нужно облегчить симптоматику.
Для этого используются:
- травяные отвары для питья из череды, фиалки трехцветной, коры смородины, ромашки аптечной, коры калины или корня солодки;
- компрессы с настоями из трав хвоща полевого, корней девясила, календулы, мелиссы лекарственной, лопуха войлочного;
- домашние мази из куриного, свиного или гусиного жира, облепихового масла;
- ванны с добавлением отвара крапивы, цветков ромашки, душицы обыкновенной, васильков синих, листьев багульника болотного, валерианы лекарственной;
- ароматерапия с применением гераниевого, лавандового или сандалового масла.
к оглавлению ^
Лечебные мероприятия
Лечение аллергического дерматита всегда должно начинаться, а в некоторых легких случаях этого будет вообще достаточно, с устранения его причины – выявления конкретного аллергена.
Если самостоятельно это сделать проблематично, то можно сдать специальный анализ крови на аллергены.
Как бы там ни было, точно установить, что именно является причиной патологической реакции организма, просто необходимо – в противном случае лечение просто не будет иметь смысла.
Когда аллерген будет выявлен, необходимо постараться устранить его из окружения больного либо, если это сделать невозможно, свести их контакт к минимуму.
Самостоятельно аллергический дерматит лучше не лечить: сделав всего один неверный шаг, проблему можно очень сильно усугубить и навредить здоровью организма в целом.
Видео:
В связи с этим лечение в домашних условиях, а особенно лечение народными средствами, может быть лишь дополнением к основной терапии, назначенной квалифицированным специалистом.
Медикаментозное лечение аллергического дерматита условно можно разделить на два вида:
- наружное лечение, при котором локально используются гормональные и негормональные препараты в виде всевозможных мазей, гелей и кремов;
- внутреннее лечение, при котором необходимо применять антигистаминные препараты, прежде всего, таблетированные средства, а также делать различные инъекции от аллергии.
При этом сразу отметим, что по-настоящему эффективно лишь комплексное лечение дерматита – то есть одновременное использование внешних и внутренних средств.
На сегодня одними из самых эффективных являются такие антигистаминные препараты, как:
- «Кларитин»;
- «Цитрин»;
- «Задак»;
- «Дибазол»;
- «Тавегил»;
- «Супрастин»;
- «Лоратадин».
Все эти средства быстро подавляют выработку гистамина в клетках, однако все они имеют побочные эффекты – вызывают сонливость, головокружение, иногда тошноту, противопоказаны в период беременности.
Препараты от аллергического дерматита в виде мазей:
- «Преднизолон»;
- «Гидрокортизон»;
- «Синалар»;
- «Адвантан»;
- «Элоком»;
- «Фенистил-гель».
Эти гормональные препараты назначаются, как правило, в период обострения, когда необходимо быстро снять воспаление и сколько-нибудь нормализовать состояние кожи.
Когда же острый период минует, в качестве восстановительной терапии используются негормональные мази. Такие препараты призваны смягчить и увлажнить кожу, активизировать ее заживление.
Фото:
Хорошего эффекта также можно добиться, если лечить аллергический дерматит у взрослых посредством специальных инъекций.
Эффективны такие уколы от аллергии, как:
- «Дипроспан»;
- «Преднизолон гемисукцинат»;
- «Рузам»;
- «Декортин Н 20»;
- «Солю-Декортин Н 50» и др.
Кроме того, в последние годы быстро справиться с аллергией стало возможным, если лечить ее препаратами нового поколения – кромонами, укрепляющими мембраны тучных клеток, благодаря чему гистамин практически не выделяется.
Диета
Человеку, склонному к кожным аллергическим реакциям, необходимо соблюдать специальную диету. Правильное питание – это профилактика и лечение дерматита одновременно.
Причем пациенту недостаточно исключить из рациона основной аллерген, нужно постараться полностью отказаться от продуктов, которые содержат агрессивные вещества.
Запрещается употреблять:
- соки, нектары в бумажных пакетах;
- маринады и консервацию, копчености;
- цельное коровье молоко, сгущенку;
- горчицу, специи, кетчупы, майонез, готовые соусы и так далее;
- шоколад, кофе;
- ягоды и фрукты красного и оранжевого цвета (земляника, клубника, апельсины, мандарины и так далее);
- кондитерские изделия (булки, торты, пирожные и так далее);
- морепродукты в любом виде;
- овощи (помидоры, лук, чеснок, болгарский перец);
- квашеную капусту;
- яйца;
- орехи;
- мед;
- грибы.
Рекомендованные продукты:
- овощи и фрукты зеленых цветов;
- рис, гречка, манка, овес;
- компоты из сухофруктов, отвар из шиповника;
- слабые мясные и овощные бульоны, супы из них;
- нежирные кисломолочные продукты;
- желе и кисели домашнего приготовления;
- макароны (твердые сорта);
- белковые омлеты;
- отварное (тушеное) мясо курицы, кролика, говядины;
- хлеб с отрубями или из ржаной муки.
Также необходимо снизить потребление соли и сахара. Все блюда лучше готовить на пару или тушить, жареную и жирную пищу желательно полностью исключить.
к оглавлению ^
У детей
Аллергический дерматит имеет 3 последовательных возрастных этапа:
- младенческий – до 2 лет;
- детский – от 2 до 13 лет;
- подростковый – от 13 до 18 лет.
Проявления на каждой из этих фаз отличаются.
Чаще всего патология возникает у детей до 1 года. Симптомы в виде высыпаний появляются на лице, с внутренней стороны коленного и локтевого сустава. При этом мелкая сыпь может распространиться по всему телу.
Симптомами распространенного дерматита являются: покраснение кожи, мокнутие, формирование корок и сухость кожных покровов. В большинстве случаев патология возникает после введения прикорма, при прорезывании зубов, у малышей на искусственном вскармливании.
У детей от 2 до 12 лет кожная сыпь проявляется в основном в локтевых и коленных сгибах, на тыльной стороне кисти, на шее. В местах поражения кожного покрова появляется отек, может возникнуть гиперемия, часто образовываются бляшки, папулы, трещины, эрозии, расчесы и корочки. Трещинки очень болезненны на подошвах и кистях.
В подростковом возрасте в большинстве случаев патология встречается у парней. Болезнь протекает с периодами ремиссии и обострения, область поражения может увеличиваться. Для этой стадии характерны высыпания на лице, в области шеи, на груди, иногда поражаются кисти рук и локтевые сгибы. Далее постепенно захватываются все кожные складки, стопы, пальцы, тыльная сторона кистей.
Если у ребенка любого возраста появились высыпания, которые длительное время не проходят, необходимо обратиться за помощью к врачу. Без правильного лечения и выявления аллергена болезнь может прогрессировать и привести к развитию бронхиальной астмы. Лечение детей с аллергическим дерматитом должно проходить под контролем доктора.
Если аллергия возникла у грудничка, матери нужно тщательно следить за своим питанием. Такую реакцию называют пищевой аллергией и возникает она чаще всего на молоко, цитрусовые, морепродукты, помидоры, шоколад. В этом случае аллергенные продукты полностью исключаются из рациона матери, а затем постепенно вводятся в меню ребенка согласно рекомендациям педиатров по прикорму.
Большой проблемой при патологии является сильный зуд кожи. Дети становятся плаксивыми, беспокойными и плохо спят. Чтобы устранить эти неприятные симптомы, врачи прописывают антигистаминные средства и глюкокортикостероидные мази, увлажняющие кремы для тела (Бепантен и Физиогель крем и другие), суспензию со смягчающим действием Циндол. Перед нанесением мазей пораженную область нужно обработать антисептиком (Хлоргексидин, Фукорцин и другие).
Если после курса лечения симптомы остались, придется сдать аллергические пробы. При частых обострениях болезни рекомендуется пройти курс иммунотерапии препаратами Полиоксидоний, Исмижен и так далее.
Когда дерматит осложняется гнойным процессом, к лечению присоединяют антибактериальные препараты.
Облегчить состояние ребенка помогут препараты кальция и витаминные комплексы.
Чтобы избежать усиления симптоматики, родителям больного ребенка рекомендуется:
- не выносить ребенка на улицу при очень низкой температуре воздуха;
- обеспечить высокий уровень влажности в комнате ребенка;
- исключить контакт больного с домашними животными;
- не надевать ему шерстяную одежду на голое тело;
- оградить малыша от воздействия сигаретного дыма, пыли, запахов химического происхождения;
- по возможности убрать пуховые подушки и мягкие игрушки;
- пользоваться гипоаллергенными моющими средствами для детской гигиены;
- тщательно следить за стерильностью поврежденного кожного покрова ребенка, чтобы избежать инфицирования.
к оглавлению ^
Лечение аллергического дерматита у взрослых и детей
Общая терапия лечения аллергических дерматитов и их симптомов у взрослых, и детей включает несколько пунктов:
выявление и исключение провоцирующего фактора; подбор гипоаллергенной диеты; назначение седативных препаратов, энтеросорбентов, витаминной терапии и пробиотиков; использование антибиотиков, системных кортикостероидных препаратов и антигистаминных средств (особенно применительно к детям).
Лекарственная терапия
1) Особенное внимание уделяется глюкокортикостероидным препаратам в виде системного лечения – приема внутрь и поверхностной обработки аллергических дерматитов мазью на основе препаратов «Деймовейт», «Гидрокортизон» или «Элоком».
2) Для профилактики зуда и отечности, устранение покраснений, большой эффективностью обладают антигистаминные препараты – инъекции и таблетки «Лоратидин», «Супрастин» и «Клемастин».
3) Применение лекарственных увлажнителей обусловлено уплотнением кожных покровов, вызванных болезнью. Их основой служат термальные воды и животный воск. Наиболее действенные – «Липикар», «Атодерм», «Топикрем» и «Трикзера»
4) Лечение аллергических дерматитов кремами «Актовегин», «Солкосерил» или «Циновит» решает проблему шелушения кожи (освобождения ее от чешуек), воспаления и раздражения, способствует быстрому заживлению мокнущих ран и устранению зуда.
5) Быстрому заживлению сухих ран способствуют паста или мазь – «Бепантен», «Адвантан», «Пентанол».
При беременности
Аллергический дерматит у беременных женщин встречается все чаще и делает новорожденного предрасположенным к этой патологии в будущем. Увеличение числа аллергиков среди будущих матерей связано с плохой экологией, продуктами питания с пищевыми добавками, необходимостью принимать медицинские препараты.
Лечение дерматита при беременности осуществляется по стандартной схеме. Его целью является быстрая остановка ответа иммунитета на аллерген, то есть определение раздражителя и исключение контакта с ним, назначение антигистаминных препаратов.
Беременным чаще всего прописывают:
- наружные средства – они снижают зуд, облегчают симптоматику, устраняют дискомфорт, дезинфицируют и успокаивают пораженную область;
- энтеросорбенты для быстрого выведения аллергена;
- пробиотики для улучшения работы кишечника.
к оглавлению ^
Можно ли мыться при аллергическом дерматите
Аллергические дерматиты требуют особенно тщательной гигиены. Купаться можно и нужно регулярно, но соблюдая важные правила:
- Избегать слишком сильных перепадов температур (очень холодная вода, затем слишком горячая). Принимать душ и ванну лучше в воде умеренной температуры, которая не будет обжигать кожу.
- По окончании гигиенической процедуры вытираться следует тщательно, но легкими круговыми движениями, не растирая и не сдавливая.
- Пользоваться каждый раз индивидуальным и чистым (после стирки, а не сушки от предыдущего использования) полотенцем.
Профилактика
- Применение гипоаллергенной косметики и бытовой химии;
- максимальное устранение контакта с раздражителями;
- замена пуховых подушек и перин на их аналоги с искусственными наполнителями;
- диетическое питание;
- регулярное увлажнение кожного покрова специальными эмульсиями и кремами;
- ношение одежды свободного кроя из натуральных тканей;
- лечение очагов хронической инфекции;
- тщательная гигиена тела для снижения потливости;
- укрепление иммунитета;
- снижение стрессовой нагрузки;
- исключение вредных привычек;
- регулярные прогулки на свежем воздухе.