Что такое краснуха
Краснуха – это очень заразное острое инфекционное заболевание. Она может быть приобретенной (по воздуху во время разговора, близкого контакта с инфицированным) и врожденной (при беременности от матери к плоду).
Особенно часто происходит заражение не привитых детей в возрасте от 2 до 9 лет. У большинства детей до 6 месяцев имеется врожденный иммунитет к заболеванию, потому случаи краснухи в этом возрасте очень редки. При внутриутробном заражении краснухой ребенок выделяет инфекцию в течение полутора—двух лет, а иногда и 2,5 лет.
Осложнения от приобретенной краснухи редко встречаются у детей с иммунодефицитом. При врожденных заболеваниях дети рождаются с отклонениями в развитии.
Важно! Причины возникновения краснухи заключаются в высокой контактности заболевания. Болезнь поражает не инфицированного или ранее не встречавшегося с заболеванием человека в 90% случаев.
Причины болезни
Краснуху вызывает вирус, который чаще всего попадает в ваш организм во время кашля или разговора с инфицированным человеком. Болезнь может проявиться не сразу, инкубационный период от десяти до двадцати пяти дней.
Вирус настолько жизнеспособный, что способен выживать даже в самой неблагоприятной среде. К тому же его молекула очень быстро всасывается в кровь человека и может находиться в организме от недели перед высыпанием и около двух уже после исчезновения прыщиков.
Вирус краснухи погибает от влияния на него некоторых веществ. Что же влияет на него?
- Дезинфицирующие средства;
- Ультрафиолет;
- Формалин;
- Щелочи и кислоты;
- Эфиры.
Заразиться этим заболеванием можно в закрытых местах с большим скоплением людей, особенно в детских садах и школе. Первые признаки могут проявиться уже через 8 часов после заражения. Если иммунитет ребенка в норме, то краснуха почти не оставляет осложнений и протекает в степени средней тяжести. А вот заражение во время вынашивания ребенка может привести к серьезным последствиям у плода.
На ранних стадиях беременности развитие пороков медики наблюдают у 60 процентов младенцев, но чем больше недель, тем процент снижается. Например, на 20 неделе отклонения в развитии из-за заражения краснухой наблюдают только у 7 процентов младенцев.
Как протекает болезнь и как происходит заражение
Краснуха, как и любая болезнь, имеет свои особенности. Начальная стадия развития болезни может никак не проявляться и внешне «здоровый» ребенок уже является носителем заболевания, и заражает других детей. Между инкубационным периодом и периодом высыпаний присутствует (хоть и не всегда) продромальный период. Он характеризуется общей слабостью, повышением температуры до 38 градусов, увеличением лимфоузлов. Далее наступает период высыпаний.
Особенности течения болезни и ее симптомы:
- Человек становится заразным, когда идет инкубационный период заболевания, который длится около 2-3 недель, за 7 дней до проявления сыпи на теле, и остается заразным еще 7-10 дней после ее возникновения.
- Чаще подвержены заболеванию дети, которые постоянно контактируют со своими сверстниками, разговаривают, делятся игрушками, плохо соблюдают гигиену.
- Слизистая дыхательной системы является проводником вируса в организм, далее с кровью он течет по всему телу, приводя к увеличению лимфоузлов. Иногда болезнь сопровождают такие симптомы: легкий ринит, сухой кашель, дискомфорт в горле, конъюнктивит, температура 38 градусов. У взрослых заболевание протекает тяжелее, с головными болями, отказом от еды, мышечной болью.
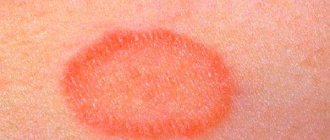
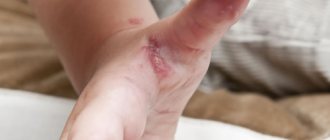
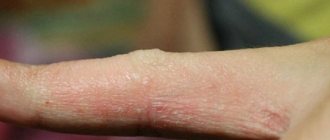
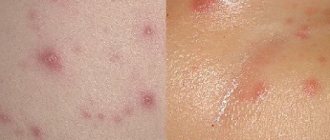
- В первый день болезни проявляется сыпь на теле по форме напоминающая круги или овалы розово-красного цвета. Чаще всего она выскакивает сначала на лице, шее, за ушами, на затылке, затем, в течение суток, захватывает зону спины, ягодиц, рук и ног, не затрагивая ступни и ладони. Когда болезнь уже отражается сыпью на теле ее присутствие можно обнаружить в кале и моче.
- Сыпь держится 2-4 дня.
Вирус краснухи обычно не распространяется в летний период, так как погибает под воздействием ультрафиолета и прямых солнечных лучей. Основной всплеск заболевания приходится на зимние месяцы, и начало весны.
Внимание! Болезнь носит эпидемиологический характер, каждые 5-9 лет отмечается высокий уровень заболеваемости. Периоды эпидемий отличаются высоким уровнем врожденных заболеваний краснухой. Симптомы краснухи у детей можно прочитать в нашей статье.
Симптомы краснухи
Симптомы краснухи ярко выражены и проявляются в короткие сроки. Вирус краснухи попадает в организм через слизистые оболочки дыхательной системы и разносится по всему организму, провоцируя увеличение лимфатических узлов особенно в области затылка и на задней стороне шеи. Инкубационный период составляет 1-2 недели, то есть инфицированный человек опасен для окружающих в течение данного периода. У ребенка может наблюдаться слабый насморк и сухой кашель, першение в горле, слезотечение, может слегка подняться температура.
Как выглядит краснуха? На первый день заболевания практически у каждого пациента наблюдается высыпание на коже, более выраженная сыпь возникает у ребенка. Сыпь представляет собой мелкие пятнышки, круглой или овальной формы, розоватого или красного цвета. Сначала сыпь появляется на лице и в области шеи, за ушами и на волосистой части головы, через день она распространяется все тело, руки и ноги. Высыпания особенно выражены на спине, внешней поверхности рук, на ягодицах, на внешней поверхности ног. На ладонях и подошвах высыпания не проявляются. В редких случаях мелкая сыпь может появиться в слизистой оболочке ротовой полости. Высыпания у ребенка проходят через 2-3 дня, у взрослого человека они могут продержаться дольше.
Некоторые путают краснуху с ветряной оспой. Высыпания при ветряной оспе объемные и водянистые, которые вызывают сильный зуд. Краснуху можно определить, нажав пальцем на пятнышко сыпи: оно исчезает, а затем вновь появляется. Сыпь не беспокоит человека и не вызывает болезненных ощущений. Нередко краснуху принимают за обычное простудное заболевание, но это легко проверить, так как на вирус краснухи не влияют жаропонижающие препараты и признаки болезни остаются. При первых симптомах необходимо получить консультацию у терапевта.
Высокой популярностью среди пациентов пользуется вопрос о том, как можно отличить такую болезнь, как краснуха от аллергической реакции. В первую очередь, сигналом о том, что у ребенка или у взрослого человека проявилась именно краснуха, является постепенное проявление высыпаний на коже и их быстрое исчезновение. При аллергической реакции, как правило, человека обсыпает сразу же и проходит такое поражение кожи достаточно долго.
Для второго цикла такого заболевания, как краснуха, также характерны другие симптомы проявления. Так, например, к числу специфических симптомов данной болезни относится значительное увеличение лимфатических узлов в области затылка, а также подчелюстных и шейных лимфоузлов. Это и наличие обще-инфекционных симптомов, в свою очередь, являются дополнительным подтверждением того, что в организме больного развивается именно краснуха.
У взрослых при краснухе наблюдаются более острые симптомы. Высыпания на коже остаются в течение пяти дней. Пятнышки на коже проявляются не отдельно, как у ребенка, а могут сливаться в большие пятна. При этом сильно повышается температура тела, иногда может доходить до 40 градусов. Возникает сильная головная боль и мигрень, усталость и разбитость в суставах, мышцах, снижается аппетит. Из-за сильного слезотечения у взрослого человека нередко наблюдается конъюнктивит, сопровождающийся светобоязнью и покраснением глаз. У мужчины кроме основных симптомов наблюдаются неприятные ощущения и боль в области яичек.
Диагностика
Первичная диагностика заболевания осуществляется путем оценки эпидемиологического статуса населенного пункта, случаев возникновения заболевания в школе или детском саду. Осматривая ребенка, врач может заметить высыпания на слизистой (верхнее небо, гортань, зев), которые иногда опережают появление сыпи на теле. Врач также ощупывает затылочную зону головы и шею на предмет обнаружения воспаленных лимфатических узлов.
При затруднении в постановке диагноза или для его подтверждения назначается анализ крови на наличие антител к вирусу. При краснухе они увеличиваются в 4 и более раз. Повторный анализ проводят после лечебных процедур. Дополнительно могут быть назначены: анализ мочи, ЭКГ (чтобы исключить возможные осложнения), рентгенография легких (при подозрении на осложнения в виде пневмонии).
Помните! Не пытайтесь диагностировать заболевание у своего ребенка самостоятельно. Даже врач не всегда может с первого взгляда определить заболевание. Обратитесь в медицинское учреждение, где ребенку смогут сделать все необходимые анализы.
Протекание болезни
Краснуха протекает легко. Инкубационный период длится от 14 до 21 дня, после которого наступает продромальный период, продолжительностью от 1 до 5 дней, в результате которого может наблюдаться лихорадка , недомогание, лимфоденопатией. Так же проявляется припухание, болезненность затылочных, позаушных, а так же заднешейных лимфоузлов.
При проявлении сыпи краснухи, которая очень похожа на сыпь кори, но быстрее проходит и меньше распространяется. При появлении пятен на лице, сыпь быстро распространяется на тело больного и наблюдается от 3 до 5 дней.
Какую опасность представляет краснуха для грудных детей
Краснуха у детей до года явление крайне редкое. Объясняется это тем, что во время беременности мама передает будущему малышу порцию антител к различного рода инфекциям, которыми переболела сама или от которых была привита. Их должно быть достаточно для защиты неокрепшего детского организма на тот период, пока он не выработает свою иммунную систему.
Если женщина до беременности не имела контактов с этим заболеванием – ребенок не получит от нее защитных антител. У малышей заболевание развиваются стремительно, и может провоцировать сильнейшие судороги. Детям до года необходима немедленная госпитализация в инфекционное отделение больницы. Высока вероятность развития менингита и энцефалита.
Важно знать! Если ребенок перенес болезнь до года – у него образовывается устойчивый иммунитет к краснухе на всю жизнь, и нет необходимости в проведении плановых вакцинаций.
Что это за болезнь
Краснуха — инфекционная болезнь. Чаще всего от нее страдают дети 2-10 лет, которые не прошли вакцинацию. Взрослые также могут быть в зоне риска, при отсутствии иммунитета к заболеванию.
Знаете ли вы? С молоком матери ребенок получает вещества, способствующие формированию иммунитета. Именно оно помогает защитить малыша от многих болезней в первый год жизни.
Периодически, каждые 5-7 лет, наблюдаются вспышки этого заболевания. Это происходит в основном весной или летом. Проще заразиться жителям больших городов, которые постоянно посещают места больших скоплений людей.
Последствия
Обычно заболевание у детей протекает в легкой форме. Последствия от перенесенной болезни возможны в том случае, если у ребенка был ослаблен иммунитет, или в момент заболевания к нему присоединилось еще одно. Сложнее переносится болезнь не привитыми детьми.
Возможные осложнения:
- ангина;
- пневмония;
- тромбоцитопеническая пурпура (понижение количества тромбоцитов в крови характеризуется частыми кровотечениями, локальными кровоизлияниями на коже);
- менингоэнцефалит;
- краснушный энцефалит (воспаление оболочек мозга). Ребенок выздоравливает и состоит на учете у невролога и инфекциониста еще 2 года (а может и больше). Есть вероятность смертельного исхода;
- отит;
- артрит.
Врожденная патология имеет такие последствия:
- тромбоцитопеническая пурпура;
- пневмония;
- задержки в развитии;
- глухота;
- поражение костей;
- сахарный диабет;
- энцефалит;
- гепатолиенальный синдром (увеличение печени и селезенки);
- пороки развития глаз, пороки сердца.
Помните! Если болезнь протекает тяжело или вызывает осложнения – ребенку необходима немедленная госпитализация.
Лечение краснухи
Специфическая терапия при краснухе не разработана. В детском возрасте она протекает относительно легко, особенно у ранее привитого ребенка. Мероприятия направлены на облегчение симптомов и общего состояния пациента. Запрещено посещать учебные учреждения в течение 21 дня, на время карантина выписывается больничный лист ребенку и родителю.
Что необходимо сделать:
- Обеспечить пациенту постельный режим в течение семи дней после обнаружения заболевания.
- Не допускать психологические и физические нагрузки для профилактики осложнений.
- Ограничить функцию органов зрения (чтение, просмотр телевизора, видеоигры).
- Соблюдать питьевой режим (в день не менее двух литров жидкости), можно использовать минеральную воду без газа, а также солевой раствор по типу «Регидрона».
- Обязательно поддерживать должный уровень гигиены, постоянно менять нательное и постельное белье, проветривать помещение и делать влажную уборку.
- Щадящая диета должна включать в себя много белковых и молочных продуктов. Приготовление блюд преимущественно на пару или в процессе варки. Питание должно быть небольшими порциями и частое (до пяти – шести раз в день).
- Для общего укрепления организма хорошо подойдут свежие и консервированные ягоды и фрукты. Компоты и витаминные отвары необходимо принимать комфортной температуры.
- Из препаратов лечащим врачом назначаются спазматические и обезболивающие средства, а также жаропонижающие лекарства.
- При болях в горле помогут полоскания или спреи местного действия в зависимости от возраста пациента.
- При сильной заложенности носа или отеках доктором назначаются антигистаминные препараты.
- Лечение антибиотиками проводится только при осложнении краснухи вторичной инфекцией (ангиной, бронхитом или менингитом).
Трудней всего проходит заболевание у детей первого года жизни. При врожденной краснухе, когда инфицирование произошло во внутриутробном периоде, может понадобиться госпитализация и прием специальных противовирусных препаратов. Дети до полугода имеют врожденный иммунитет, поэтому реже болеют подобными болезнями, но при заражении краснуха до годика протекает намного сложней, с яркими клиническими и интоксикационными симптомами.
Лечение
В большинстве случаев осуществляется лечение в домашних условиях. Сначала родителям необходимо подготовить для ребенка отдельное, хорошо проветриваемое помещение. На неделю необходимо обеспечить ребенку постельный режим, правильное питание и питьевой режим.
Сама краснуха не лечится, устраняются только симптомы болезни.
Препараты для лечения:
- от высыпаний прописывают антигистаминные средства (Тавегил, Супрастин, Кларитин);
- антибиотики выписывают при осложнениях, например, при пневмонии или ангине (Вобэнзим стимулирует иммунную систему, снимает воспаление);
- при конъюнктивите назначают раствор альбуцида;
- жаропонижающие назначаются только при температуре выше 38 градусов.
Помните! Лекарственные препараты можно применять только с разрешения врача, и строго в соответствии с инструкцией.
Народные средства
Гомеопатией эффективно устраняется симптоматика заболевания.
Рецепт №1
Одна столовая ложка сбора из березовых почек, травы череды, полыни, тысячелистника, цветков клевера, корней одуванчика заливается 500 мл кипятка. Настаивается около получаса, процеживается и дается ребенку не более 4 раз в сутки по 1/3 стакана.
Рецепт №2
По 1 ст. л. ягод шиповника и черной смородины заливают 400 мл кипятка, настаивают 45 минут, процеживают, принимают по чуть-чуть на протяжении всего дня.
Рецепт №3
Ягоды малины, брусники, цветы липы, листья мать-и-мачехи (каждого по 1 ст. л.) смешиваются, затем 2 ст. л. заливают 500 мл кипяченой воды. Настаивается смесь четверть часа, ребенку дают по половине стакана перед сном.
Краснуха у детей
Краснуха – довольно частое заболевание в детском возрасте, однако болеть ею могут и взрослые. Этиология (происхождение) заболевания инфекционное. Поскольку краснуха — антропонозное заболевание, то получить инфекцию можно только от человека, который является носителем заболевания или от уже заболевшего индивидуума.
Краснуха была отмечена медиками еще в далеком шестнадцатом столетии, но тогда было слишком рано говорить о каких-либо специфических исследованиях в области лечения этого заболевания – уж слишком «темны» были средние века на тот момент. Впервые в литературе описание встречено у французского медика де Байю, потом у немца Ф. Хофмана, что, к сожалению, не сподвигло ученых к дальнейшим исследованиям. Лишь спустя сотню лет краснуха стала исследоваться как самостоятельное заболевание.
В 1881 году заболевание было выделено отдельно, а японские ученые доказали его эпидемичность и «заразность». Уже в двадцатом столетии была доказана связь краснухи с проблема развития плода, вынашиванием и рождением ребенка. На сегодня медицина имеет достаточно знаний, чтобы вовремя купировать вспышки заболевания, однако краснуха при беременности еще является значительной угрозой для жизни и здоровья плода.
Развитие патологического процесса
Вирус обычно попадает внутрь через слизистую дыхательных путей. Разносится по организму стоком крови, то есть гематогенным путем. При этом он обладает свойствами влиять на кожные покровы и лимфоузлы. Обычно в конце латентного периода вирус можно выделить в слизистой носоглотки, а при первом появлении признаков он исчезает. В сыворотке крови уже через семь дней вырабатываются защитные антитела против вируса, а далее их число нарастает. Высыпания при краснухе заметно снижаются уже к концу недели, а вот лимфоузлы в таком состоянии могут оставаться до одного месяца.
Симптомы и признаки краснухи
Основное проявление краснухи – генерализированная лимфаденопатия, то есть увеличение лимфатических узлов в нескольких (больше двух) местах, которые не расположены друг с другом. Это свидетельствует о том, что инфекция проникла в лимфу и дает свои проявления где-либо. Еще одно внешнее проявление, по которому медицинские работники подозревают краснуху – кожная сыпь. Обычно краснуха дает температуру. В ряде случаев при краснухе отмечают головную боль и боль в мышцах.
- Сыпь сперва проявляется пятнами по большей части на лице и в районе шеи. Через несколько часов она переходит на другие участки тела – места сгибов рук, около ягодиц, на спину. Внешне высыпания представляют собой мелкие пятнышки величиной с чечевичное зернышко, которые разбросаны в зоне поражения. Они не сливаются друг с другом, имеют четкую форму (овальную либо круглую). Сыпь сама по себе быстро проходит – уже через три дня сами высыпания почти не заметны, остается лишь гиперемированный участок (покраснение) в месте, где они были. Зуда и шелушения не наблюдается.
- Температура. Повышение температуры при краснухе обычно, но вовсе не обязательно. У некоторых детей гипертермии и вовсе нет, а у некоторых температура субфебрильная (от тридцати семи до тридцати восьми). Иногда возможно повышение до тридцати девяти и выше.
- Лимфоузлы. При краснухе лимфоузлы заметно увеличены – за короткий период увеличиваются в размерах с крупные фасолины и видны даже невооруженным глазом как бугорки на поверхности кожи. Чаще всего страдают лимфоузлы в районе шеи и затылка – становятся болезненными при надавливании, плотными, словно камешки. Обычно эти места несколько горячее, чем остальная поверхность тела (явление регионарной (местной) гипертермии).
Чаще всего краснуха поражает детей от одного года до семи лет. Новорожденные и младенцы получают временный иммунитет от матери, который после года становится значительно слабее. Если ребенок единожды перенес краснуху, то после болезни формируется иммунитет, который будет защищать его до конца жизни. В последнее время врачи о заболевания – краснуха все чаще регистрируется у подростков и молодежи. Если симптомы и признаки заболевания проявляются по типу эпидемии (в коллективе, в регионе), то диагностировать болезнь не составит большого труда. При обнаружении краснухи спорадической (например, если человек заразился в одном регионе, а проявления замечены в другом, и эпидемическое окружение свободно), врачи обычно собирают более тщательный анамнез и назначают дополнительные исследования. Чаще всего это реакция крови на торможение гемагглютинации. Благодаря этой пробе есть возможность установить инфекцию и вовремя начать лечение.
Причины краснухи
Обычно инфекция активизируется весной или осенью и передается воздушно-капельным путем. Время, за которое инфекция себя внешне не проявляет, составляет до двух недель. В этот период можно заразить другого человека, не зная о своем состоянии. Ввиду той особенности, что дети идут в коллектив сверстников (детский сад) приблизительно с трех лет, то этот период является наиболее опасным для детского организма. Течение заболевания у детей проходит намного легче, чем у взрослых, особенно при соблюдении всех предписаний в лечении болезни.
Дифференциальная диагностика
Заметив первые признаки краснухи, следует немедленно вызвать врача. Как бы не твердили окружающие, что эта болезнь не требует лечения и распознать ее элементарно, тем не менее необходимо провести грамотную дифференциальную диагностику, чтобы отличить заболевание от иных болезней и начать правильно лечение. В этом случае потребуется обязательная врачебная консультация, в особенности, если симптомы краснухи выражены не сильно, стерты и присутствует иное заболевание, которое может спутать клиническую картину.
В первую очередь краснуху следует отличать от кори. Итак, при кори в отличие от краснухи наблюдается лихорадочное состояние, повышенная температура и состояние интоксикации. При кори высыпания расположены группами, сливаются в крупные папулы – при краснухе этого нет.
Скарлатина также имеет ряд специфических признаков. Во-первых, высыпания при скарлатине более мелкие по размеру, они возникают на фоне светлой, здоровой кожи.
Аллергия обычно отмечается наличием аллергена или контактированием с ним. Если родители знают об аллергене, то предположить такую ситуацию не сложно. Высыпания при аллергии разной формы, имеют нечеткие края, могут увеличивать свою форму и цвет, если дети расчесывают их при зуде. Чаще всего при приеме антигистаминных препаратов аллергическая сыпь быстро проходит. Большее значение в диагностике имеет отсутствие при аллергии температуры.
При экзантеме сыпь появляется вторично, после того, как спадет температура. Основное отличие от краснухи в том, что высыпания располагаются в основном на теле, почти не поражая лицо.
Лечение краснухи
Заболевание лечится в домашних условиях, а потребность в специализированной медицинской помощи появляется лишь при осложнениях краснухи (например, если есть подозрение на энцефалит). Обычно пациентов с краснухой ограничивают от коллектива на пять дней с момента проявления высыпаний.
Больным краснухой назначают постельный режим в течение нескольких дней, который надо строго выдерживать, даже если нет повышенной температуры. Помощь при краснухе направлена в основном на устранение симптомов, так как специфического лечения не существует.
Если есть аллергические проявления, то для устранения зуда, сыпи можно принимать антигистаминные средства, такие как супрастин, телфаст, фенистил. Очень важно много пить, чтобы был достаточный метаболизм в организме и болезнь не затягивалась. При наличии температуры, ломоты в теле, стоит дать противовоспалительные препараты – ацетаминофен, тиленол. Эффективен противовирусный препарат амизон, который также облегчает симптоматику. Ребенку, у которого есть симптомы простуды, можно давать отхаркивающие препараты (алтей, мукалтин, амброксол, солодку), а при рините – пиносол, протаргол, промывания морской водой.
Диагностировав краснушный артрит, врачи назначают делагил, димедрол, бутадион.
Наиболее тяжело помочь при врожденной краснухе – само заболевание не лечится, поэтому основное внимание нужно уделить реабилитационным мерам. Возможно, понадобится операция, если краснуха дала осложнения на сердце. Для облегчения заболевания назначают разновидности рекомбинантного интерферона.
Чтобы поддержать организм в момент выздоровления, стоит давать детям легкое питание, чтобы не перегружать пищеварительный тракт. Лучше всего основной упор делать на молочные продукты и овощи и фрукты. Полезен будет прием витаминов и минералов – Лайфпак, Юниор+, Нутримакс, Антиокс+.
Прививка от краснухи
Прививка от краснухи на сегодняшний момент наиболее оптимальный способ защиты от болезни. Однажды сформировавшийся иммунитет уже остается с человеком навсегда. Заболевают краснухой те дети, которым прививка не была сделана по определенным причинам. Обычно прививают малышей в один годик (перед детским садиком) и в шесть лет (перед школой). В эти два приема удается добиться наибольшего результата, да и общение с новым коллективом не за горами – ведь именно там можно стать жертвой этого коварного заболевания.
Почему важно прививать детей, если они переносят краснуху легко? К сожалению, даже легко перенесенное заболевание может стать причиной тяжелых осложнений в будущем, но может и пройти бесследно. Из наиболее серьезных последствий отметим патологии головного мозга – энцефалит, менингит. Также краснуха влияет и на тромбоциты, синтез которых после болезни может отойти от нормы.
Поскольку на сегодня у родителей есть право отказываться от определенных прививок, то медицинская общественность решительно борется за прививание от краснухи. Ведь если не привить ребенка в детстве, то в более позднем возрасте риск заболеть краснухой возрастает.
Для того, чтобы избежать подобных неприятностей, вводится моновакцина или поливакцина. Поливакцина – это вакцина сразу от нескольких болезней. Учеными доказана эффективность таких вакцин, при этом иммунная система ребенка отнюдь не перегружается и прекрасно справляется с введенной вакциной. Огромный плюс в этой ситуации – единоразовый укол, который меньше травмирует психику ребенка.
Из моновакцин наиболее распространены вакцины «Рудивакс» и «Эрвевакс», в которые входят ослабленные вирусы краснухи. Вводятся эти вакцина в плечо, а если ребенок маленький – в мышцу бедра. При этом эффективность от вакцин составляет сто процентов, а защита пролонгирована на двадцать лет.
Данные вакцины не дают серьезных осложнений. Большинство детей переносят их максимально легко даже без повышения температуры. Некоторые дети могут страдать увеличением лимфоузлов, поднятием температуры, сонливостью и усталостью. Обычно подобные симптомы проходят уже через двое суток, да и наблюдаются они лишь у пяти процентов вакцинируемых.
Поливакцина от краснухи обычно сочетается с паротитом и корью, а сама вакцина так и называется КПК – корь, паротит, краснуха. Очень распространена вакцина «Приорикс». Противопоказаний к ней нет, она легко переносится детьми, однако врачи с особой осторожностью относятся к людям с ВИЧ или СПИДом, онкологическими заболеваниями, нарушениями функций крови, к тем, кто принимает стероидные или иные сильнодействующие препараты. Не рекомендуется делать прививку беременным женщинам или тем, кто планирует беременность в ближайшие пару месяцев. В течение после трех месяцев от момента прививания взрослых женщин, им рекомендуют воздерживаться от незащищенного полового акта.
Краснуха у взрослых
Взрослые переносят заболевание намного тяжелее, чем дети. Поначалу первые симптомы напоминают гриппозное состояние – озноб, ломота в суставах, мышцах, слабость, резкое повышение температуры, боли в горле, увеличение лимфоузлов и, как следствие, болезненность в области шеи – типичные симптомы гриппа. Появляется светобоязнь, слезотечение, признаки конъюнктивита. Характерно то, что у взрослых краснушные пятна могут сливаться в одно красное пятно без четких разграничений, что сперва может привести к путанице в диагнозе. Обычно такие слитые пятна появляются на обширных участках – спине или области ягодиц. В этом случае проводят дифференциальную диагностику и выявляют специфические симптомы краснухи. Для взрослых краснуха грозит поражением суставов рук, а при быстром развитии – энцефалитом.
Особенно опасна краснуха для беременных женщин. Болезнью заражаются те, кто не имеет иммунитета к заболеванию – либо те, кто не болели, либо те, кто не сделали прививку. Вирус краснухи способен проникать в плаценту и поражать плод, что несет различную опасность на различных стадиях беременности. В первом триместре вирус полностью нарушает развитие плода, приводит к его отторжению и гибели. Вмешательство проходит на уровне процесса деления (митоза), что говорит о хромосомной патологии.
На более поздних сроках ребенок может быть носителем врожденных признаков краснухи – одно из тяжелых проявлений поражение глаз (отслойка сетчатки, глаукома, катаракта), поражение сердца (врожденные пороки), глухота, аномалии головного мозга (умственная отсталость, микроцефалия), проблемы с костным аппаратом (чаще всего нарушения развития челюстно-лицевого аппарата), нарушения в развитии внутренних органов (миокардит, желтуха). Такие нарушения диагностируются не всегда – иногда осложнение от краснухи проявляется намного позже в виде судорог. Если мама заразилась краснухой в последнем триместре, а ребенок не имеет явных отклонений, то такие дети отличаются маловесностью, отставание в физическом развитии. Помимо вышеназванных осложнений, краснуха может привести к выкидышу на любом сроке или рождению мертвого плода. Живой ребенок, зараженный краснухой, является потенциально опасным для окружающих в течение приблизительно полутора лет (по данным американских исследователей).
Болезнь коварна не только для малыша, но и для мамы. Женщины, страдающие краснухой, могут иметь слабую родовую деятельность, подвергаться общему заражению крови, возможно также маточное кровотечение.
Профилактика
Самый действенный метод профилактики краснухи – вакцинация. Прививка ставится не только для предупреждения возможного заражения (дети переносят болезнь довольно легко), а для того, чтобы не допустить развитие эпидемий, и уберечь беременных женщин от столкновения с болезнью.
Прочие меры профилактики заключаются в приучении ребенка к гигиене и чистоте. При обнаружении случаев заражения вводится карантин. Если в доме находится больной ребенок, тогда его изолируют в отдельное помещение, где регулярно проводятся влажная уборка и проветривания, кипятят одежду зараженного, выдают ему отдельную посуду.
Важно помнить! Даже если ребенок переносит болезнь хорошо, он все равно должен находиться под постоянным контролем врача.
Не пренебрегайте мерами изоляции ребенка, ведь речь идет не только о его комфорте, но и о здоровье окружающих детей и взрослых.