Красная волчанка, одно из опасных и неизлечимых заболеваний, которое развивается на фоне иммунных нарушений. Многие относят данное заболевание к дерматологическим, поскольку первые его симптомы проявляются изменениями на коже, но в настоящий момент доказано, что красная волчанка – системное заболевание, при котором происходит повреждение не только кожи, но и внутренних органов и систем. Еще несколько десятков лет тому, люди, страдающие красной волчанкой, умирали спустя 3 – 5 лет после ее развития. В настоящий момент благодаря современной медицине и фармакологии, больные с данным заболеванием могут жить намного дольше и даже доживать до преклонного возраста. Главное вовремя обратится к врачам, подобрать правильную схему лечения, которая сможет купировать симптомы болезни, замедлять ее развитие. Системная красная волчанка не является слишком распространенной среди населения, но женщины болеют ею в разы чаще чем мужчины.
Что такое красная волчанка?
Системная красная волчанка (СКВ) – тяжелое аутоиммунное системное заболевание соединительных тканей, при котором происходит поражение кожи, нарушается работа внутренних органов и систем, что и вызывает выраженную симптоматику с резким ухудшением самочувствия. В процессе развития болезни происходит ненормальная реакция иммунной системы на собственные клетки, что приводит к выработке иммуноглобулинов (антитела), которые атакуют собственные ткани, провоцируя воспаление и различные патологически е изменения в работе целого организма. Болезнь может провялятся в нескольких формах, развиваться медленно или стремительно, но в любом случаи при правильном лечении ее можно держать под контролем.
При красной волчанке иммунные клетки человека атакуют организм, чем провоцируя различные воспалительные процессы, включая поражение суставов, мышц, кожу, сердце, почки, легкие и другие органы. В каком именно органе начнутся первые патологические изменения ответить сложно, поэтому при подозрении на данное заболевание человек должен находится под наблюдением врача.
Красная волчанка не является заразным заболеванием, поэтому оно не представляет опасности для людей, проживающих с больным человеком, но все же важное место в ее развитии относится наследственности. В группе риска к развитию данного заболевания находятся женщины в возрасте от 20 до 40 лет, мужчины болеют данным заболеванием в 10 раз меньше.
Волчанка – генетическое заболевание?
Волчанка тесно связана с генетической предрасположенностью и наиболее распространена среди близких родственников, женщин и некоторых этнических групп.
Так, риск СКВ примерно в 20 раз выше для братьев и сестер и в 2–3 раза выше для чернокожих женщин и жительниц Латинской Америки, нежели для белых. Так, в США эта болезнь поражает в среднем одну из 537 молодых афроамериканок.
Генетики выделили 100 разнообразных вариантов мутаций, связанных с волчанкой. Это своего рода «опечатки» в ДНК при передаче определенных сообщений иммунной системе. Получая такое «сообщение», она неверно истолковывает сигнал и запускает аутоиммунную реакцию.
Так, ген TNFAIP3 в хромосоме №6 кодирует определенные белки, которые при мутациях вызывают широкое воспаление – оно примерно похоже по характеру на волчаночное. Несколько исследований утверждают, что именно TNFAIP3 наиболее тесно связан с СКВ.
Однако, сколь велика бы ни была роль генетики для этой разрушительной болезни, вовсе не она запускает симптомы. Нужно копать глубже…
Причины
В настоящее время точные причины, по которым может проявится системная красная волчанка неизвестны, но все же результаты множественных исследований склоняются к тому, что важное место в ее развитии занимает длительная и вялотекущая вирусная инфекция. Исследования показали, что у больных с красной волчанкой в организме обнаружены несколько группы вирусов (РНК- и ретровирусы), а в крови — антител к ним. Однако не все люди с хроническими вирустными инфекциями болеют красной волчанкой, помимо самого вируса, человек должен иметь предрасположение к данному заболеванию по женской линии.
Те же исследования показали, что красная волчанка чаще развивается у женщин с избыточным количеством половых гормонов (эстроген и пролактин), что позволяет предполагать, что причиной болезни могут становится гормональные изменения. Спусковым механизмом для развития красной волчанки могут выступать следующие факторы:
- Избыточное воздействие ультрафиолета.
- Регулярные стрессы, депрессии, нервное перевозбуждения.
- Чрезмерные физические и психологические нагрузки.
- Острая и хроническая вирусная инфекция: грипп, корь, краснуха, паротит, вирус простого герпеса, вирус Эпштейна-Барр, цитомегаловируса.
- Генетическая предрасположенность.
- Длительный прием некоторых лекарственных препаратов: ингибиторы АПФ, блокаторы кальциевых каналов.
Несмотря на вышеперечисленные причины, красная волчанка не имеет точной этиологии, поэтому данное заболевание можно отнести к мультифакториальным, что означает, что болезнь может проявится по нескольким причинам.
Причина и механизмы развития заболевания
До настоящего времени официальной медициной не установлены причины красной волчанки. Определены лишь предполагаемые основания появления, которые могут способствовать патологической дисфункции.
Генетические мутации. Существует целая группа генов, определяющих вероятность заболевания красной волчанкой. Они ответственны за выведение из организма «враждебных» ему клеток (апоптоз). При сбоях в этой системе происходит задержание вредоносных клеток и поражение ими здоровых. Другая причина — дезорганизация в процессе защиты иммунитета. В этом случае продуцирование фагоцитов становится слишком активным, и уничтожаются не только «чужеродные» клетки, но и здоровые.
Предрасположенность по наследственному признаку. Медицине известны случаи передачи красной волчанки по наследству. Однако, риск рождения в семье больного ребенка чрезвычайно низок, даже если заболела мать.
Возраст. В группу риска входят люди от 15 до 45 лет. Но известны случаи, когда заболевание проявляется у малышей или пожилых.
Пол. По статистике число женщин, страдающих красной волчанкой, десятикратно превышает количество мужчин с такой же проблемой.
Раса. Учеными установлено, что чаще всего красная волчанка поражает людей с темной кожей, их в три раза больше, чем белокожих.
Внешние факторы. Чрезмерное увлечение загаром, напрямую связанное с облучением ультрафиолетом, может спровоцировать генетический сбой. Существует мнение, что заболеванию подвержены люди, чья профессиональная принадлежность связана с длительным пребыванием на солнце, морозе, при перепадах температур. Сюда входят строители, моряки, работники сельскохозяйственного сектора.
Течение заболевания
Различают несколько видов красной волчанки, каждый из которых имеет свои особенности, но главным считается проявление самого заболевания, которое разделяют на три стадии:
Острое течение красной волчанки. Заболевание начинается остро, повышается температура тела, появляются первые высыпания и покраснения в области крылья носа, напоминающих «бабочку», отмечается боль в суставах. Если на данном этапе не предпринимать никаких мер по лечению, тогда через 4 – 6 месяцев будут поражены почки, сердце, суставы, нервная система.
Подострое. Наиболее распространенная форма болезни с неспецифическими симптомами. Больной жалуется на боль в суставах, ухудшается общее самочувствие, появляются кожные высыпания. Болезнь сопровождается периодами обострения и ремиссии, при этом каждый рецидив поражает новый орган или систему. Лечение должно быть направлено на снижение обострение болезни.
Хроническое течение СКВ. Болезнь длительное время проявляется симптомами поражающих только тех органов, которые были затронуты в начале болезни, не затрагивая новые ткани и системы. Данная форма болезни имеет наиболее благоприятные прогнозы.
Лечение
Волчанка — хроническое заболевание. Его нельзя вылечить полностью, однако эффективные терапевтические стратегии помогают управлять симптомами и предотвращать серьёзные осложнения.
Разным людям подходят разные методы лечения, причём у одного человека они также могут меняться со временем. Иногда подходы, которые хорошо работали ранее, начинают действовать менее эффективно или вызывать значительные побочные эффекты.
Именно поэтому людям, страдающим волчанкой, следует тесно сотрудничать с лечащим врачом, чтобы при необходимости корректировать терапевтический план.
Лекарства
Волчанку помогают лечить следующие лекарственные средства.
- Иммунодепрессанты. Препараты из этой группы подавляют активность иммунной системы и снижают её способность атаковать организм. Обычно они дают хорошие результаты в лечении волчанки, однако могут подвергать человека повышенному риску развития серьёзных инфекций.
- Обезболивающие. Рецептурные и безрецептурные болеутоляющие, особенно нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, часто помогают людям в противостоянии с хронической болью.
- Кортикостероиды. Стероиды могут ослаблять отёчность и боль. Безрецептурные стероидные кремы хорошо устраняют симптомы, проявляемые на коже. Врач также может выписать стероиды в форме таблеток или уколов для борьбы с системными проблемами.
- Противомалярийные препараты. Гидроксихлорохин и хлорохина фосфат помогают в борьбе с воспалением лёгких, болью в суставах и сыпью.
- BLyS-специфические ингибиторы. Такие препараты предотвращают развитие у людей аномальных B-клеток, то есть клеток иммунной системы, которые создают антитела.
- Препараты, направленные на устранение симптомов. Врачи могут выписывать другие лекарственные средства на основании индивидуальных симптомов пациента. Например, люди могут нуждаться в приёме лекарств от высокого кровяного давления или остеопороза. Путём приёма разжижителей крови врачи стараются снизить риск тромбообразования.
В настоящее время мировая наука активно занимается поиском новых препаратов для лечения волчанки. Клинические исследования дают надежду многим пациентам, поэтому можно узнавать у врача о возможности участия в таких программах.
В некоторых случаях противостоять волчанке людям помогают средства альтернативной медицины, например акупунктура или специальные диеты. Клинические исследования пока не подтвердили практическую пользу таких терапевтических стратегий, однако их сочетание с методиками традиционной медицины не вредит здоровью.
Первые признаки
Болезнь может иметь как вялое, так и острое течение. В основном первыми клиническими признаками считается повышение температуры тела до 38 градусов. Повышенная температура может держится в течении нескольких недель или месяцев.
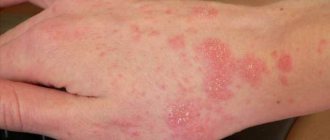
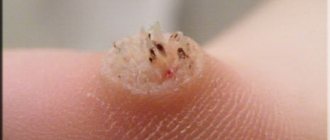
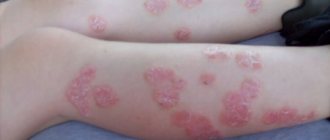
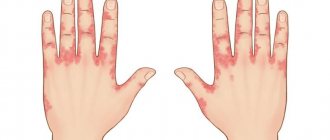
На фоне длительной воспалительной реакции происходит повреждение суставов и мышц, больной ощущает боль в суставах, которая может присутствовать постоянно или проявляться периодами. Помимо болевого синдрома, проявляются характерные кожные высыпания ярко – красного цвета, которые располагаться на лице, в частности крыльях носа. Повреждение сосудов ведет к появлению геморрагических элементов сыпи, которые локализуются не только на лице, но и зоне декольте, кистях рук, пальцах. Помимо основных признаков болезни, больные ощущают повышенную усталость, снижение массы тела, часто присутствует лихорадка, выпадение волос, нарушается сон. Известно, что в процессе развития красной волчанки в 90% случаях первыми повреждаются суставы и кожа. По мере прогрессирования болезни, симптомы становятся более выраженными. В патологический процесс вовлекаются другие органы и системы, что значительно ухудшает самочувствие больного, снижает работоспособность, а иногда приводит к инвалидности или смерти.
Для того, чтоб не допустить прогрессирование болезни, важно своевременно начать лечение, которое позволит замедлить патологический процесс, тем самым остановить патологическое повреждение организма.
Народные средства при лечении волчанки
народные средства при лечении волчанкин
Использование средств народной медицины не может заменить основного лечения. Также не исключаются регулярные обследования и консультации с доктором. Народные средства могут быть только дополнением к основному лечению:
- Для улучшения работы надпочечников и понижения ревматических проявлений можно использовать настойку элеутерококка. Для этого берут 100 г сухого измельченного сырья, насыпают в стеклянную емкость и заливают 0,5 л водки. Настаивание продолжается неделю в темном месте. Затем готовая настойка принимается по 0,5-1 ч.л. 2-3 раза в день.
- Проверенное народное средство для лечения волчанки — это отвар из омелы. Сырье нужно собрать в прохладное время года. Для приготовления берут 2 ст. л. растения, заваривают 1 стаканом кипятка и настаивают около получаса. Полученное количество отвара нужно принять за 3 приема. Такое лечение нужно проводить 1 месяц.
- Сгладить негативные проявления волчанки, а также продлить периоды ремиссии помогает сбор из нескольких лекарственных трав. Необходимо взять по 100 г измельченных корней девясила, корней аира и корней одуванчика, а также по 75 г кирказона и пижмы. Все компоненты можно смешать в коробке. Для приготовления одной порции берут 3 ст.л. данной смеси. Сырье насыпают в емкость и заливают 750 мл кипятка, затем оставляют на ночь для настаивания. С утра смесь нужно процедить, разделить на 4 равные части и выпить в течение дня за 1 час до приема пищи.
Можно использовать наружное средство для сглаживания кожных проявлений — мазь из березовых почек. Для этого нужно тщательно измельчить 1 стакан свежих березовых почек и смешать массу с 500 мл внутреннего жира. Каждый день в течение недели средство надо держать в духовке 3 часа. Затем им можно смазывать поражения кожи, а также принимать внутрь, предварительно смешав для внутреннего приема 1 ч.л. с 1 стаканом молока.
Симптомы
Системная красная волчанка не имеет стойкой симптоматики, поскольку может провялятся самыми разнообразными клиническими признаками, характер, интенсивность и локализация которых будет зависеть от поврежденного органа. Наиболее типичными симптомами считается поражение кожи и появление так называемой «бабочки» на лице. Также основным признаком болезни считается воспаление тканей мышечной и сосудистой системы.
В медицине выделяют так называемую триаду системной красной волчанки, которая включает основные симптомы в виде появления дерматита, артрита и полисерозита. Итак, основными симптомами с которыми сталкиваются больные при красной волчанке считаются следующие симптомы:
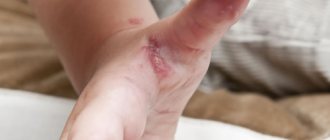
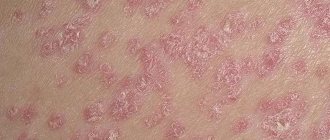
Кожные высыпания – сыпь мелко – красная, присутствует на лице, переносице, скулах, имеет форму «бабочки». Появление сыпи связывают с повреждением сосудов и капилляров. Часто высыпания присутствуют на пальцах рук, ладонях, могут присутствовать язвы, небольшой зуд и жжение в области высыпаний.
Нарушения в работе сердца и сосудов – на фоне болезни часто развиваются такие заболевания как атеросклероз, миокардит, эндокардит, перикардит, происходят выраженные изменения в работе сердца, что влечет за собой нарушение сердечного ритма и другую выраженную симптоматику, характерна для определенного заболевания.
Болезни суставов – пожалуй самыми первыми на болезнь реагирует опорно – двигательный аппарат, в частности соединительная ткань. Больные жалуются на боль в коленях, запястьях, кистях рук, присутствует воспаление суставов с последующей их деформацией. Такие изменения ведут к артрозу, артриту, бурситу и другим тяжелым болезням.
Патологические изменения в кровеносной системе — больные красной волчанкой страдают от лейкопении, анемии, тромбоцитопении и других заболеваний крови.
Нефрологические проблемы — в моче больных присутствует много белка, отмечается воспаление почек, которые отказываются выполнять свои функции. При нарушении работы почек при красной волчанке, такое состояние именуют как — волчаночный нефрит.
Психические и неврологические нарушения — болезнь оказывает негативное влияние на работу мозга, больные могут страдать от галлюцинаций, судорогов, у них нестабильное психическое состояние.
Нарушения в дыхательные системы – при красной волчанке присутствует отдышка, боль в области груди, которая усиливается в период вдоха.
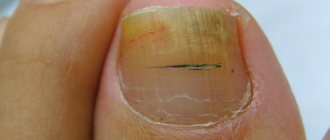
Помимо основных симптомов, которые присутствуют при красной волчанке, присутствует повышенная температура, хроническая усталость, апатия, снижение аппетита, выпадение волос, сильная ломкость ногтей. Важно отметить и тот факт, что больной будет страдать и от симптомов характерных для развывшегося на фоне волчанки заболевания.
Поражение крови
Для системной красной волчанки специфическим признаком поражения крови является появление LE-клеток. Заболевание сопровождается распознаванием собственных клеток организма, как чужеродных. В результате лейкоциты уничтожают и поглощают подобные клетки крови. СКВ вызывает анемию, тромбоцитопению, лейкопению. Данные признаки могут являться клиническими проявлениями обострения заболевания или возникать в результате медикаментозного лечения.
Системная красная волчанка является заболеванием, для которого характерны разнообразные клинические проявления. Позднее обращение за медицинской помощью происходит в связи с маскировкой признаков патологии под другие заболевания.
Методы лечения
Больные, в анамнезе которых присутствует неизлечимое заболевание – красная волчанка, должны постоянно находиться под наблюдением врача ревматолога и терапевта. Вылечить болезнь невозможно, но при правильном подходе можно снизить ее клинику, а также исключить ее стремительного прогрессирование. В основном врач может назначить следующие лекарственные препараты:
- Гормональная терапия.
- Пульс-терапия глюкокортикостероидами.
- Иммуносупрессивная терапия.
- Детоксикация экстракорпоральным путем — гемосорбция, плазмаферез.
- Противовоспалительное лечение негормональными препаратами.
- Симптоматическая терапия.
Последнее включает лечение того заболевания, которое развилось на фоне красной волчанки. Выбор любого препарата, также, как и доза, лечебный курс, назначается индивидуально дли каждого больного.
Терапия красной волчанки всегда комплексная, сложная и пожизненная. В период обострения болезни лечение дозы любого лекарства будут выше, чем в период ремиссии. Основной целью в лечении данного заболевания считается стабилизировать работу иммунной системы, устранить воспаление, очистить кровь и организм от антител и токсинов, а также вылечить вторичные болезни.
Диагностика и дифференциация
Диагностика начинается с опроса и внешнего осмотра пациента. Глубокая красная волчанка требует дифференциации на различных этапах. На начальной стадии заболевания нужно исключить узловатую эритему, панникулит на фоне заболеваний печени или воспаление подкожной ткани после употребления стероидов. На более поздней стадии заболевание следует дифференцировать, в первую очередь, от различных разновидностей глубокой склеродермии и синдрома Парри-Ромберга. Липодистрофия может быть побочным эффектом антиретровирусной терапии в ходе ВИЧ-инфекции. Также каждая стадия заболевания требует исключения Т-клеточной лимфомы. Чтобы исключить ее, проводится гистопатологическое исследование взятых тканей.
Прогноз системной красной волчанки
Прогноз при системной красной волчанке напрямую зависит как от стадии болезни, так и степени повреждения внутренних органов, возраста больного. Как правило плохой прогноз отмечается при острой форме, поскольку в течении 1 – 3 лет могут проявится тяжелые болезни внутренних органов. Если у больных подострая или хроническая форма – прогноз более оптимистический, а сам больной может прожить достаточно много лет, но при этом им нужно постоянно принимать определенные препараты, которые назначит врач.
Биопрепараты
Препараты биологического действия считаются перспективной разработкой в терапии системной красной волчанки. Лекарства данной группы обладают меньшим набором побочных действий по сравнению с глюкокортикостероидами. Массовое использование биологических препаратов затруднено в связи с их высокой стоимостью.
В случае тяжелого течения заболевания проводится экстракорпоральная терапия. К ее методам относятся:
- Плазмаферез. Способ очистки крови заключается в частичном удалении плазмы из организма. При этом уменьшается количество антител, вызывающих СКВ.
- Гемосорбция. Специфические сорбенты, используемые при гемосорбции, очищают кровь вне организма.
Выбор метода лечения зависит от стадии развития системной красной волчанки. Специалисты Юсуповской больницы проводят полный курс терапии аутоиммунного заболевания, учитывая индивидуальные особенности протекания патологии, а также сопутствующие заболевания. Врачи-ревматологи клиники имеют многолетний опыт борьбы с проявлениями системной красной волчанки, что помогает в кротчайшие сроки облегчить состояние и снизить выраженность клинических симптомов.
Отзывы
Варвара Стрельникова, 42 года, Владивосток
Более 10 лет тому мне поставили диагноз «системная красная волчанка». Сразу хочу сказать, что болезнь тяжелая, но главное не отчаиваться и лечить ее под присмотром врачей. Правильное и комплексное лечение позволяет мне добиться стойкой ремиссии. В последний раз больше 2-х лет не было обострений. Лечусь у ревматолога, постоянно принимаю стероидные гормоны, цитостатики и другие лекарства. К большому счастью у меня нет серьезных изменений в работе внутренних органов, чуть пошаливает сердце, периодически болят и припухают суставы. Хочу сказать, что жить с этим заболеванием можно, но нужно лечение и хороший врач!
Катерина Крамова, 32 года, Москва
Моя мама болела «красной волчанкой» больше 10 лет. У нее болезнь быстро прогрессировала, развился миокардит, артрит, выраженная анемия. К большому сожалению эти болезни не оставили ей шанса на жизнь и в 1998 году, ее не стало. Знаю, что болезнь передается по наследству, поэтому очень переживаю, постоянно прислушиваюсь к своему организму, и как только что – то заболит, сразу бегу к врачу. Врачи, у которых я консультировалась постоянно меня успокаивают, но я очень боюсь, хоча и знаю, что теперь можно достаточно долго жить с этим заболеванием, также у меня растет дочка, волнуюсь и за нее. В общем страх перед этим заболеванием панический, ведь я видела, что делает с человеком это заболевание!
Светлана Иванова, 39 лет, Ставрополь
В 2000 году мне поставили диагноз «системная красная волчанка». Могу сказать, что первые симптомы проявились именно в виде высыпаний на лице, которые действительно напоминали «бабочку». Прошла десятки исследований и в конечном итоге все же подтвердилась данная болезнь, хотя ее причина мне до сих пор неизвестна. Первое время лечилась в клинике, принимала множество лекарств, которые в конечном итоге позволили остановить болезнь и на 6 лет продлить ремиссию. После опять было обострение, начали опухать суставы, сильно болели, присутствовали сильные изменения в анализе мочи и крови. Проходила повторное лечение, ездила на консультацию в Москву к профессору. После очередного курса лечения, анализы стали намного лучше, чувствую себя нормально. Очень надеюсь, что ремиссия будет длится долго!
Ольга Рыкова. 28 лет, Краснодар
Около 5 лет тому, у меня начали подозревать «красную волчанку», но диагноз подтвердился только 3 года назад. Знаю, что вылечить болезнь невозможно, поэтому в первые полгода страдала от депрессии, поскольку считала, что жить мне еще не долго. Потом меня отвезли в клинику к профессору – ревматологу, который и вернул меня к жизни, вселил в меня надежду, что с этим заболеванием можно жить! В общем лечилась больше года, ежедневно принимала кучу лекарств, периодически проходила исследования. Сейчас чувствую себя не плохо, болезнь остановили, но не известно сколько будет длится ремиссия. Врач говорит, что она может длится как несколько лет, так и несколько месяцев и все зависит от меня и моего образа жизни. Прошло больше 4-х месяцев с момента лечения, чувствую себя хорошо, а там посмотрим!
Разновидности патологии
Красная волчанка может проявляться в нескольких разновидностях, которые имеют различную степень тяжести, но все в той или иной мере провоцируют развитие симптомов классического заболевания. Рассмотрим виды волчанки:
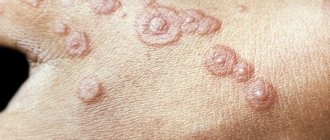
- Дискоидная волчанка – заболевание характеризуется кожными поражениями. Чаще всего признаки возникают на лице, коже черепа, в подмышечных впадинах. На месте пятен образуются чешуйчатые утолщения. Подобная сыпь держится достаточно долго, а периоды рецидива коротки.
- Лекарственно индуцированная волчанка – недуг, спровоцированный приемом некоторых лекарств. Симптоматика этого вида схода с классической волчанкой – у пациентов развивается артрит, начинается сыпь, лихорадка, боли за грудиной. Обычно такие симптомы исчезают после того, как пациент прекращает принимать лекарство. Наиболее агрессивными веществами, провоцирующими волчанку, являются гидралазин, изониазид, прокаинамид, метилдоп, дилантин и карбамазепин. Зная, что это за болезнь, пациенту необходимо отменить некоторые препараты и заменить более лояльными аналогами.
- Неонатальная волчанка, или волчанка новорожденных. Заболевание проявляется у тех детей, чьи матери страдали красной волчанкой или другими аутоиммунными нарушениями. Такие малыши могут иметь врожденные пороки сердца, аномалии печени, заболевания крови (снижение количества форменных элементов). Наиболее грозное нарушение – сердечные патологии. Системную красную волчанку у новорожденных можно диагностировать заблаговременно. Зная, что это такое, лечение можно начать в первые часы после рождения ребенка.
Диагностика
Фото: medaboutme.ru
Уже по внешнему виду обратившегося пациента врач может предположить наличие СКВ. Во время осмотра врач обращает внимание на состояние кожи, а также уточняет, как пациент переносит длительное нахождение на солнце. После чего переходит к осмотру ротовой полости, где могут быть обнаружены язвы.
Для подтверждения диагноза необходимо пройти ряд обследований. Сначала назначаются лабораторные исследований. Для картины общего анализа крови при СКВ характерно снижение лейкоцитов, тромбоцитов, эритроцитов и гемоглобина, также наблюдается увеличение СОЭ (скорость оседания эритроцитов). В общем анализе мочи выявляют наличие белка, эритроцитов и лейкоцитов (их количество будет зависеть от степени выраженности волчаночного нефрита). В биохимическом анализе крови нет специфических показателей, изменение которых будет указывать на наличие СКВ, поэтому в назначении данного анализа нет никакой необходимости.
Существует высокоспецифичный для СКВ лабораторный показатель, который выявляется у 95% пациентов. Это антинуклеарный фактор (АНФ) – совокупность антител, реагирующих с различными антигенами клеточного ядра. Его отсутствие в большинстве случаев свидетельствует против диагноза СКВ.
Для диагностики плеврита назначается рентгенологическое обследование. Данное обследование также актуально и в диагностике артрита. Для волчаночного артрита характерно поражение 2х и более суставов, проявляющееся болезненностью и отеком мягких тканей. В случае подозрения на вовлечение в процесс перикарда назначается эхокардиографическое исследование (ЭКГ), подтверждающим фактом является выслушивание шума трения перикарда при аускультации сердца.