Вирус Эпштейна-Барр – одна из наиболее распространенных вирусных инфекций, относящаяся к типу герпесвирусов. Статистика показывает, что около 65% детей и около 98% взрослого населения заражены этим вирусом. Это легко объясняется тем, что эта инфекция передается через кашель, поцелуи, использование предметов быта, через кровь и даже от беременной женщины к ее будущему ребенку. Опасность этого вируса в том, что он далеко не всегда диагностируется ввиду отсутствия каких-либо симптомов инфекции. Люди могут почти всю жизнь и не догадываться о наличии у них вируса Эпштейна-Барра. Однако это заболевание может спровоцировать поражения различных тканей и систем органов, поэтому диагностике следует уделить особенное внимание.
Что это такое?
Вирус Эпштейна-Барр передается разными путями, но чаще всего заражения происходит через слюну. Дети могут подхватить ВЧ 4 типа:
- через игрушки и предметы обихода;
- во время вакцинации;
- при инъекциях (особенно внутривенных);
- при попадании слюны зараженного человека на кожу или слизистые оболочки здорового ребенка.
Инфекционный мононуклеоз – заболевание, вызываемое вирусом герпеса 4 типа, – у взрослых часто развивается при заражении герпесвирусом во время поцелуев. Поэтому патологический процесс еще называют «болезнью поцелуев».
Помимо контактного, существуют и другие пути передачи вируса Эпштейна-Барр:
- фекально-оральный;
- контактно-бытовой;
- трансплантационный.
Как видно, подхватить данный вирус можно при любых обстоятельствах, и в любом месте.
После попадания в организм человека клетки ВГ 4 типа начинают активно делиться. Впоследствии они попадают в лимфу и кровоток, и разносятся по всему организму. Вирусные варионы вызывают стремительное клонирование патологических клеток, которые впоследствии заполняют лимфатические узлы. Именно по этой причине у взрослых и детей, страдающих от проявлений патологических процессов, которые вызывает ВГЧ 4 типа, в первую очередь развивается лимфаденопатия.
Однако, как уже отмечалось ранее, не всегда попадание вируса Эпштейна-Барр в кровь является гарантией развития заболевания. Главным предрасполагающим фактором к возникновению характерной симптоматики является значительное ослабление иммунной системы зараженного человека. Это может произойти при:
- переохлаждении;
- бесконтрольном или продолжительном приеме антибактериальных препаратов;
- частых простудах;
- сильных стрессах, эмоциональном или нервном перенапряжении и т. д.
В особенности болезням, вызываемым данным типом герпесвируса, подвержены ВИЧ-инфицированные люди. При СПИДе иммунитет человека находится практически на «нуле», что создает максимально комфортные условия для длительного нахождения и активного размножения клеток ВПЧ 4.
Как можно заразитьcя?
Существует четыре варианта заражения Эпштейн-Барр вирусом:
- Воздушно-капельным путём. Герпес 4 типа передаётся воздушно-капельным путём, только в случае, когда источник заражения носит острую форму инфекции Эпштейн-Барр вируса. В этом случае при чихании частицы вируса Эпштейна могут легко переносится по воздуху проникая в новый организм.
- Бытовые контакты. В данном случае в первую очередь идёт речь обо всех бытовых контактах с заражённым, включая рукопожатие. И при этом необязательно чтобы носитель имел острую форму заболевания, поскольку ещё полтора года после острой вирусной инфекции Эпштейна-Барра, носитель легко может заражать других контактным способом.
- Половые контакты и поцелуй. Герпес четвёртого типа легко передаётся через все способы сексуального взаимодействия, а также через поцелуи. Считается что у трети всех инфицированных людей Эпштейна-Барр может жить в слюне до конца жизни, поэтому заразиться им очень легко.
- От беременной к ребёнку. Если у беременной женщины обнаружен Эпштейн-Барр в крови, то он легко может передаться от неё к плоду через плаценту, а в будущем ребёнку.
ЧИТАТЬ ТАКЖЕ: Липома: фото, причины, лечение, чем опасны жировики
Конечно, понимая, как легко возможно инфицироваться вирусом Эпштейна-Барра возникает вопрос, а как же переливания крови или пересадка органов. Естественно, при переливании и трансплантации органов тоже легко заполучить Эпштейна-Барр, но вышеперечисленные пути передачи являются самыми распространёнными.
Способы диагностики
Клиническую картину, вызываемую ВГЧ 4 типа, можно спутать с особенностями проявления:
- цитомегаловируса (ВГЧ 5 типа);
- герпесвируса 6 типа;
- ВИЧ и СПИДа;
- ангинозной формы листероза;
- кори;
- гепатита вирусной этиологии;
- локализованной дифтерии зева;
- тонзиллита;
- аденовирусной инфекции;
- гематологических заболеваний.
Исходя из этого, подтвердить диагноз или опровергнуть его могут только методы дифференциальной диагностики. Для определения типа герпесвируса необходимо проведения анализа мочи, крови и слюны.
Диагностика вируса Эпштейн-Барр
Серологические тесты помогают определить реакцию организма на вирус. С их помощью определяются специфические антитела к герпесвирусной инфекции 4 типа:
- Антитела группы М (IgM) – обнаруживаются в том случае, если заболевание протекает в острой фазе, а также при обострении хронической ВЭБ-инфекции.
- Антитела класса G (IgG) к капсидному антигену. Они выявляются спустя 3 месяца после начала острой фазы заболевания. Также они могут обнаруживаться на протяжении всей жизни пациента, даже после прохождения курса лечения ВЭБ.
- Антитела класса G (IgG) к раннему антигену. Эта группа антител также продуцируется иммунной системой при остром течении болезни, вызываемой герпесвирусом 4 типа.
- Поздние антитела класса G к нуклеарному антигену. Они появляются в крови человека после выздоровления. Происходит это приблизительно через 6 месяцев после окончания курса терапии. Их наличие свидетельствует о том, что организм выработал стойкий иммунитет к ВГЧ 4 типа.
При положительном результате уровень этих антител значительно превышает допустимые нормы. При этом таковые устанавливаются каждой лабораторией отдельно. Все зависит от используемого оборудования, технологии и единиц измерения АТ. Как правило, нормальные показатели указаны в специальных графах в бланке с результатами клинического исследования.
Метод ПЦР
Для выявления ДНК вируса ЭБ с помощью метода ПЦР используется биологический материал в виде слюны, слизи из зева или ротовой полости, выделений из гениталий и др. Полимеразная цепная реакция – высокочувствительная диагностическая методика, однако она является информативной только в период активного размножения клеток вируса. Однако при проведении процедуры берется во внимание тот факт, что она дает максимально точные результаты при выявлении вирусов герпеса 1-3 типов. При ВПЧ 4 типа точность теста составляет всего 70%. Как следствие, исследование слюны с помощью ПЦР необходимо лишь для подтверждения наличия вируса ЭБ в организме человека.
Еще одна диагностическая процедура, помогающая подтвердить или опровергнуть заражение ВПЧ 4 – печеночные пробы. Практически в 80% случаев выявляется повышенное количество ферментов печени при проникновении вируса герпеса 4 типа в кровь.
Между моментом заражения и нормализацией уровня печеночных ферментов проходит, как правило, 3 месяца. Но иногда высокие показатели могут сохраняться на протяжении 1 года.
Как происходит заражение?
Вирус Эпштейна-Барра проникает в организм через слизистые оболочки носоглотки, рта или дыхательных органов. Через слой слизистой он опускается в лимфоидную ткань, проникает в бетта-лимфоциты, попадает в кровь человека.
Заметка: действие вируса в организме — двояко. Часть заражённых клеток гибнет. Другая часть — начинает делиться. При этом в острой и хронической стадии (носительстве) преобладают разные процессы.
При остром заражении происходит гибель заражённых клеток. При хроническом носительстве — инициируется процесс деления клеток с развитием опухолей (однако такая реакция возможна при ослабленном иммунитете, если же защитные клетки достаточно активны — рост опухолей не происходит).
Первичное проникновение вируса чаще происходит бессимптомно. Заражение вирусом Эпштейна Барра у детей проявляется видимыми симптомами только в 8-10% случаев. Реже — формируются признаки общего заболевания (через 5-15 дней после заражения). Наличие острой реакции на заражение свидетельствует о низком иммунитете, а также о наличии различных факторов, которые снижают защитные реакции организма.
Источниками инфекции становятся:
- заболевшие — в конце инкубационного периода;
- больные острой формой и в течение 6 месяцев после заражения;
- носители вируса.
Дети чаще всего контактируют с вирусом после первого года жизни, когда начинают активно познавать окружающую среду. Передаться возбудитель может различными способами
- Контактно-бытовой — через поцелуи, при использовании общего стакана для питья, мочалок, полотенец.
- Воздушно-капельный путь — при чихании, разговоре, когда вирус из микроскопических капель слюны из дыхательных путей попадает во внешнюю среду.
- Трансмиссивный — через кровь, ее свежие следы на хирургическом инструменте, нестерильных шприцах, при пересадке органов и костного мозга.
- Трансплацентарный — от инфицированной матери к ребенку.
- Алиментарный — через обсемененную пищу и воду.
После попадания возбудителя на слизистую оболочку дыхательных путей, он внедряется в слюнные железы и миндалины. Здесь интенсивно размножается, увеличивает пролиферацию В-лимфоцитов и по капиллярам проникает в кровь. Так он разносится по всему организму.
Повышенное количество пораженных В-лимфоцитов приводит к ответному увеличению Т-лимфоцитов, которые пытаются уничтожить затронутые вирусом клетки. Если иммунный ответ недостаточный, развивается хроническая инфекция ВЭБ.
Но в большинстве случаев иммунная реакция на острую инфекцию приводит к выработке специфических антител, которые сдерживают вирус внутри клеток на протяжении многих лет.
Согласно международным исследованиям, наличие четвертого герпесвируса определяется в крови примерно 80% малышей в возрасте до пяти лет, и в 90-95% случаев у взрослых и детишек старшего возраста. Это значит, что возбудитель высококонтагиозный, то есть очень заразный.
Источником инфекции выступает заболевший человек с острой формой недуга, и заразным он становится уже в конце инкубационного периода. Заразным он остается и в течение полугода после заражения, а потом становится носителем. Но и тут все не так просто – по медицинской статистике, до 20% всех носителей являются заразными.
Существует несколько путей заражения.
- Контактный – здоровый ребенок заражается от взрослого или другого малыша обычно через контакт слизистых, например, через поцелуй. Теоретически можно заразиться и через предметы обихода, игрушки, белье, посуду, но данный путь встречается реже, ведь в окружающей среде вне организма человека ВЭБ стремительно гибнет.
- Воздушно-капельный – возбудитель переходит от больного к здоровому человеку при разговоре, кашле, чихании. При этом в воздух выбрасываются мелкие частички слюны с вирусными частицами. Если они попадут на слизистые оболочки здорового ребенка, происходит инфицирование.
- Трансмиссивный – это передача через кровь. Заразиться здоровый ребенок может при процедуре переливания крови, при операциях по трансплантации, не исключены риски инфицирования через медицинские инструменты.
- Материнский – заражение ребенка происходит от мамы в период беременности (внутриутробно) или во время ГВ с грудным молоком.
После того как вирусная частица попадает на слизистую, она старается сразу найти оптимальную среду для своего обитания и чаще всего атакует глотку, миндалины, железы, вырабатывающие слюну. Размножается вирус быстро, и уже совсем скоро через мелкие капилляры вирусные частицы проникают в кровь и начинают осваивать большие пространства организма.
Среди всех клеток иммунитета, задача которых отражать атаки извне ради благополучия внутри, вирус Эпштейна-Барр предпочитает В-лимфоциты. Но он не разрушает их, наоборот, численность таких защитных клеток начинает стремительно расти. «Коллеги» В-лимфоцитов – Т-лимфоциты, в недоумении от такого поведения клеток типа В, приступают к уничтожению части лишних В-лимфоцитов. Это можно сравнить с гражданской войной, когда клеткой одной системы уничтожают себе подобных, но не таких, как они. На эту войну незамедлительно реагируют лимфатические узлы – они увеличиваются.
Если иммунитет ребенка по каким-то причинам слаб и нет нужного количества Т-лимфоцитов, развивается хроническая герпетическая инфекция четвертого типа. При такой форме не исключено поражение всего организма, сильнее всех страдают ЦНС, печень, сердце. При здоровом и нормальном иммунном статусе у малыша порой не наблюдается никаких симптомов. Порой развивается инфекционный мононуклеоз. Во время болезни иммунитет формирует антитела к вирусу, иммунная память к ВЭБ сохраняется десятилетиями.
Инфицирование у детей происходит:
- при контакте с больным человеком;
- путём трансплантационных мероприятий или при переливании крови;
- при родах или внутриутробно.
Почему дети до 1 года не входят в группу риска? Потому что большинство малышей находятся на грудном вскармливании. Если у матери присутствует вирус в организме, то у ребёнка вырабатывается природный иммунитет к нему при получении молока. Кроме того, у грудничков более крепкий иммунитет. Но это не значит, что инфицирование ВЭБ обязательно происходит у искусственника.
До 3 лет вероятность заболевания существует при поцелуях с матерью или другими родственниками (если кто-то является носителем вируса). Также в этот период ребёнок познаёт мир, тянет всё в рот – причиной заражения могут стать предметы больного человека.
После 3 лет дети активно начинают общаться с другими людьми – посещают детские сады, кружки и школу. В это время велик риск заражения воздушно-капельным путём.
У подростков происходят возрастные изменения в организме. В период полового созревания от 11 до 18 лет характерным является гормональный дисбаланс. На фоне гормональных нарушений – иммунная система слабеет, а риск присоединения вирусов, грибков и бактерий – увеличивается.
Общение и контакт с людьми служит путём передачи ВЭБ
Инфекционный мононуклеоз
Острое течение вируса Эпштейна-Барр называется инфекционным мононуклеозом. Заражение происходит, как правило, через рот, поэтому патология еще называется «болезнью поцелуев».
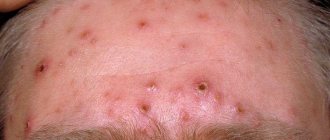
ВЭБ начинает активное размножение в клетках, образующих лимфоидную ткань. Уже через 7 дней активной деятельности вируса у зараженного человека проявляются первые характерные симптомы заболевания, которые схожи с особенностями проявления ОРВИ. Больные инфекционным мононуклеозом предъявляют жалобы на:
- увеличение и гиперемию слизистых оболочек небных миндалин; параллельно с эти на гландах появляется беловатый налет;
- увеличение лимфатических узлов – шейных, затылочных, паховых, подмышечных;
- лихорадку (фебрильную, а иногда и пиретическую);
- боли за грудиной и в области живота.
При ярко выраженном болевом синдроме в грудине или животе у пациента врачами зачастую отмечается увеличение лимфоузлов в области брюшной полости или средостения. Помимо этого, в размерах увеличиваются и некоторые внутренние органы: в частности, селезенка и печень. При проведении лабораторного исследования крови у пациента обнаруживаются атипичные мононуклеары. Это молодые кровяные клетки, которые схожи с лимфоцитами и моноцитами.
При инфекционном мононуклеозе никакое специфическое лечение не проводится. Во-первых, обыкновенные противовирусные препараты попросту не окажут никакого эффекта. Во-вторых, антибактериальные или противомикозные лекарства тоже использовать нецелесообразно. Они назначаются лишь в случае присоединения вторичной бактериальной или грибковой инфекции.
Пациенту с инфекционным мононуклеозом врачи рекомендуют:
- соблюдать постельный режим;
- употреблять как можно больше теплой жидкости;
- принимать жаропонижающие препараты;
- проводить полоскания горла антисептическими и противовоспалительными растворами или травяными отварами.
Зачастую нормализация температуры тела происходит на 5-7 день с момента проявления заболевания. Лимфаденопатия проходит на 20-30 день, а показатели анализа крови стабилизируются через 4-6 месяцев.
Примечательно. Организм человека, перенесшего инфекционный мононуклеоз, вырабатывает специфические антитела класса G, которые в дальнейшем защищают его от рецидива патологии, вызванной ВГЧ 4 типа.
Профилактика заболевания
Пока никому не удалось создать вакцину от ВЭБ.
Стопроцентно предупредить инфицирование невозможно – вирус слишком распространен. Значит, нужно помочь своему организму противостоять болезни, чтобы как можно легче ее перенести.
А поможет в этом крепкий иммунитет:
- нужно закаливать организм, почаще бывать на свежем воздухе;
- полезны умеренные, но регулярные физические нагрузки, пешие прогулки, плавание, спортивные занятия;
- важно питаться сбалансированно, исключая вредную пищу, соблюдать питьевой режим;
- необходимость приема витаминов следует обсуждать с врачом.
Предупреждению заболевания способствуют:
- соблюдение личной гигиены;
- исключение тесных контактов с заболевшими ВЭБ.
О профилактических мерах для детей расскажет также следующее видео:
Основные симптомы и признаки, причины возникнвения, фото нейродермита у взрослых, а также методы лечения ищите в этом материале.
Симптомы, лечение, фото герпесной ангины у детей представлены в данной публикации. Узнайте больше!
Хроническая ВЭБ-инфекция
Если иммунная система не столь сильна, чтобы противостоять атаке вируса, может произойти переход острой фазы ВЭБ-инфекции в хроническую. Вторая в свою очередь, делится на:
- стертую;
- активную;
- генерализованную;
- атипичную.
Рассмотрим каждую из форм хронической ВЭБ-инфекции по отдельности.
Стертая
При данной форме ВЭБ-инфекции температура тела достигает субфебрильных или фебрильных отметок. При этом возможны как частые случаи ее повышения, так и стойкая лихорадка. Пациенты жалуются на вялость, сонливость, быструю утомляемость. Возникают мышечные или суставные боли, развивается лимфаденопатия.
Атипичная форма
Для такого вида заболевания характерно частое развитие кишечных заболеваний, патологий мочевыделительной системы, или же постоянные рецидивы ОРЗ. При этом возникшие болезни отличаются персистирующим течением, и плохо поддаются терапии.
Активная форма
При таком состоянии наблюдаются частые рецидивы характерных симптомов инфекционного мононуклеоза. Помимо этого, ангина, гепатомегалия и другие патологические процессы дополняются присоединением вторичной бактериальной и грибковой инфекции. У больных возникает тошнота, расстройство кишечника, нарушение пищеварения, рвота.
Генерализованная форма
Эта форма ВЭБ-инфекции является самой опасной. Она приводит к поражению нервной системы и головного мозга, печени, легких и сердца. Частыми спутниками пациента становятся менингиты, энцефалиты, миокардиты, пневмониты или гепатиты.
Если ВЭБ-инфекция протекает в хронической форме, то с помощью метода ПЦР в слюне пациента обнаруживаются специфические антитела или же сам герпесвирус 4 типа. Как правило, появляются они только спустя 3-4 месяца после заражения. Однако не всегда можно полагаться на данные исследования, поскольку подобные отклонения нередко выявляются и у здорового человека, являющегося носителем ВГЧ 4 типа.
Как вылечить женщин при беременности
Если во время вынашивания ребенка будущая мама впервые заразилась вирусом Эпштейна-Барра, последствия инфицирования могут быть разными, в зависимости от состояния ее иммунной системы:
- У женщины с сильным иммунитетом болезнь будет протекать бессимптомно или проявятся признаки ОРВИ.
- При ослабленной иммунной защите организма у беременных возникает инфекционный мононуклеоз.
Активное течение заболевания опасно и для мамы, и для плода:
- есть риск выкидыша и преждевременных родов;
- существует опасность поражений центральной нервной системы и органов зрения будущего ребенка;
- у новорожденных возможны желтуха и расстройства дыхания.
При острой форме ВЭБ у беременной рекомендовано лечение в стационаре, под постоянным наблюдением врача, проходя все необходимые обследования.
Лечение вируса Эпштейна-Барра проводят с минимальным риском для здоровья будущих мам и их малышей. Возможно назначение:
- Противовирусных средств, если течение болезни осложнено.
- Антибиотиков, если присутствует бактериальная инфекция.
- Жаропонижающих и обезболивающих препаратов – по мере необходимости.
- Цитостатиков, интерферона, иммуноглобулинов.
- Кортикостероидных гормонов.
Обычно лечение длится от 2 до 3 недель. Латентная форма вируса не требует специфической терапии.
Синдром хронической усталости
Чувство усталости и сонливость – вполне нормальное явление, если оно возникает как реакция организма на интенсивную физическую нагрузку, и проходит после полноценного отдыха. Однако если усталость и упадок сил является повседневным состоянием, никак не связанным с объемом выполненных физических работ, к тому же недомогание имеет тенденцию к прогрессированию, это должно насторожить. Скорее всего, в такой ситуации речь пойдет о синдроме хронической усталости – СХУ.
В ходе недавних исследований было выявлено, что постоянное ощущение усталости часто связано с аномальной активностью герпетической инфекции. Любой из представителей ВГЧ может стать причиной развития синдрома хронической усталости. Однако в большинстве случаев причиной такого отклонения становится именно вирус Эпштейна-Барр. Более всего СХУ подвержены люди молодого возраста – от 20 до 40 лет.
К характерным проявлениям патологического состояния можно отнести:
- быструю утомляемость;
- постоянное ощущение слабости;
- упадок сил;
- ломоту в теле;
- мышечную слабость;
- головные боли;
- субфебрилитет;
- заложенность носа или ринит;
- нарушения сна;
- ночные кошмары;
- депрессивные состояния;
- психоз;
- апатичность;
- неудовлетворенность жизнью;
- снижение концентрации внимания;
- ухудшение памяти;
- рассеянность.
Психологические отклонения при СХУ объясняются отсутствием полноценной эмоциональной разгрузки. Как следствие, мозг постоянно находится в перевозбужденном состоянии.
ЭБВ и аутоиммунные заболевания
Аутоиммунные заболевания включают в себя большую группу заболеваний, у которых является причиной патологический процесс аутореактивности иммунной системы к собственным тканям организма. Примеры включают ревматоидный артрит, псориаз, красную волчанку, болезнь Крона, рассеянный склероз и другие. Причина этих заболеваний на сегодняшний день не понятна. Важную роль играет генетическая предрасположенность. Некоторые инфекции могут взаимодействовать в создании или развитии этих заболеваний: они могут быть пусковым фактором, который вызывает первоначальный дисбаланс в иммунной системе, благоприятный для расширения аутореактивных клеток. Некоторые вирусные белки могут структурно имитировать белки и клеточный иммунный ответ, направленный против вирусных антигенов, впоследствии индуцируется перекрестная реактивность против собственным клеточным структурам. Хронические или рецидивирующие (повторяющиеся) инфекции в этом процессе становятся особенно активными.
Специалисты указывают, что наиболее серьезные последствия отмечаются при инфицировании в подростковом возрасте .
Вирусы герпеса, благодаря своей способности реактивации инфекции, ввиду своего богатого генетического материала (содержащего генетическую информацию от десятков до сотен различных белков), а также способности влиять на иммунную систему человека являются горячими кандидатами для участия в развитии таких заболеваний. Но они не могут считаться создателями. Известно, что в подавляющем большинстве случаев они не вызывают подобных проблем.
Возникновение болезни всегда является результатом взаимодействия нескольких неблагоприятных обстоятельств (генетическая предрасположенность, факторы окружающей среды или другие виды нагрузок, которые ещё не чётко определены), и инфекции являются лишь одними из них.
В какой степени ВЭБ или другой вирус герпеса участвует в развитии аутоиммунного заболевания, трудно определить: у аутоиммунных заболеваний проявляются повышенные показатели антител против некоторых вирусных белков. Интерпретация этих результатов, однако, так же трудна, как при синдроме хронической усталости: и здесь болезнь сопровождает хроническую активацию иммунной системы, более высокую частоту реактивации инфекции и образование полиреактивных антител, перекрёстно реагирующих с различными типами белка.
При введении препаратов для подавления нежелательных аутоиммунных реакционных способностей (иммунодепрессанты), это может повлиять на эффективность иммунного надзора над латентной инфекцией, в этом случае лечение может быть связано с реактивацией симптомов заболевания. Для диагностики является полезным только прямое обнаружение вируса.
В чем опасность вируса Эпштейна-Барр?
Ниже приведены опасные последствия ВЭБ-инфекции, которые могут возникнуть при отсутствии своевременной реакции на ранее описанные симптомы.
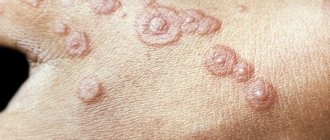
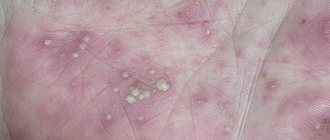
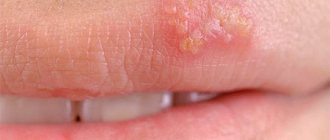
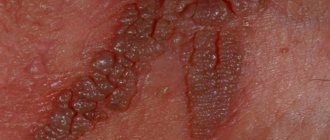
Генитальные язвы
Это крайне редкое явление, встречающееся, в основном, у представительниц слабого пола. На фоне заражения вирусом ЭБ могут развиться следующие симптомы генитальных поражений:
- появление небольших (поначалу – безболезненных) язвочек на слизистых оболочках половых органов;
- увеличение язв и появление болевого синдрома в области их локализации – симптом, который проявляется по мере прогрессирования патологического процесса;
- повышение температуры тела;
- увеличение паховых или подмышечных лимфоузлов.
Примечательно, что язвы, вызванные активностью ВГЧ 4 типа, не поддаются никакой терапии. Даже высокоэффективный препарат Ацикловир, применяемый при генитальном герпесе, в данной ситуации абсолютно бесполезен. Но со временем язвочки способны исчезать самостоятельно без риска повторного появления.
Это важно! Опасность генитальных язв заключается в том, что к поврежденным слизистым оболочкам легко присоединяется бактериальная или грибковая инфекция. В зависимости от типа микрофлоры пациенту придется пройти курс антибиотикотерапии или противогрибкового лечения.
Диагностика
Очень важно правильно провести диагностику вируса Эпштейна-Барра. Это заболевание может маскироваться под обычную простуду, ангину, ОРВИ, но истинной причиной всех этих недугов является именно инфекция Эпштейна-Барра. Провести диагностику можно на основе симптомов, приведенных выше.
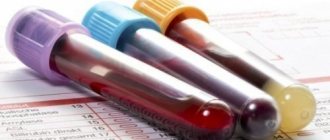
В качестве диагностики используются различные медицинские исследования:
- общий анализ крови;
- биохимическое исследование крови;
- исследование иммунитета;
- серологические исследования;
- диагностика ДНК;
- УЗИ;
- консультация отдельных специалистов.
При исследовании крови отмечается повышенный уровень лейкоцитов и СОЭ, что свидетельствует о воспалительном процессе. Тромбоциты и гемоглобин так же выходят за пределы нормы, возможно анемия. Возможно повышенный уровень АСТ, АЛТ, ЛДГ, обнаруживаются белки, повышается билирубин.
При исследовании иммунной системы оценивают состояние иммунных клеток. Применяют различные методы, что позволяет обнаружить наличие в организме антител к данному вирусу. На УЗИ будет видно увеличение печени и селезенки, что потребует дальнейшего исследования, чтобы выявить причину данного явления.
С помощью ДНК исследования обнаруживают наличие вируса в слюне, мазках со слизистых носа. Помимо анализов, пациента могут направить на консультацию к ЛОРу, иммунологу, гастроэнтерологу, чтобы выявить отклонения в организме. Врач может назначить дополнительные исследования крови, например, на свертываемость, направить на консультацию к онкологу и дерматологу в зависимости от симптомов и жалоб пациента. Своевременная диагностика поможет на ранней стадии развития вируса выявить инфекцию в организме и подобрать оптимальное лечение.
Онкозаболевания, связанные с ВЭБ
На сегодняшний день к числу онкологических процессов, связанных с активностью вируса герпеса человека 4 типа, относят:
- лимфому Беркитта;
- назофарингеальную карциному;
- развитие лимфогранулематоза;
- лимфопролиферативную болезнь.
Рассмотрим основные особенности каждого из вышеописанных патологических процессов.
Лимфома Беркитта
Данное отклонение встречается зачастую у африканских детей-дошкольников. Опухолевидные новообразования локализуются в лимфатических узлах, верхней или нижней челюсти, яичниках, почках и надпочечниках. Препаратов, способствующих успешному излечению патологии, пока не существует.
Назофарингеальная карцинома
Это опухоль, местом расположения которой является верхний сегмент носоглотки. Пациенты с данным заболеванием жалуются на постоянную заложенность носа, частые и обильные носовые кровотечения, снижение остроты слуха, боли в горле и интенсивную, персистирующую головную боль. Заболевание также часто встречается на Африканском континенте.
Лимфогранулематоз
Данное заболевание характеризуется увеличением целых групп лимфатических узлов. Больные резко теряют в весе и жалуются на частые приступы лихорадки.
Чтобы подтвердить диагноз, проводится биопсия тканей лимфоузла. Если болезнь действительно имеет место, во время исследования обнаруживаются довольно крупные клетки Ходжкина. С помощью лучевой терапии можно добиться стойкой ремиссии в 70% случаев.
Лимфопролиферативная болезнь
Это целая группа заболеваний, при развитии которых происходит патологическое разрастание лимфоидной ткани. Для болезни характерно аномальное увеличение лимфоузлов, а подтверждение диагноза может быть осуществлено только после биопсии. Эффективность проводимой химиотерапии зависит от типа опухоли.
Заболевания аутоиммунного характера
ВЭБ оказывает негативное влияние на функционирование иммунной системы. Зачастую ВГЧ 4 типа приводит к:
- аутоиммунному гепатиту;
- хроническому гломерулонефриту;
- синдрому Шегрена;
- ревматоидному артриту.
Какой-либо единственной терапевтической схемы при ВЭБ-инфекции пока не существует. Несмотря на широкий ассортимент противовирусных препаратов (Ацикловира, Фамвира, Зовиракса и др.), их назначение не является целесообразным. В большинстве случаев они назначаются только в качестве симптоматической терапии.