Специалист: Дерматолог
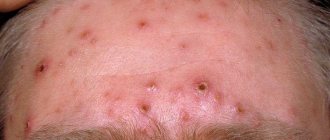
Симптомы крапивницы у детей Места локализации Причины возникновения Механизм возникновения Формы заболевания Как лечить крапивницу у ребенка? Возможные осложнения и их последствия Профилактика крапивницы Крапивница — это заболевание острого или хронического течения, сопровождающееся кожными высыпаниями с периферической гиперемией. Название болезни обусловлено тем, что внешне она выглядит как ожог крапивой — кожа розовеет и вздувается, при этом мелкие волдыри могут сливаться в крупные локальные пятна (ангиоотеки) неправильной формы. Папулы вызывают зуд и дискомфорт, при расчесывании раневая поверхность может быть инфицирована, и тогда к основному заболеванию присоединяется дерматит и другие осложнения. Заболевание является очень распространенным, в той или иной форме крапивницей переболел каждый третий житель планеты.
Как определить, что эта сыпь — крапивница
Крапивница — зудящие плоские приподнятые бледно-розовые волдыри, похожие на волдыри от ожога крапивой. Они могут быть большого или маленького размера, красными или такого же цвета, как ваша кожа.
Волдыри могут возникать и проходить быстро или оставаться на коже длительное время.
Проявления болезни могут наблюдаться по всему телу или только на одном или двух локализованных участках.
Симптомы и причины
Зуд, который сопровождает крапивницу, может быть интенсивным или легким, длительным или кратковременным. Часто появлению волдырей, вызванных заболеванием, предшествует кожный зуд. В других случаях волдыри и зуд появляются одновременно.
Крапивница обычно выглядит как скопления волдырей, которые могут возникнуть в любом месте тела. Проявления ее могут быть крохотными, точечными или намного больше. Их размеры и форма также могут варьироваться.
В некоторых случаях отдельные пузырьки сливаются, образуя очень большие зудящие области. Кожа, окружающая участок, где появляется сыпь, может выглядеть красной, опухшей или раздраженной.
Обычно волдырь исчезает в течение 24 часов, впрочем, он может появиться в другом месте. Сыпь может оставаться на теле или рецидивировать в течение нескольких недель, месяцев или даже лет.
Причины крапивницы
Причина острой крапивницы, которая длится менее 6 недель, может заключаться в высвобождении в организме слишком большого количества гистамина или в его повышенном образовании. Также острая крапивница является частым проявлением истинной аллергической реакции.
Считается, что аллергия является основной причиной появления волдырей. Она может возникнуть, если вы что-то съели или выпили. Либо имели контакт с фактором окружающей среды, на который у вас аллергия.
Другими факторами, вызывающими крапивницу, могут быть:
- лекарства;
- температура окружающей среды;
- солнечный свет;
- тревожность и нервозность;
- определенные бактериальные или вирусные инфекции, такие как стрептококковая инфекция и инфекции мочевыводящих путей;
- аутоиммунные заболевания.
В некоторых случаях причины высыпаний могут оставаться невыявленными.
Лечение болезни
В зависимости от тяжести заболевания и причин появления лечение крапивницы может различаться. Если появление сыпи является аутоиммунным заболеванием (вызвано неправильной работой иммунитета), то пациенту назначают антистаминные препараты («Зодак», «Телфаст», «Цетринакс»). Кроме этого нужно укрепить иммунитет (рыбий жир, настойка эхинацеи, «Иммунал»), чтобы он мог нормально функционировать.
Чтобы острая форма крапивницы не появлялась вновь, малышу назначат следующие процедуры:
- Выявление и уничтожение факторов, провоцирующих аллергию.
- Исключение аллергенов из рациона питания. Ребенок должен соблюдать гипоаллергенную диету. Ее суть заключается в исключении наиболее аллергенных продуктов (лимон, мед, ананас и прочие). Больному рекомендуется больше употреблять: яблоки, груши, отварное мясо, творог, растительное масло и другие продукты.
- Применение антигистаминных лекарств («Телфаст», «Зиртек», «Кларотадин»). Позволяет уменьшить риск возникновения отека Квинке. Курс применения до 10 суток.
- Применение кортикостероидов («Флоринеф», «Лемод», «Урбазон», «Медрол», «Целестон», «Кортинеф»). Если антигистаминные препараты не оказывают нужного воздействия, то назначают данные препараты. При тяжелой стадии лекарства вводятся внутримышечно и внутривенно. Курс применения до 7 дней, назначается индивидуально врачом. Имеются противопоказания и ограничения в возрасте.
- Применение энтеросорбентов (выводят вредные вещества из организма). Эти препараты выводят многие аллергены из организма: активированный уголь, «Энтеросгель», «Лактофильтрум».
- Локальное лечение. На места возникновения волдырей наносят мази «Фенистил», «Адвантан» и т. п.
- Выведение вредоносных раздражителей из организма. Для этого используют мочегонные отвары и лекарства (отвар зверобоя или дикой груши, «Фуросемид»).
Вышеописанные меры позволят уменьшить риск повторного возникновения крапивницы. Но они не всегда позволяют полностью избавиться от заболевания. Было бы полезно подходить к вопросу лечения комплексно, используя дополнительно народные средства.
Симптомы и причины сыпи
Сыпь при крапивнице может быть похожа на кожные проявления при других инфекционных и аутоиммунных заболеваниях.
Высыпания на коже могут быть совершенно разными:
- чешуйчатыми, красными, влажными на вид;
- в виде пузырей, язв или рубцов;
- болезненными, зудящими и/или делающими кожу горячей на ощупь;
- иногда — отечными.
В зависимости от первопричины сыпь может быть локализована на одном участке или распространена по всему телу.
Высыпания как симптом
Достаточно большое количество кожных заболеваний сопровождаются сыпью:
- контактный дерматит;
- аллергическая экзема или атопический дерматит;
- псориаз;
- себорейный дерматит;
- инфекционная эритема (пятая болезнь);
- импетиго;
- укусы блох, постельных клопов и других насекомых;
- вирусные и бактериальные кожные инфекции;
- другие.
Диагностика крапивницы
В большинстве случаев с установлением диагноза остройкрапивницыне возникает особых проблем. Однако совсем по-другому обстоит дело с хронической формой болезни. Далеко нередкость, когда после первичного обследования не удается установить причину болезни, в таких случаях говорят об «идиопатической крапивнице»). В подобной ситуации не нужно отчаиваться, главное, строго придерживаться рекомендациям врача и регулярно сдавать анализы.
В большинстве ситуаций при хронической форме краивницы необходимо сдать клинический и мочи, а также сдать анализы на биохимию крови, общий белок, альбумин, АЛТ, АСТ, натрий, калий, кальций, мочевую кислоту, глюкозу, холестерин и триглицериды) и С-реактивный белок. Необходимо сделать рентгенографию грудной клетки, УЗИ органов брюшной полости
. В дальнейшем обязательными этапами дообследования должны быть:
- Исключение аутоиммунных заболеваний.
- Исключение кишечных паразитарных инфекций.
- Исключение заболеваний крови (парапротеинемических гемобластозов), как правило, для этого требуется специальные тесты крови и мочи.
Симптомы крапивницы
Заболевание проявляется следующей симптоматикой:
- Появляются выпуклые высыпания розового и красного цвета, которые бледнеют при надавливании или растягивании кожи. При слиянии волдырей края пятен окрашены более интенсивно.
- Появление волдырей, их исчезновение или слияние в обширные бесформенные очаги происходит хаотично, непредсказуема и их миграция по поверхности тела.
- Сыпь сопровождается сильным зудом.
- Может повышаться температура, как незначительно, так и до высоких значений.
- Часто — слабость, недомогание, суставная и головная боль.
- При осложненной форме затрудненное дыхание или глотание, тошнота и рвота, нарушения стула.
- Еще более тяжелое проявление — отек Квинке на губах, слизистой рта, веках, щеках или половых органах.
В большинстве случаев крапивница проявляется у детей лишь появлением зудящей сыпи, которая держится непродолжительно, от нескольких часов до нескольких дней. Нередко схожую симптоматику дают другие патологии, в этом случае крапивница не рассматривается как самостоятельное заболевание. Информация для родителей! Если крапивница сопровождается даже небольшим отеком, особенно в области лица и шеи, необходимо немедленно вызвать неотложную помощь!
Холодовая крапивница
Холодовая крапивница появляется при действии низких температур на кожные покровы. Ее возникновение объясняют выработкой под влиянием холода особых белков – криоглобулинов, которые обладают свойствами антител. Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Солнечная крапивница
Солнечная крапивница – один из видов фотодерматозов. Появляется при влиянии на кожу ультрафиолетового облучения при нахождении на солнце или в солярии. Поражает больше всего женщин, имеющих патологию печени и обостренную фоточувствительность к ультрафиолету. Наблюдается обильное высыпание розоватых волдырей причудливой формы на открытых участках тела, что сочетается с мучительным зудом. Многочасовое нахождение на палящем солнце чревато появлением симптомов солнечного удара: головная боль, падение давления, обморок.
Причины возникновения крапивницы
Причин возникновения крапивницы может быть очень много. Кроме того, у одного и того же человека в разном возрасте ее могут вызывать разные факторы. Среди наиболее часто встречающихся возбудителей у детей можно выделить следующие группы:
- Пищевые продукты (цитрусовые, орехи, яйцо, морепродукты, клубника, томаты и др.).
- Пищевые добавки, в первую очередь — сульфиды, салицилаты и различные химические красители.
- Бытовые аллергены (пыль, пух, сигаретный дым, пыльца растений, косметические и моющие средства, синтетическая одежда, испарения мебельных лаков, красок и т.д.).
- Лекарственные препараты и контрастирующие средства при рентгенографии.
- Кровь (донорская) и препараты, созданные на ее основе.
- Прививки.
- Укусы насекомых, глистные инвазии.
- Физические, в том числе термальные явления (перегрев и потливость, холод, физические нагрузки, прямые солнечные лучи).
- Психогенные факторы.
- Различные инфекции.
Все перечисленные факторы могут стать как причиной первичной крапивницы, так и толчком к ее обострению при хроническом течении заболевания. У детей до двухлетнего возраста подавляющее большинство случаев возникновения крапивницы приходится на пищевой аллерген.
Печень и крапивница
Проявление демографической крапивницы
Данная форма заболевания является одной из разновидностей фотодерматоза, чье развитие происходит у больных на фоне того или иного заболевания печени в результате повышенной реактивной чувствительности в адрес воздействия солнечных лучей, а также у лиц, для которых актуальны нарушения порфиринового обмена.
Преимущественно эта форма заболевания диагностируется у женщин.
Что касается свойственных ему проявлений, то уртикарные высыпания в этом случае сосредотачиваются в области открытых участков кожного покрова (верхние конечности, лицо и пр.). Также для этой формы крапивницы характерна сезонность проявления, соответственно, развивается она в период повышенной солнечной активности весны-лета.
При пребывании больных под прямым воздействием солнечных лучей на протяжении длительного отрезка времени может развиться специфическая реакция на это воздействие, которая в частности заключается в нарушении сердечной деятельности и дыхания. Крайним проявлением в данном случае может стать шоковое состояние.
Развивается холодовая крапивница спустя несколько минут с момента контакта с такими воздействующими факторами, как холодная вода или чрезмерно холодный воздух, ледяной ветер.
Проявления симптоматики сводятся к появлению зуда, жжения, эритемы (выраженное покраснение кожи), а также волдыря или/и отека.
Преимущественно сосредоточение этих проявлений аналогично предыдущему случаю с солнечной крапивницей. Нередко максимальные проявления отмечаются в период отогревания областей, подвергшихся подобному переохлаждению, исчезновение их происходит спустя около получаса-часа времени.
В некоторых случаях холодовая крапивница сопровождается уртикарными высыпаниями постоянного характера проявления. Такие высыпания, как правило, образуются спустя несколько минут с момента оказания соответствующего воздействия раздражителя, их сохранение на коже длится в рамках недели, хотя не исключается и более длительный период.
Не исключается и такой вариант холодовой крапивницы, при котором уртикарные высыпания сосредотачиваются в несколько иных областях, а не на непосредственном участке воздействия раздражителя.
Так, они могут появиться вокруг этой области, что определяет и несколько иную форму заболевания, такую как рефлекторная холодовая крапивница. Примечательно, что некоторые пациенты сталкиваются с развитием холодовой аллергии даже после употребления в пищу холодных продуктов или пищи, что, соответственно, сопровождается отеком языка, губ и глотки.
Помимо высыпаний, у больных также отмечаются нарушения, касающиеся респираторной и сердечно-сосудистой систем, нередко проявляются и гастроинтестинальные симптомы (в форме диареи, абдоминальной боли).
Особенность холодовой крапивницы заключается в том, что чем более выраженный характер имеют ее симптомы, тем, соответственно, тяжелее это заболевание протекает.
Безусловно, выраженность симптоматики непосредственным образом связана с тем, сколь значительной оказалась площадь охлаждения, а также с тем, насколько сильным было воздействие самого раздражающего фактора (то есть охлаждения).
К примеру, крайне чувствительные к воздействию холода пациенты при охлаждении значительной площади поверхности тела могут столкнуться с возникновением анафилактоидной реакции, проявляющейся в виде комплекса симптомов: тошнота, рвота, тахикардия, головокружение, понижение давления, одышка и пр.
На практике отмечены случаи, при которых воздействие холода являлось фатальным для пациента, то есть приводило к летальному исходу.
Заметить это заболевание родителям, как правило, не составит никакого труда, как и провести первоначальную диагностику на основании характерных проявлений. Следует заметить, что крапивница, симптомы у взрослых при которой определяют примерно одинаковое течение заболевания у детей, также начинается внезапным образом, без предшествующей симптоматики.
Преобладают преимущественным образом острые формы заболевания, у детей до 6 месяцев встречается исключительно редко.
Проявляется она в возникновении высыпаний, сосредотачиваемых на теле и конечностях, сопровождается нестерпимым зудом. Расположение волдырей может сосредотачиваться не только в рамках кожного покрова, но и на слизистых (ЖКТ, губы, глаза). Зуд приводит к расчесыванию, также появляется отек. Температура может достигать пределов 39 градусов.
Длительность течения заболевания может составлять порядка нескольких минут, но возможен и вариант длительности порядка нескольких часов и дней, что определяется на основании степени тяжести, актуальной для ответной реакции.
Как и в общем рассмотрении заболевания, крапивница у детей может протекать в острой форме или в форме хронической.
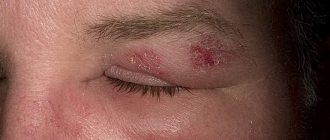
Наиболее опасным вариантом является отек Квинке, характеризуемый возникновением значительной области высыпаний наряду с рыхлостью и вздутостью клетчатки в области поверхности губ, век, щек, языка, гортани, половых органов.
Отек слизистой области дыхательных путей является существенной проблемой, приводящей к серьезному затруднению дыхания, за счет чего возникает выраженный кашель, ребенок становится нервно возбужденным, и, в конечном итоге, начинает задыхаться. Подобные проявления требуют немедленного вызова скорой помощи.
В случае отека области ЖКТ у детей развивается диарея (быстропроходящая), также появляется тошнота и рвота, отмечаются нарушения нервной системы, головокружение, головная боль, некоторая заторможенность реакций, вялость.
Острая крапивница у детей определяет столь же значительный риск возможности перехода к форме хронической, потому крайне важно адекватно подойти к лечению этого заболевания именно на данном его этапе.
Лечение крапивницы определяется исходя из общей степени тяжести ее проявлений.
Важная роль отводится выявлению и последующему устранению всех тех патогенетических факторов, которые провоцируют развитие этого заболевания. Определенная роль отводится в лечении таким составляющим как режим, диета, состояние ЖКТ и ЦНС.
Требуется выявить, а впоследствии и излечить все те очаги, которые актуальны для хронических инфекций, помимо этого необходимо исключить воздействующие раздражители (аллергены). Важны консультации невролога и ЛОРа, а также обследования, касающиеся выявления гельминтов (с последующим избавлением от них).
Диета в большей мере заключается во включении в рацион продуктов молочно-растительного происхождения.
Что касается специфических препаратов, то это антигистаминные средства, магния сульфат, натрия гипосульфит, десенсибилизирующие кальцийсодержащие препараты, седативные препараты.
Острая крапивница требует использования слабительных и мочегонных средств, а также применения очистительных клизм; налаживание обменных процессов обеспечивается за счет приема витаминов группы В, препаратов железа и пр. Тяжелое течение заболевания требует назначения глюкокортикоидов и гистаглобина. Нередко применяется ряд мер наружной терапии (ванны, мази и пр.), однако существенного результата они не определяют.
При подозрении на крапивницу необходимо обратиться к аллергологу-иммунологу, инфекционисту и дерматологу, в обязательном порядке уже во время лечения назначаются консультации ЛОРа и невролога.
Если Вы считаете, что у вас Крапивница и характерные для этого заболевания симптомы, то вам может поможет врач аллерголог-иммунолог (или инфекционист, дерматолог).
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Источник: https://oballergii.info/lechenie/pechen-i-krapivnitsa.html
Почему развивается крапивница
Основной фактор риска развития крапивницы – накопление веществ, являющихся ответом иммунной системы на контакт с раздражителем. Они провоцируют кожные реакции и воспалительные процессы. Это может развиться в результате контакта со следующими раздражителями:
- укусы насекомых;
- некоторые продукты питания;
- лекарственные средства;
- холод, УФ-лучи;
- паразитоз и пр.
Измененная реактивность организма может проявить себя не только при первом контакте с раздражителем, но и в тех случаях, когда человек уже сталкивался с аллергеном ранее.
Внешний вид и симптомы
Симптоматика заболевания будет полностью зависеть от разновидности болезни и степени поражения организма. Общими же симптомами являются покраснение кожи, образование волдырей и сильный зуд в месте поражения. Особенностью недуга является полная обратимость симптомов. То есть после того, как провоцирующий фактор был устранён, все симптомы заболевания полностью исчезают.
При острой форме недуга высыпания проявляются обильно и совершенно внезапно. Все волдыри округлые, плотные и имеют розовый цвет. Часто пузырьки сливаются между собой и перетекают в одну плотную большую лепёшку. Но кроме сыпи, у больного часто наблюдается общее ухудшение самочувствия, поднимается температура, наблюдается сильный озноб. Острая форма болезни сопровождается нарушениями в работе нервной системы и желудочно-кишечного тракта, бессонницей.
Часто к симптомам крапивницы присоединяется отёк Квинке. У больного наблюдается отёк слизистых оболочек и подкожно-жировой клетчатки на лице. Последнее состояние крайне опасно, потому как может начаться удушение, которое приводит к летальному исходу.
В хроническую стадию заболевание перетекает в том случае, когда симптоматика сопровождает заболевание на протяжении трёх месяцев. Но симптомы при этом становятся не столь ярко выраженными, сыпь становится слегка розоватого оттенка, а отеки могут полностью отсутствовать. В этом случае обострения будут часто сменяться периодами затишья, когда симптоматика будет полностью исчезать. Обострения же могут сопровождаться сильными головными болями, невротическими расстройствами, повышением температуры.
Если вовремя не начать лечение болезни, то она перетекает в хроническую папулезную форму, которая поражает в основном конечности и поддаётся лечению гораздо сложнее. При этом недуг остаётся совершенно незаразным для окружающих, что не требует изоляции больного.
Механизм возникновения крапивницы
В организме человека присутствуют тучные клетки или лаброциты, которые представляют собой специфические элементы соединительных тканей. Они являются центральным элементом зарождения крапивницы, активаторами воспаления. Когда аллерген попадает в организм впервые и в небольших дозах, у ребенка не возникает никаких внешних проявлений и реакций, но происходит сенсибилизация, которую можно представить как первое знакомство с аллергеном, в результате чего вырабатывается гистамин. Именно это вещество обусловливает покраснение, отеки и другие факторы воспаления. Постепенно оно накапливается в тучных клетках, и когда его количество достигает критического порога, клеточная мембрана разрушается с выходом гистамина в кровяное русло и последующим каскадом патологических изменений в организме.
Первая помощь при крапивнице
Как правило, аллергическая сыпь проходит самостоятельно через пару минут или часов. Но если у ребенка начинается аллергический отек или сильный зуд, то в первую очередь нужно:
- изолировать человека от внешних раздражителей и аллергенов (кошек, еды, лекарства и т. п.);
- если аллергия на укус, то выше места повреждения наложить жгут;
- напоить ребенка чистой водой;
- дать ребенку антиаллергические препараты (если ранее назначены доктором) или сорбент для уничтожения аллергена (активированный уголь, «Полифепан», «Полисорб»).
Далее действия направлены на снижение зуда, чтобы ребенок не расцарапал волдыри:
- нанести крем от зуда на кожу (фенистил гель, совентол);
- если крем отсутствует, то сделать компресс из смеси чистой воды (обычный стакан 200-300мл) и столовой ложки уксуса;
- подстричь ногти;
- переодеть малыша в одежду из хлопка или другой натуральной ткани.
Формы заболевания крапивницы
По характеру течения Различают острую и хроническую форму. В первом случае болезнь проявляет себя резко, симптомы крапивницы продолжают беспокоить ребенка от нескольких часов (обычно 6-12) до 1-2 недель. Сыпь сопровождается сильным зудом, поверхность кожи в месте высыпаний становится горячей на ощупь. Если вспышка обусловлена аллергеном, то при устранении контакта с ним симптомы исчезают быстро и бесследно. При обострении хронической крапивницы зуд и высыпания менее интенсивны, но в этом случае они могут сохраняться в течении длительного периода — нескольких недель, а иногда и месяцев. Состояние сопровождается слабостью, тошнотой, потерей аппетита, головными болями, реже — расстройством стула. Иногда на фоне вялотекущей крапивницы развиваются невротические расстройства, а поскольку ребенок постоянно расчесывает зудящие папулы, то присоединяется вторичная инфекция и развивается дерматит. По тяжести заболевания Легкая форма — внешние проявления почти незаметны, ребенок чувствует себя хорошо, зуд и интоксикация организма отсутствуют. Незначительная сыпь проходит максимум в течение суток. Средняя — характерные высыпания хорошо заметны, сопровождаются повышением температуры и зудом, может присутствовать интоксикация организма в форме тошноты и головной боли. Папулы сливаются, появляется отечность, возникает риск проявления первых признаков отека Квинке.
Тяжелая — ярко выраженная симптоматика. Сильно зудящая сыпь, общая интоксикация организма с реакцией ЖКТ, развитие отека Квинке. Требует неотложной врачебной помощи. В зависимости от провоцирующего фактора
- Контактная — имеет аллергическое происхождение, на 1 месте среди причин — фармакологические и биологические факторы. При устранении контакта с ними проходит бесследно.
- Идиопатическая — возникает по неустановленным причинам. Плохо поддается стандартному лечению, длительное время сохраняет симптоматику.
- Вибрационная — возникает на фоне сильных механических вибраций.
- Дерматографическая — провоцируется механическим раздражением кожи (тесная или синтетическая одежда, кожные складки и т.д.). После устранения раздражителя проходит очень быстро, обычно в течение получаса.
- Холинергическая — обусловлена высокой физической нагрузкой, характеризуется появлением мелких высыпаний.
- Термическая — провоцируется некомфортной (высокой или низкой) температурой внешней среды. Сопровождается особенно сильным зудом, является наиболее частой причиной развития отека
- Аквагенная — реакция на контакт с водой. Сыпь обычно незначительна или отсутствует вовсе, но сопровождается сильным зудом.
Какие осложнения вызывает крапивница?
Осложнения крапивницы могут быть опасными для здоровья и жизни пациента. К этому заболеванию необходимо относится со всей серьезностью, и вовремя проводить обследование и лечение больного. В этой статье мы рассмотрели основные осложнения крапивницы у детей и у взрослых, механизмы, причины и симптомы их развития.
Какие могут быть осложнения острой крапивницы?
Как выглядит острая крапивница?Острая крапивница развивается вследствие контакта с аллергеном. Аллергеном может выступать все что угодно: еда, пылок растений, шерсть животных, косметические средства, солнце, стресс, холод и т.д. Крапивница является проявлением острой аллергической реакции. Она может осложняться развитие отека Квинке и анафилактическим шоком.
Отек Квинке, или ангионевротический отек, — опасное для жизни больного состояние. При нем происходит отекание подкожной клетчатки, вследствие скопления в ней жидкости. Он может являться последствием употребления антибиотиков, или других лекарственных средств.
Нередко, ангионевротический отек развивается у детей после укусов насекомых. У взрослых он может быть после посещения солярия, использования косметических средств. Обратите внимание, что отек Квинке может быть спровоцирован любым аллергеном, при повторном контакте с ним больного.
Опасность этого состояния в отеке ой щели, вследствие чего может наступать удушье.
Ниже представлены основные симптомы отека Квинке:
- Выраженный зуд кожи, который, при усилении отека, меняется на боль и печение.
- Быстрое развитие отека кожи и подслизистых оболочек.
- Бледность кожи, на фоне которой могут быть высыпания, как при крапивнице.
- При выраженном прогрессировании, пациент может начать задыхаться, развивается отдышка, появляется кашель, хрипота голоса.
Лечение отека Квинке должно начинаться немедленно. При появлении первых симптомов, следует вызывать скорую помощь. Лечение состоит из внутривенного введения антигистаминных препаратов, кортикостероидов. В тяжелых случаях требуется госпитализация в отделение интенсивной терапии, реанимацию.
Если причиной отека был пищевой продукт, проводится промывание желудка через зонд, и пациенту назначаются сорбенты (уголь, смекта, энтеросгель, атоксил, сорбекс).
Анафилактический шок – это самое опасное осложнение крапивницы, которое может возникнуть как у взрослых, так и у детей. Симптомы развиваются моментально после контакта с аллергеном.
Чаще всего такой контакт является не первым в жизни пациента. Вещество, которое ранее вызывало крапивницу, может, при накапливании медиаторов воспаления и аллергических реакций, спровоцировать анафилактический шок.
У детей и врослых он часто провоцируется лекарствами.
Симптомы анафилактического шока:
- Потеря сознания.
- Резкая бледность.
- Быстрое снижение давления и развитие тахикардии.
- При отсутствии лечения, наступает смерть.
Анафилактический шок может привести к смерти взрослого или ребенка в считанные минуты. Последствия промедления при вызове скорой помощи – ужасны.
Лечение этого состояния начинается бригадой экстренной медицинской помощи, и продолжается в отделении интенсивной терапии. Пациенту внутривенно вводится адреналин, кортикостероиды, антигистаминные препараты, начинается искусственное дыхание, при необходимости – врачи делают сердечно-легочную реанимацию.
Осложнения хронической формы заболевания
Осложнения крапивницы, при хроническом ее течении, не столь опасны, как при острой форме болезни. Чаще всего, они вызваны присоединением инфекции к области сыпи на коже. Осложнения крапивницы чаще всего возникают из-за игнорирования рекомендаций лечащего доктора.
К последствиям хронической крапивницы можно отнести:
- Присоединение бактериальной или грибковой инфекции. Особенно это часто случается у детей, которые расчесывают высыпания, и заносят туда инфекцию. Грибковая инфекция может присоединяться после лечения антибиотиками. Для выявления инфекции, необходимо сдать ряд лабораторных анализов (общий анализ крови, посев содержания инфицированной раны).
- Гиперпигментация кожи. Развивается при пребывании пациента под прямыми солнечными лучами или в солярии. Загорать пациентам с хроническим течением крапивницы противопоказано, так как область сыпи не загорает, а сгорает, и на ее месте остаются темные пигментные пятна. Стоит отметить, что посещение солярия может спровоцировать обострение болезни. Сама по себе, солярий очень опасен, и является частой причиной рака кожи.
Лечение вышеперечисленных осложнений проводится врачом дерматологом. При бактериальной инфекции применяются антибиотики. Лучше всего, использовать эти препараты местно. Системно антибиотики назначаются при тяжелых гнойных поражениях кожи.
При лечении гиперпигментации может быть использован лазер, ультразвук и отбеливающие косметические средства. Такая терапия проводится у врача дерматолога, и у косметолога.
Когда стоит обратиться к врачу
Если у вас наблюдается длительная крапивница или любые другие высыпания, обязательно обратитесь к аллергологу или дерматологу. Они помогут вам определить причину симптома и составят эффективный курс лечения.
Крапивница и любая другая сыпь могут быть следствием аллергической реакции или состояния здоровья, требующего срочной медицинской помощи.
Немедленно обратитесь к врачу, если кроме ухудшения состояния вашей кожи возникают следующие симптомы:
- затрудненное дыхание;
- зуд или чувство сужения в горле;
- сильная боль в месте сыпи;
- сильная боль в области головы, шеи или живота;
- припухлость лица, век, губ, горла или конечностей;
- лихорадка;
- головокружение;
- спутанность сознания;
- мышечная слабость или внезапное отсутствие координации;
- диарея;
- рвота;
- образование открытых язв или пузырей;
- возникновение сыпи вокруг рта, глаз или гениталий.
Так же, как у взрослых, любые высыпания могут развиться у новорожденных и детей младшего возраста. Это может быть вызвано, например, укусом клопа или влиянием новых для детей продуктов.
Если у ребенка появилась сыпь и вы не уверены в ее происхождении, позвоните педиатру. Особенно если заметите хотя бы один из перечисленных выше симптомов.
Лечение крапивницы. Пути терапии
Самый результативные метод лечения крапивницы — определение и исключение аллергена. Когда подобной возможности нет либо болезнь проявилась лишь однажды, привлекаются средства местного назначения или препараты-антигистамины. Обычно симптомы уходят быстро.
Как вылечить крапивницу, может определить только доктор. Однако в целом лечение характеризуется следующими особенностями:
- Тип используемых препаратов определяется тяжестью протекания патологии. В легких случаях можно обойтись местными мазями.
- Лечение хронической уртикарии длится довольно долго (от 2-3 недель до нескольких месяцев).
- У 50% пациентов заболевание уходит самостоятельно — без какого-либо лечения.
- Во время терапевтического курса больному следует устранить инфекционные очаги и восстановить кишечную микрофлору.
- Пациенту рекомендуется соблюдать диету, исключающую возможные аллергены и направленную на укрепление иммунных сил.
- Во время курса нежелательно использовать парфюмерные продукты.
Если патологию спровоцировал прием медикаментов, данное лекарство нельзя потреблять в течение всей жизни.
Как лечить крапивницу после выявления аллергена — направления терапии:
- гипосенсибилизация (организм пациента «приучают» к аллергену, вводя вещество-провокатор в незначительных дозировках);
- устранение кожного раздражения и зуда посредством медикаментов (внутреннего приема или мазей);
- профилактика инфекционных очагов;
- обследование, выявляющее наличие проблем с желудком (и соответствующее лечение при их обнаружении);
- дегельминтизация (меры по устранению паразитов и последствий их пребывания в организме).
Ключевые ремарки:
Крапивница и другие виды кожных высыпаний имеют широкий спектр причин и являются очень распространенными.
Крапивница — один из типов сыпи, хотя не каждая сыпь на нее похожа. Оба состояния кожи могут быть острыми или хроническими.
Важно попытаться определить первопричину вашей крапивницы или иного высыпания, это поможет выбрать лучшее лечение.
Появление в сочетании с крапивницей проблем с дыханием может потребовать немедленной медицинской помощи.
Причины развития
У возникновения крапивницы может быть множество причин, и не всегда их удаётся установить вовремя. Но в большинстве случаев спусковым крючком к развитию заболевания становятся сопутствующие патологии:
- эндокринные патологии;
- болезни ЖКТ;
- дисбактериоз;
- системные заболевания;
- заболевания печени;
- злокачественные опухоли;
- аллергические реакции на приём какого-либо препарата;
- частые стрессы;
- факторы природного происхождения.
Все эти факторы приводят к нарушениям в организме, которые в итоге вызывают образование сыпи и отёков на коже.
Как лечить крапивницу у ребенка?
Чаще всего острая форма крапивницы проходит быстро, еще до оказания ребенку медицинской помощи. Однако родителям важно уметь оказать первую помощь.
Доврачебная помощь Первоочередная задача — установление и устранение провоцирующего фактора. Главной проблемой в этот период являются не высыпания, а кожный зуд. При оказании первой помощи важно ее по возможности устранить — кротко подстричь ногти, младенцам надеть защитные рукавички, нанести на место высыпания имеющийся в наличии негормональный крем противоаллергического действия (от солнечных ожогов, комариных укусов и пр.). Если крема нет, можно использовать прохладный компресс. Обеспечить обильное питье, в случае развития крапивницы после укуса насекомых на руке или ноге наложить тугую повязку выше этого места. Все это делается до врачебной помощи, которая должна быть обеспечена тут же. В случае развития отеков и выраженной симптоматики необходимо вызывать бригаду неотложной помощи. Лечение крапивницы Тактика лечения напрямую связана с формой крапивницы. Грамотное лечение заболевания может назначить только врач после точной постановки диагноза. Основные принципы терапии — устранение провоцирующих факторов, назначение лекарственных препаратов для устранения симптоматики и лечение сопутствующих патологий. Выбор антигистаминных и других препаратов врач делает на основе индивидуальной клинической картины. Современная медицина предлагает препараты нового поколения, минимизирующие риск развития побочных эффектов, обладающие высоким уровнем безопасности и удобством их применения для детей раннего возраста. В тяжелых случаях может потребоваться госпитализация. Можно ли купать больного крапивницей ребенка? Если заболевание не носит аквагенный характер, купать ребенка можно и нужно, но важно соблюдать рекомендации:
- не нагревать воду выше +37С;
- не использовать мочалки и гигиенические средства с красителями и отдушками;
- максимальное время купания — 10 минут;
- применение отваров трав и марганцовки должно быть согласовано с врачом;
- не тереть воспаленную кожу полотенцем.
Крапивница
Крапивница – это одно из самых сложных в плане диагностики и лечения заболеваний, с которыми могут придти на приём к врачу аллергологу-иммунологу.
Высыпания на коже по типу крапивницы могут иметь множество причин, что требует тщательного обследования пациента и взвешенного подхода к его лечению.
Предлагаемая статья посвящена современным взглядам на причину развития данной патологии и освещает существующие стандарты диагностики и лечения крапивницы. 15—25% населения в течение жизни переносит крапивницу или отёк Квинке по крайней мере один раз.
Крапивница – это термин, объединяющий под собой целую группу заболеваний различной природы, но имеющие сходный клинический симптом: кожные элементы по типу волдырей, напоминающие ожог от крапивы.
Крапивница
– достаточно распространенное заболевание. Точных данных статистики по её встречаемости нет, но ряд отечественных исследований показали, что хотя бы раз в жизни она возникает у 31% населения. Особую сложность для больных представляют хронические формы заболевания (крапивница, длящаяся более 6 недель).
Первое подробное описание симптомов крапивницы относится к 1882 году, хотя похожие симптомы описаны еще в работах Гиппократа.
Причина крапивницы
Крапивница – это классическое полиэтиологическое заболевание. Это означает, что причин одних и тех же симптомов может быть множество.
Один из самых частых видов заболевания – аллергическая крапивница, в основе которой лежит гиперчувствительность немедленного типа. Этот механизм лежит в основе многих аллергических реакций.
Для него характерно быстрое развитие симптомов после поступления в организм аллергена.
Данный тип аллергии характерен для крапивницы после укуса насекомых или связанных с употреблением пищевых продуктов.
Иммунокомплексный механизм развития крапивницы. Здесь, в основе патологического процесса лежит избыточное образование комплексов антиген-антитело.
(Антиген- вещество, вызывающее иммунную реакцию, а антитело- белок, вырабатываемый иммунной системой человека для борьбы с внеклеточными антигенами. Подробнее об этом в статье посвященной иммунитету).
Этот механизм часто наблюдается при реакциях на лекарственные препараты, например на введение сывороток.
Также в основе кожных проблем может быть развитие анафилактоидных реакций.
Их отличительной чертой является повышенная способность тучных клеток (особый вид клеток, располагающихся, как правило, под кожей и слизистыми, и несущими в себе большой количество биологически активных веществ) к высвобождению накопившихся в них ферментов и активных белков. При этом данный процесс происходит без вовлечения в данную реакцию клеток иммунитета.
Причиной крапивницы
может быть патология печени, приводящая к нарушению разрушения гистамина – одного из наиболее активных участников аллергического воспаления.
Часто крапивница
является
следствием аутоиммунного воспаления
. Состояния, когда иммунная система начинает реагировать на собственные ткани организма, как на чужеродные.
Это лишь несколько наиболее распространенных механизмов развития крапивницы. Данная проблема в настоящее время активно изучается, и с каждым годом открываются все новые и новые её аспекты.
Непосредственным провокатором или стимулятором обострения крапивницы
может быть
употребление лекарственных препаратов, пищевых продуктов, укус насекомых
. Хроническая крапивница чаще всего имеет в своей основе какой-то хронический патологический процесс. В старых руководствах писали, что высыпания на коже являются отражением внутренней патологии.
Заболевания, ассоциированные с хронической крапивницей, то есть способные запустить указанные выше механизмы, приводящие к появлению кожных симптомов:
1) Заболевания желудочно-кишечного тракта (гастрит, колит, холецистит, дисбактериоз кишечника, ферментопатии).
2) Инфекции: бактериальные (Helicobacter pylori, хронические очаги инфекции в ротоглотке или мочевыводящих путях, гинекологические инфекции), вирусные (Herpes simplex и др.), грибковые (Candida, Trichophyton и т.д.), паразитарные инвазии (гельминты).
3) Эндокринные заболевания (аутоиммунный тиреоидит, сахарный диабет, тиреотоксикоз, гипотиреоз, дисфункциональные нарушения яичников и т.д.).4) Системные заболевания соединительной ткани (ревматоидный артирит и т.д.
)5) Лимфопролиферативные заболевания (миелома, хронический лимфоцитарный лейкоз, макроглобулинемия Вальдестрема и т.д.).6) Опухоли (карцинома толстого кишечника, прямой кишки, печени, легких и яичника и т.д.).
7) Другие заболевания (саркоидоз, амилоидоз).
Симптомы крапивницы с фото
Главный симптом крапивницы – появление на коже волдырей. Внешне волдырь – это выступающий участок кожи, напоминающий след от укуса насекомого или на ожог, оставленный крапивой. Кожный элемент – сопровождается зудом. Кожа вокруг волдыря может быть красной. Элементы могут сливаться, приобретая гигантские размеры. Чаще всего высыпания носят симметричный характер.
Характерная черта крапивницы – полная обратимость элементов. То есть после купирования приступа заболевания кожа возвращается к исходному состоянию. Никаких белых пятен, гиперпигментации, рубцов не остаётся. Элементы могут появляться на любом участие кожи, могут мигрировать. Например, сегодня на руках, завтра на животе.
Крапивница у детей
У детей преобладают острые формы крапивницы. Крапивница редко возникает у детей младше 6 месяцев. Чаще всего отмечаются аллергические формы крапивницы.
Для детей, страдающих крапивницей, характерна выраженность экссудации: элементы отечные, резко возвышаются над кожей. Зуд, как правило, сильнее, чем у взрослых. Возможно повышение температуры тела, появление болей в суставах…
Крапивница при беременности
Во время беременности происходит выработка повышенного количества эстрогенов (женских половых гормонов), что является фактором риска развития крапивницы. Часто возникновение крапивницы является симптомом развивающегося гестоза беременных. Характерными чертами крапивницы у беременных являются выраженный кожный зуд, бессонница, раздражительность, расчесы на коже.
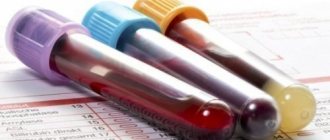
Какие анализы придется сдавать при крапивнице
При появлении крапивницы следует обратиться либо к врачу дерматологу, либо к аллергологу.
Как мы уже говорили: такой симптом как крапивница может быть вызван огромным количеством причин. В связи с этим, пациенту с крапивницей всегда предлагают сдать достаточно большое количество анализов. Это, конечно, может испугать, но другого пути нет! Если не установить точную причину – лечение может быть неэффективным.
Лечение крапивницы:
Обязательным компонентом лечения крапивницы является соблюдение диеты, особого образа жизни (подробнее в разделе Особенности питания и образа жизни с крапивницей).
Следует учесть, что при крапивнице запрещен целый ряд лекарственных препаратов, которые могут быть назначены для лечения сопутствующих заболеваний пациента с крапивницей. К этим препаратам относятся: аспирин и его производные, кодеин, ингибиторы АПФ (энап, энам, капотен и т.д.).
Если вы страдаете или страдали крапивницей, вы должны обязательно предупредить об этом вашего лечащего врача, что бы он не назначил вам препараты, способные спровоцировать обострение.
Традиционно, лечение крапивницы начинают с антигистаминных препаратов. Предпочтительно использование препаратов 3-го поколения: телфаст, зиртек, эриус и т.д. Иногда (при хронической крапивнице) требуется длительный, до трех месяцев и более приём препаратов.
Лечение крапивницы народными средствами
Средств из арсенала народной медицины, которые можно было бы порекомендовать пациентам с крапивницей нет. Кроме того, многие рекомендуемые способы лечения крапивницы могут вызвать обострение заболевания. Разговоры о том, что некоторые рецепты кому-то помогли, чаще всего основаны на самовнушении.
Особенности питания и образа жизни с крапивницей
При всех формах крапивницы противопоказаны стрессы, употребление алкоголя, курение. Не рекомендуется длительное нахождение на солнце, особенно для пациентов с солнечной крапивницей. Не рекомендуется перегревание. Категорически нельзя загорать.
Необходимо избегать давления на кожу. Для этого надо отказаться от тесной одежды, ремней, подтяжек. Не рекомендована работа, связанная с тяжелыми физическими нагрузками.
Возможно назначение местных защитных средств. Например, при солнечной крапивнице необходимо активное использование кремов от солнца с фактором защиты не меньше 40, при холодовой крапивнице – защитных кремов от низкой температуры, например, детский крем Морозко или крем Мюстелла с норковым маслом.
На фоне обострения необходимо соблюдение гипоаллергенной диеты.
Возможные осложнения крапивницы и прогноз
Прогноз для жизни, как правило, благоприятный. Возможно развитие отёка Квинке, протекающего с развитием отёка верхних дыхательных путей. Данное состояние уже несёт угрозу для жизни.
Кроме того, крапивница может быть проявлением внутренней патологии, в том числе и онкологических заболеваний, что, безусловно, утяжеляет прогноз для пациента.
В 30% случаев возникают хронические формы заболевания.
Профилактика крапивницы
Мероприятий, направленных на предотвращение развития крапивницы не разработано. Необходимо соблюдение здорового образа жизни, своевременное выявление и лечение сопутствующих заболеваний. При наличии частых инфекционных заболеваний – санация всех возможных очагов инфекции.
Сохранить в соцсетях:
Похожие публикации:
Источник: https://krasgmu.net/publ/simptomy_i_lechenie/krapivnica/58-1-0-581
Особенности лечения
Лечение крапивницы проводится с учетом основных принципов
1. гипоаллергенная диета, нормализация рациона и исключение продуктов-аллергенов (врач порекомендует молочно-растительную диету, исключающую красную рыбу, шоколад, мед, орехи и другие продукты питания, которые могут спровоцировать реакцию);
2. по возможности, исключение контакта с аллергеном;
3. прием препаратов, нормализующих уровень биологически активных веществ, ответственных за кожные реакции при крапивнице;
4. симптоматическая терапия по необходимости.
Лечение предполагает применение препаратов с системным действием (антигистаминных средств последнего поколения), а также местных мазей/кремов. Последние назначаются с целью уменьшения выраженности симптомов. В ряде случаев целесообразно назначение гормональных мазей, пользоваться ими следует под строгим контролем специалиста. К другим препаратам, востребованным при крапивнице, относят противовоспалительные, ускоряющие заживление, купирующие зуд и жжение, увлажняющие средства.
В качестве дополнения могут выступать физиотерапевтические методы, иммуномодулирующая терапия, витаминотерапия, прием сорбентов, про- и пребиотиков для улучшения микрофлоры кишечника и усиления сопротивляемости организма. Врач обязательно даст рекомендации не только относительно особенностей питания, но и расскажет об образе жизни, исключающем контакт с аллергеном или сводящем его к минимуму. Все это является залогом предупреждения частых рецидивов (обострений) хронического недуга.
Лечение разных форм крапивницы
Медикаментозное лечение назначается и корректируется только врачом, самолечение недопустимо. Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
При аллергической этиологии необходим прием антигистаминных средств. При холодовой и холинергической формах применяют блокаторы гистаминовых рецепторов. При тяжелых аутоиммунных формах и неэффективности обычной терапии к лечению добавляют гормональные препараты (глюкокортикостероиды).
При подборе лекарственной терапии необходимо учесть наличие сопутствующих заболеваний и противопоказаний, а также возможные побочные реакции.
Рекомендации врача
В ходе лечения и после снятия острой симптоматики важно соблюдать следующие рекомендации:
- принимать теплый душ, отказаться от горячих ванн;
- выбирать мягкие моющие средства, полотенца;
- отдать предпочтение одежде из натуральных тканей;
- отказаться от загара;
- принимать антикоагулянты только под строгим контролем врача;
- можно обратиться к неврологу для назначения седативной терапии, если зуд и наличие сыпи вызывает психологическое раздражение, бессонницу и другие признаки.
Характеристика симптома
При крапивнице воспаляется кожный покров и появляется розовая сыпь, которая сильно чешется. Патология затрагивает разные телесные зоны, преимущественно локализуется на конечностях, шее, лице и брюшной области. Заболевание также называют полиэтиологическим дерматозом.
Крапивница распространена и возникает из-за внутренних нарушений либо внешних неблагоприятных факторов. Острый вид характеризуется стремительным течением, при эффективном лечении симптомы пропадают за несколько часов или дней. Если терапия отсутствует, недуг преобразуется в хроническую форму и продолжается до 7 недель.
При полиэтиологическом дерматозе гистамин выбрасывается в кровеносную систему из-за высокой проницаемости капилляров и их расширения. По результатам исследований установлено, что аллергическая реакция в большинстве случаев провоцирует крапивницу, поэтому волдыри на теле появляются из-за аллергии на внешние неблагоприятные факторы.
При появлении патологии отмечаются не только кожные симптомы, но и психические нарушения. Болезнь может пройти самостоятельно, но в тяжёлых случаях требует лечения. При продолжительном контакте с раздражителем сыпь растёт и покрывает новые области эпителия. Она имеет свойство сливаться в большие пятна неровной формы, на ощупь повреждённая кожа горячее здоровых участков.
Возможные осложнения и их последствия
Крапивница при всей ее внешней безобидности может привести к тяжелым последствиям, в первую очередь, к отеку Квинке. Его характерные начальные симптомы, помимо самого отека, — затрудненное дыхание и приступообразный кашель с присвистом (бронхоспазмы). Отек внутренних слизистых опасен нарушением работы ЖКХ, первыми признаками которого становится рвотный рефлекс и нарушение стула. Со стороны нервной системы тяжелые случаи крапивницы опасны поражением мозговых оболочек, которое может закончиться летальным исходом при отсутствии врачебной помощи.
Чем опасна крапивница
Крапивница может приводить к очень тяжелым аллергическим реакциям — отеку языка и горла, нарушению дыхания и даже анафилактическому шоку. При возникновении этих симптомов важно незамедлительно вызвать бригаду скорой медицинской помощи, иначе больной может задохнуться.
У 1/3 пациентов крапивница переходит в хроническую форму, то есть даже после пройденного лечения время от времени напоминает о себе рецидивами. У 15% больных она способствует развитию депрессивных расстройств.
Важно знать, что крапивница может являться симптомом другого, более тяжелого заболевания — онкологии.
Профилактика крапивницы
Предугадать реакцию организма на тот или иной аллерген невозможно, однако, каждый родитель может максимально оградить своего ребенка от контакта с наиболее активными широко известными аллергенами, не кутать и не переохлаждать, не использовать косметические и моющие средства с красителями и сильными отдушками. По возможности не допускать присутствия детей в помещениях с сильным запахом красок и лаков, избегать стрессов, инфекций и чрезмерных физических нагрузок. Рекомендуется обследовать эндокринную систему ребенка и не оставлять без внимания признаки слабого иммунитета. К сожалению, крапивницу часто не воспринимают всерьез, однако, это заболевание, которое при неблагоприятном течении может угрожать жизни ребенка. Педиатры «СМ-Доктор» всегда готовые придти на помощь вашему ребенку, их опыт и внимательное отношение к каждому маленькому пациенту являются залогом быстрой и правильной постановки диагноза и грамотно выбранной тактики лечения.
Участие пациента в лечении
Помимо приема назначенных препаратов, пациенту необходимо соблюдать здоровый образ жизни и отслеживать реакцию организма на аллергены и провоцирующие факторы.
При пищевой аллергической крапивнице стоит придерживаться гипоаллергенной диеты – исключить все, на что ранее наблюдалась реакция, и с осторожностью употреблять продукты, содержащие гистаминолибераторы. В эту группу входят коровье молоко, яйца, многие виды рыбы, икра и морепродукты, специи и пряности, маринады, алкоголь, а также все продукты, содержащие красители, ароматизаторы и консерванты.
Следует внимательно относиться к гигиене кожи, чтобы избежать гнойничковых заболеваний. Рекомендуется принимать теплый, но не горячий душ с жидким гипоаллергенным мылом и аккуратно использовать мягкую мочалку, чтобы не травмировать раздраженную кожу.
Снять кожный зуд при крапивнице помогут мази с гормонами.
Консультации врача аллерголога
Наименование услуги | Цена, руб. |
| Программа «Расширенная диагностика аллергии» (консультация врача аллерголога-иммунолога, спирография, ингаляционная панель «Фадиотон», иммуноглобулины (A, M, G, E), клинический анализ крови, панель Экзема, забор крови, схема лечения) | 13 500 руб. |
| Консультация первичная врач высшей категории аллерголог-иммунолог | 2 000 руб. |
| Консультация повторная врач высшей категории аллерголог-иммунолог | 1 800 руб. |
Любите себя, относитесь бережно к собственному здоровью! Чувствуйте себя уверенно с нашими специалистами. Мы поможем!
Звоните по телефону или заполните форму
Запишитесь на прием ежедневно с 9 до 21
Или оставьте ваш номер телефона, мы вам перезвоним в удобное для вас время
Наши специалисты
Наши специалисты обладают огромным опытом, современными знаниями и используют в своей ежедневной практике новейшие технологии диагностики и лечения.
Если вам посчастливилось не знать, что такое аллергия, то наверняка найдется пара-тройка знакомых, страдающих от этого недуга. Бытовая химия, пыльца растений, шерсть животных — это только начало списка вещей, провоцирующих аллергию. Больше того, сегодня этот недуг попал в ТОП современных болезней. Реально ли вылечить аллергию? И при каких симптомах следуют не спешить, а бежать к врачу? Об этом, а также об особенностях проблемной болезни «Місту» рассказал Борис Пухлик — президент Ассоциации аллергологов Украины.
— Судя по активной рекламе препаратов, в Украине растет число людей, страдающих от аллергии?
— В свое время я работал над диссертацией, изучая, сколько на самом деле людей болеет аллергией. К сожалению, в Украине нет точной статистики больных аллергией, и о реальной ситуации мы можем только догадываться. Еще во времена Советского Союза в Винницкой области было проведено самое большое на сегодня исследование в Европе, охватившее свыше 100 тысяч человек. В 1981 г. число болеющих составляло 6,03%, хотя считалось тогда, что от аллергии страдает только 1%. После исследований нас даже в КГБ вызывали, сожгли 150 тысяч анкет-опросников… За последующие 10 лет цифра выросла до 9,05%. Больше таких крупных исследований в Украине не проводилось.
По данным из разных источников, аллергией сегодня болеет 35-40% населения. Мое мнение — 20-30%. В Винницкой области точно есть полмиллиона таких больных. Но государство с этим не соглашается и не увеличивает число аллергологов. А ведь для обследования украинцев на аллергию при существующем количестве специалистов понадобится целых семь лет. В Виннице, к примеру, официально всего один аллерголог-терапевт — в первой больнице, и еще два — в областной.
— С какими симптомами надо идти к врачу?
— Их четыре. Первый: длительная неострая заложенность носа — более двух недель. Второй: удушье, кашель, хрипы в груди. Третий: сыпь, которая чешется, зуд, отеки. И четвертый: анафилактический шок — потеря сознания. Чем раньше обратится больной к врачу — тем больше шансов оборвать развитие заболевания. Если опоздать — человек должен будет принимать фармакопрепараты всю жизнь.
— Что вызывает аллергию?
— Пыльца растений, пыль, продукты питания, синтетическая одежда, микрогрибы, выбросы предприятий… К примеру, в Ладыжине, когда еще работал ферментный завод, а также ГРЭС, 50% местного населения страдало от аллергии. Вообще есть две причины возникновения аллергии: сбой в иммунной системе человека либо наличие избытка аллергенов в окружающей среде. Огромное количество различных химических средств, появившихся в последние 100 лет (что является очень коротким периодом в эволюции человека), обусловливает неадекватное реагирование на них у значительной части людей. Около 1500 химических веществ входит в состав пестицидов, 4000 — в состав лекарственных препаратов, 5000 — в состав пищевых добавок. Окружающая среда может модифицировать аллергены, что усложняет диагностику и лечение. Аллергия на домашних животных — 1-4% у взрослых и до 11% у детей. Чаще всего это аллергия к шерсти кошки и собаки. У кошек главный источник аллергена — слюна. Кстати, коты, в отличие от кошек, выделяют аллергены также с мочой и являются более опасными. Даже при удалении животного из помещения аллергены присутствуют в нем до 24 недель.
— Проблема аллергии — сезонная?
— Если речь идет о поллинозе, то да. Это периоды, когда пылят деревья, начиная с марта, потом — луговые травы, злаковые, сорные. Число больных полинозом достигает 20% населения.
— Какие методы лечения?
— Все лечебные технологии сегодня устроены так, чтобы ты принимал медикаменты пожизненно, снимал симптомы, но не выздоравливал, и был привязан к подобному лечению. Антигистаминные препараты, хорошее средство, однако лишь симптоматическе. Я не говорю, что эти препараты не нужны — человеку ведь необходимо, скажем, снять сыпь, обострение, облегчить общее состояние. Но аллергия по сути — это поломка в иммунной системе, защитная реакция организма настолько активизируется и становится неадекватной, что начинает разрушать сам организм. Аллергия — это не слабый иммунитет, а его особое состояние, иным словом — сбой. Выход из проблемы — «забраться» в наши гены и внести исправления — но к этому мы еще не пришли. Второй метод, который действительно может помочь, — выработка толерантности к аллергенам, т.е. нереагирование. Например, если аллергию вызвала пыльца березы, лечиться надо этой же пыльцой — аллергеном. Пусть твои гены и неадекватно реагируют на аллерген, но ты уже перестаешь реагировать на него и чувствуешь себя прекрасно.
Множество болезней требуют пожизненного лечения, но в аллергологии есть выход, однако только для тех, кто обращается к врачу своевременно. Тогда ты и здоровее будешь, и массу денег сэкономишь. Особенно обидно, когда приводят ребенка, и рассказывают, что 10 лет назад он начал задыхаться. А его же можно было вылечить! По статистике, 75% взрослых и 95% детей, которые лечились аллергенами, через 10 лет не имеют симптомов аллергии. У детей иммунная система гораздо лучше и глубже перестраивается. Скажу, что многие не хотят лечиться — им проще раз в год пережить период цветения растений с помощью фармакологических средств, нежели серьезно заняться своим здоровьем. К сожалению, таков наш менталитет: каждый хочет сразу, быстро и дешево, и удовлетворяется временным эффектом.
— Какие продукты больному аллергией следует исключить из рациона?
— Все — индивидуально. К примеру, если аллергия на пыльцу березы — нельзя есть яблоки. При поллинозе — никакого меда, цитрусовых. Вообще, наиболее высокой аллергенной активностью обладают продукты белкового происхождения. Наиболее аллергенными считаются молоко, яйца, рыба, мясо. Однако это — уже не поллиноз, а иная проблема (пищевая аллергия, крапивница).
— На солнце может быть аллергия?
— Здесь речь может идти об аллергодерматозе, где солнце выступает провокатором. Возникает, к примеру, крапивница. Но само солнце — это не причина. Скорее всего, у человека какие-то проблемы с внутренними органами. Также может быть аллергия на холод. Рассказывают, что достаточно давно наша землячка замечательная олимпийская чемпионка Юлия Рябчинская, страдающая от холодовой крапивницы, упала в воду и умерла вследствие анафилактического шока.
— А если аллергопробы ничего не показывают, как тогда лечиться?
— Cуть в том, что есть псевдоаллергия, и ее больше, чем истинной аллергии. В этом должен разобраться врач. С крапивницей, к примеру, все идут к аллергологу, хотя только в 10% она оказывается аллергией. Крапивница, кстати, может быть признаком заболевания желчного пузыря, гепатита, гельминтозов и даже рака. Самые тяжелые для аллерголога больные — те, у которых крапивница. Они мечутся между терапевтами, аллергологами, невропатологами — и никто не может помочь. Многосторонние обследования нынче недешевы.
— Как быстро устанавливается причина аллергии?
— Поллиноз устанавливается через 15 минут. С крапивницей и другими кожными сыпями надо «поиграться» с месяц. Диагноз бронхиальной астмы также легко устанавливается. Но лечить ее тяжело.
— Аллергия передается по наследству?
— При наличии аллергии у одного из родителей вероятность ее возникновения у потомков может составлять 20-30%. При наличии у обоих родителей — риск развития до 70%. Наследуется предрасположенность к аллергии вообще, а не к конкретному ее проявлению.
— Стрессы могут вызвать аллергию?
— Не могут. Могут лишь обострить, так же, как и любое другое заболевание. Если человек нервничает, после чего начинает задыхаться, следует разобраться в том, что стало причиной.
Разновидности крапивницы
Крапивницу принято классифицировать по нескольким признакам: форме, провоцирующему фактору и варианту течения. В задачи врача входит определение конкретного типа, потому как от разновидности зависит схема лечения.
По форме выделяют следующие виды:
- Острая крапивница. Сыпь появляется внезапно, волдыри имеют округлую или удлинённую форму. По мере развития пятна сливаются, образуя широкие зоны поражения. Состояние пациента нарушается, увеличивается температура тела, наблюдается озноб и общая слабость. Сыпь преимущественно покрывает руки, ягодицы и область возле ступней. Заболевание может затронуть язык, гортань и носоглотку, из-за чего люди жалуются на затруднение при глотании. Острая крапивница возникает из-за пищевого или медикаментозного раздражителя, при правильном лечении волдыри проходят за несколько дней.
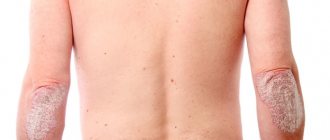
- Хроническая крапивница. Определяется у людей, у которых высыпания не проходят больше 6 недель. Болезнь объясняется аутоинтоксикацией и наблюдается при патологиях органов пищеварения и печени. Провоцирующими факторами выступают кариес, болезнетворные микроорганизмы в желчном пузыре и на гортани, глисты. Хронический вид появляется, если пациент не лечил острую крапивницу.
- Хронический рецидивирующий вид. Болезнь продолжается 10-20 лет, может затянуться на всю жизнь. Патология имеет периоды улучшения самочувствия, когда сыпь пропадает. Часто на фоне кожных проблем появляется отек Квинке. Высыпания сильно чешутся, из-за чего пациенты раздирают ногтями кожу до появления крови.
Когда начинается крапивница, симптомы и лечение зависят от фактора, спровоцировавшего патологию. Сыпь принято классифицировать в зависимости от причины появления. Распространённой считается реакция организма на употребленную пищу. Она преимущественно диагностируется у грудных детей во время введения прикорма и у ребят школьного возраста.
На рисунке представлены виды крапивницы и фото заболевания. Симптомы и методы лечения подробно рассмотрены в статье.
После употребления запрещённого продукта на коже появляется сыпь, отекают губы и гортань, развивается отёк Квинке. Пациенты отмечают тяжесть и боль в животе, при пищевой реакции возникает расстройство стула. К аллергенам относятся красные овощи и фрукты, куриные яйца, шоколад, молоко, мёд и орехи.
Стрессовая крапивница начинается после нервного потрясения, при ней образуются большие волдыри, сливающиеся в одно пятно. При нейрогенной патологии обязательно присутствует сильный зуд. В группу риска входят люди, склонные к раздражительности, агрессивности и психической неустойчивости.
При холодовом полиэтиологическом дерматозе высыпания начинаются после воздействия низких температур. Часто патология встречается у женщин средних лет, но может диагностироваться и у мужчин. На кожу неблагоприятно воздействуют ледяной воздух, капли дождя, хлопья снега, из-за чего появляется сыпь.
Существуют другие виды крапивницы: солнечная, аквагенная, лекарственная, дермографическая и холинергическая. Типы заболевания отличаются провоцирующими факторами, при этом симптоматика патологий схожа. После прекращения контакта с возбудителем сыпь самостоятельно проходит, но выздоровление можно ускорить, принимая медикаменты.
Сегодня в медицине выделяется несколько разновидностей заболевания, каждая из которых требует особого подхода в лечении и уходе за больным:
- Острая форма. Она начинается довольно внезапно, пузыри резко начинают покрывать все тело больного после контактирования с раздражителем. Высыпания при этом могут столь же быстро исчезнуть, как и возникли. Продолжительность этой стадии заболевания чаще всего длится от нескольких часов до двух дней. Высыпания сопровождаются общим недомоганием. У больного может подняться температура, начаться головная боль и нервные расстройства.
- Острая стадия с развитием отёка Квинке. Эта разновидность болезни сопровождается отёком жировой клетчатки и слизистых оболочек дыхательных путей. Наиболее опасны такие отеки в области гортани, потому как могут привести к асфиксии и смерти больного. Заболевание на этой стадии сопровождается пузырьковыми высыпаниями бело-розового цвета, сильным зудом и ухудшением зрения.
- Хроническая крапивница с рецидивирующим характером. Эта разновидность считается самой тяжёлой. У больного отмечаются многократные приступы сильнейшего зуда, которые приводят к бессоннице и доводят больного до полного нервного истощения. Поддаётся излечению эта форма недуга крайне сложно. На протяжении длительного времени она может прогрессировать и развиваться.
- Хроническая стойкая папулезная форма. Эта разновидность недуга также характеризуется длительным течением и может беспокоить больного до нескольких недель. Отеки и высыпания становятся стойкими, определить истинную причину развития недуга уже не удаётся. Чаще всего волдыри локализуются в местах разгибания конечностей. Немного позже именно в этих местах образуются узелковые эритемы, которые имеют плотную консистенцию. Эту разновидность крапивницы чаще всего относят к одной из форм почесухи.
Но крапивница в целом различается и по тому раздражителю, который её вызывает. По этому фактору она бывает:
- Солнечная — это одна из разновидностей фотодерматоза. Высыпания на коже начинают появляться только под действием солнечного света. Чаще всего эта разновидность заболевания поражает женщин.
- Тепловая или холодовая, чаще всего наблюдается у людей, организм которых плохо переносит перегревание или переохлаждение. Холодовая крапивница начинает проявляться после наступления холодов, а тепловая — после перегревания в сауне или бане.
- Контактная крапивница проявляется после сильного сдавливания или натирания вещами кожи. Она может возникнуть при ношении слишком тесной одежды или обуви. В месте контактирования возникают пузырьки, которые сильно зудят, но через некоторое время они, как правило, проходят.
- Аллергическая — возникает после контактирования человека с каким-либо аллергеном. Игнорировать её симптомы не стоит ни в коем случае, потому как в большинстве случаев она сопровождается отёками и высокой температурой тела.
Чем полезна овсянка для здоровья?
Способ приготовления: Смешайте соду с мукой. Наполните таз теплой водой и добавьте к ней муку и соду. Тщательно перемешайте. Принимайте ванночку примерно 15 минут. Вы также можете наносить овсяную муку прямо на воспаления (если у вас нет овсяной муки, используйте кукурузный крахмал или тальк).
Алоэ вера
Сложно найти более полезное для кожи средство, чем алоэ вера. Это растение снимает покраснение, ускоряет заживление и не позволяет ранке инфицироваться. Отрежьте один лист алоэ вера, извлеките мякоть и нанесите выделившийся гель на зону воспаления. Дайте ему высохнуть на воздухе.
Все о крапивнице
Основные симптомы
Зудящая кожа – это первый симптом крапивницы у взрослых и детей. Если начать расчесывать кожу, то начинается покраснение, на фоне этого появляется волдыри бледно-красного оттенка. Они имеют обычно круглый вид, но по мере роста зоны покраснения образовываются разнообразные крупные бляшки.
Сыпь при крапивнице может охватить любой участок кожного покрова, появляется она обычно внезапно. Пузыри плотные, бледно-розоватого цвета. Крапивная сыпь очень зудит, волдыри могут быть как небольшого размера, так и достигать большого диаметра.
Высыпания держатся несколько часов, затем уровень сыпи снижается, иногда волдыри могут появиться в других местах тела. Но обычно крапивная лихорадка у взрослых пропадает, не оставляя заметных следов.
Как правило, уртикария длится несколько часов или дней. При хронической крапивной лихорадке сыпь держится месяцами. Иногда высыпания и зуд сопровождаются температурой, вялостью, расстройством желудка.
Каковы причины крапивницы?
У большинства людей крапивница является следствием аллергической реакции. Организм отвечает на аллерген, выпуская в кровь ряд химических веществ, таких как гистамин. Они-то и вызывают появление волдырей и отека.
К наиболее распространенным аллергенам, вызывающим крапивницу, относятся:
- цветочная пыльца
- ядовитые растения
- укусы насекомых
- лекарственные средства
- различные продукты и консерванты
- моллюски
- микроскопические частицы кожи животных
- материалы, такие как шерсть или латекс.
Также крапивницу могут вызвать:
- аллергический ринит
- стресс
- инфекция или заболевание
- чрезмерное потоотделение
- повышенная усталость
- ношение обтягивающей одежды
- резкие перемены температуры тела
- экстремальные погодные условия, такие как сильная жара или холод.
Васкулит – это редкое нарушение, при котором воспаляются кровеносные сосуды. Оно также может сопровождаться появлением волдырей, только более болезненных.
Способы лечения патологии
Крапивницу можно отличить от остальных патологий кожи по внешним проявлениям. После контакта с неблагоприятными факторами за 5-7 минут тело покрывается многочисленной сыпью. На конечностях, животе, шее и других участках тела возникают явные пятна красного или белого цвета, уплетённые волдыри как при крапивном ожоге.
По размеру сыпь покрывает кожу на несколько миллиметров при лёгком характере болезни. При сильной реакции образуется сплошное красное пятно, затрагивающее весь живот, ступни, руки, шею.
Для сыпи характерен слабый или интенсивный зуд, жжение, человек жалуется на ощущение, будто его кожа горит. В зависимости от широты поражения, пациента может тревожить сильная слабость, сонливость, тошнота и боль в голове. При крапивнице встречается повышенная температура, которая доходит до 38-39 градусов.
Без лечения крапивницы симптомы способны прогрессировать и покрывать чистую поверхность кожи. При лёгком характере патологии сыпь исчезает за 5-20 минут или 3-4 часа, не оставив на коже следов. При тяжёлых формах болезни кожная реакция продолжается до двух-трёх недель или месяцев.
https://www.youtube.com/watch?v=8uL3Mke1LZI
Характерно волнообразное течение, при котором сыпь частично исчезает, но потом снова появляется. Без лечения прыщи принимают геморрагический характер, и после их исчезновения на теле останутся пигментные пятна.
Лечение крапивницы назначается с ориентировкой на причины появления патологии и факторы обострения. При борьбе с болезнью устраняются симптомы, и укрепляется иммунитет человека.
С помощью лекарств предотвращается появление новой сыпи, снижается вероятность анафилактического шока и отека Квинке. Схема терапии определяется индивидуально врачом в зависимости от формы крапивницы и возраста больного человека.
Сразу исключается контакт с аллергеном независимо от природы происхождения. Корректируется питание пациента, проводится тщательная уборка помещений, исключается приём медикаментов, вызывающих сыпь. Врач назначает человеку лекарственные препараты для выведения аллергена и восстановления сил организма.
Для системной терапии прописываются:
- Антигистаминные препараты. Врачи назначают Цетризин, Дифенингидрамин и Лоратадин. Они оказывают противоаллергическое действие и блокируют гистаминовые H1-рецепторы.
- Медикаменты для десенсибилизации. Прописываются Унитиол, Холристый кальций или Кокарбоксилазу. Иммунотерапия эффективна при аллергии и назначается пациентам при наличии показаний.
- Системные глюкокортикостероидные препараты необходимы при генерализированном типе крапивницы. Представители данной группы: Преднизолон и Дексаметазон.
- Гидрохлорид адреналина. Используется для пациентов с острым отёком, несущим угрозу для жизни.
После определения аллергена нужно снять раздражение кожи, для этого используют Супрастин или Тавегил. Врач может назначить гиперсенсибилизацию для снижения чувствительности организма к раздражителю. Рекомендована профилактическая мера – санация очагов инфекции. При выявлении паразитов в организме назначают дегельминтизацию.
Для лечения хронической крапивницы используют Полисорб и другие сорбенты. Они выводят токсические вещества из организма и ускоряют выздоровление. Для уменьшения зуда пациенты используют мази и гели, которые делятся на гормональные и негормональные препараты.
Негормональные мази увлажняют и питают повреждённый эпителий. Назначаются гели на основе цинка, который обладает подсушивающим и антимикробным эффектом. Врачи прописывают Фенистил, Беспантен, Скан-кап и другие.
При комплексном подходе быстро исчезает крапивница. Симптомы и лечение должны знать люди с хронической формой патологии для своевременного принятия мер. С лёгкой сыпью борются в домашних условиях, с острой патологией не обойтись без врачебной помощи.
В тяжёлых случаях в стационарных условиях проводят детоксикационные мероприятия: инъекции Глюкозы, Гемодез и Плазмаферез. Скорость выздоровления у всех пациентов разная, сыпь может исчезнуть как за несколько часов, так и через месяц.
Чем опасна крапивница, и как ее лечить при помощи традиционной и нетрадиционной медицины
Терапия патологии должна быть комплексной. Этиотропное лечение заключается в исключении контактирования с аллергеном, а также устранении его из рациона. Если возникновение уртикарной сыпи и иных проявлений спровоцировано приемом медикаментов, их употребление запрещается пожизненно.
Помимо этого, необходимо тщательно обрабатывать поверхности от пыли, а также ограничить или вовсе исключить контакт с шерстью питомцев, пыльцой и иными аллергенами. Крапивница — опасное заболевание. Если недуг развился при беременности на фоне токсикоза (неважно на каком сроке, на раннем или более поздних), он может нести опасность не только женщине, которая вынашивает плод, но и ребенку.
При несвоевременном лечении, крапивница может стать причиной удушья. Помимо этого, беременным разрешен прием далеко не всех препаратов. Большая часть медикаментов может оказать токсическое воздействие на плод. В результате нецелесообразного приема лекарств, дети могут родиться с патологиями и аномалиями. Поэтому, если недуг развился у беременной, прежде чем принимать какой-либо препарат, необходимо проконсультироваться у врача относительно его целесообразности. Знать, чем опасна крапивница и уметь оказывать неотложную помощь следует каждому человеку.
Медикаментозное лечение
Системное лечение патологии заключается в применении медикаментозных средств. Зачастую назначается:
Местная терапия заключается в применении мазей, кремов и гелей: Фенистила, Совентола, Псило-бальзама, Кловейта, Адвантана, Флуцинара. С целью минимизации зуда рекомендуют обтирать пораженные сыпью участки водочным раствором, раствором уксуса, димедрола, применение горячего душа. Рекомендовано также проведение курса гепатопротекторной терапии, приема ферментов и желчегонных препаратов. С целью восстановления микрофлоры кишечника назначают употребление Колибактерина и Бифидумбактерина.
FAQ (Часто задаваемые вопросы)
Как сами пациенты, так и их родственники проявляют обоснованное беспокойство касательно того, может ли крапивница представлять серьезную угрозу для здоровья. Давайте попробуем разобраться в этом.
Чем опасна крапивница?
Сама по себе сыпь не имеет долгосрочного неблагоприятного прогноза. Волдырь – это элемент без полости, возникающий в результате отека сосочкового слоя кожи. Он исчезает, как и появляется, достаточно быстро и без следов – не образуя ни эрозий, ни ранок. Поэтому при изолированной крапивнице, хотя пациент раздражен и напуган из-за сыпи, прямой угрозы для здоровья и жизни нет.
В то же самое время следует задаться вопросом: почему крапивница дала о себе знать? Какое заболевание привело к ее развитию? Ведь, если не обращать внимания на эпизоды сыпи, со временем они могут участиться, а основная патология (например, поражение кишечника, сопровождающееся дисбактериозом) усугубляется.
Также следует помнить о риске развития отека Квинке. Это плотной консистенции припухлость, которая может локализоваться наружно (щеки, веки, губы), в пищеварительном и респираторном тракте, затрагивать нервную систему. Из-за нее существует риск асфиксии (удушья), объясняющейся перекрытием просвета для прохождения воздуха в участке гортани.
Кроме уже перечисленного, стоит иметь в виду, что крапивница бывает составляющей клинической картины опасных реакций гиперчувствительности немедленного типа при аллергии. Помимо отека Квинке, это бронхоспазм (сужение просвета дыхательных путей из-за сокращения мускулатуры) и анафилактический шок (критическое падение показателей артериального давления, влекущее за собой кислородное голодание – гипоксию; имеет высокий риск летальности).
Какие осложнения существуют у взрослых?
Если реакция протекает легко и ограничивается существующими несколько часов на отдельных участках кожи волдырями, обычно никаких неблагоприятных последствий ожидать не стоит. Наибольшую опасность в таких случаях представляют расчесы: из-за усиленного трения зудящих зон происходит травматизация тканей и в образовавшиеся «входные ворота» (царапины, ранки) может проникнуть инфекция.
Если же речь идет о тяжелом течении, последствия крапивницы у взрослых могут заключаться в таких состояниях как:
- развитие дыхательной недостаточности и асфиксии (удушья) при отеке гортани, бронхоспазме;
- травмы и неврологические нарушения в результате судорожного приступа;
- анафилактический шок.
Виды и формы
Каждая форма крапивницы имеет свое течение и разновидность симптомов. Выделяют острую, хроническую и хроническую папулезную стойкую разновидность. В международной практике о форма, то есть без внешнего влияния извне и физическая – оказание какого-либо воздействия на кожу. Физическая форма крапивницы у взрослых имеет несколько видов:
- Дермографическая. Она проявляется после механического воздействия. Признаки обнаруживаются после сдавливания кожи длительное время. Часто встречается после ношения рюкзака, тесных лямок обуви летом, неподвижного сидения взрослых.
- Холодовая. Кожные проявления возникают на фоне внешнего воздействия – холодного ветра, воды, ветра, температуры.
- Тепловая. Симптоматика проявляется из-за теплового влияния.
- Солнечная. Признаки связаны с воздействием света или УФ-излучения. О солнечной крапивнице можете узнать здесь.
Некоторые виды крапивницы возникают из-за эмоционального стресса, перенапряжения, встречается кожный зуд и сыпь на фоне выделения адреналина. Существует контактная крапивница, появляющаяся в результате контакта кожи с аллергеном и аквагенная – при воздействии на эпидермис воды.
Отмечено, что чаще всего у взрослых диагностируется спонтанная крапивница в острой и хронической фазе, дермографическая (замедленная) и контактная.
Острая крапивница
Острая форма крапивницы на коже может возникнуть в любом возрасте. Обычно в группе риска находится люди с предрасположенностью к аллергии и склонностью к атопическому дерматиту. Признаки острой формы ярко выражены, их просто диагностировать визуальным способом.
Плотная сыпь с розовыми волдырями охватывает определенный участок тела, сопровождаясь тяжело утоляемым зудом. Волдыри могут сливаться в одно пятно, при этом образуется большая зона поражения.
При сложном варианте крапивная лихорадка может сопровождаться отеком, головной болью. Высыпаниям иногда подвергаются слизистые, в частности, губы, носоглотка, гортань. В этом случае поступают жалобы на затрудненное дыхание.
Высыпания при крапивнице наблюдают от пары часов до нескольких дней. Острую форму высыпания сопровождает короткий промежуток времени, обычно это реакция на какой-либо раздражитель.
Причины возникновения острой формы:
- Лекарственная и пищевая аллергия;
- Пыльца, укусы насекомых;
- Химические косметические средства;
- Гепатит В, дисбактериоз, отравление.
При атипичном течении у взрослых отсутствует зуд, а волдыри имеют линейную форму. Возникает атипичный вид сыпи обычно при воздействии на кожный покров механических раздражителей. В эту группу иногда входит контактная крапивница. Подробней об острой крапивнице читайте в этой статье.
Отек Квинке описывается как гигантская крапивная лихорадка, которая затрагивает не только кожные покровы, но и слизистые оболочки, в частности гортань, половые органы, миндалины, губы, веки.
В некоторых случаях наблюдается отек пищевода, кишечника, дыхательных путей. Больной мучается нарушениями глотания, кишечной непроходимостью, рвотой, лающим кашлем. Опасный исход – асфиксия.
Если при крапивнице сыпь локализуется без отечности и с сильным зудом, то при отеке Квинке часто отсутствует жжение. Обычно отек спадает через несколько часов, но возможны и рецидивы. Иногда отек Квинке сопровождает проявления типичной уртикарии.
Длительные высыпания могут развиться в папулезный вид болезни. Характер сыпи при папулезной крапивнице имеет вид папулезных узелков. Папулы отличает бордовый оттенок, волдыри плотной структуры и сильно чешутся.
Папулы сопровождает отек, зуд, покраснение кожи. К ним может присоединиться вторичная инфекция – гнойные волдыри, пустулы. Когда они заживают, то на их месте остаются рубцы небольшого размера. Папулезные узелки сосредотачиваются чаще всего на сгибах конечностей, в складках кожи.
Хроническая форма возникает при повышении чувствительности организма к влиянию раздражителей, которые вызывают аллергическую реакцию. Усугубить процесс могут хронические очаги инфекций. К ним относятся кариес, тонзиллит, воспаление миндалин, холецистит.
При хронической форме крапивницы высыпания не отличаются широким обхватом. Они могут затрагивать любые участки кожи, но волдыри при этом не обильны.
К прыщам иногда добавляется головная боль, общее недомогание, болезненные ощущения в суставах. Причину хронической стадии можно узнать после анализа крови и общего обследования организма.
Холодовая
После влияния низких температур у некоторых взрослых возникают на коже волдыри, патология встречается в любом возрасте, но чаще диагностируется у женщин. Спровоцировать появление холодовой формы может холодный воздух, снег, сквозняк или холодный душ.
Основной симптом – сильный зуд с сыпью. Высыпания по типу крапивницы возникают в двух вариантах:
- Немедленная форма. Сыпь начинается сразу после воздействия холодового фактора.
- Замедленная форма. Высыпания обнаруживаются через 8-9 часов действия холода.
Элементы высыпаний в основном появляются на месте непосредственного контакта с холодовым фактором – шея, щеки, руки, ноги. Иногда возникают под коленями, икрами. Если воздействие раздражителя было сильным, то к симптомам добавляется тошнота, отек, боль в затылке, озноб.
Дермографическая
Форма крапивницы появляется из-за какого-либо механического влияния. Основный признак дермографизма – резкое появление сыпи и быстрое ее исчезновение. В качестве раздражителя обычно выступают ремни, лямки одежда, тугие воротнички, узкая обувь.
Кожная сыпь имеет светлый оттенок, а окружающие участки эпидермиса красноватый цвет. Вид волдырей обычно линейный. Встречается уртикария дермографического вида с белыми линиями на эпидермисе без признаков красноты.
Основной признак этого вида – сильный зуд и жжение. На появление дермографизма влияет состояние окружающей среды, чувствительность кожи. При устранении механического фактора крапивная лихорадка взрослых самостоятельно проходит через несколько часов.
Солнечная
Этот вид считается одной из самых популярных, возникает крапивная лихорадка при воздействии прямого солнца или ультрафиолетовых лучей. Симптомы начинаются после 20-30 минут нахождения под прямыми солнечными лучами.
Длительное влияние солнца усугубляет симптомы. У взрослых волдыри отличаются небольшим размером, имеют розовый цвет и сопровождаются зудящим чувством. Если взрослый или ребенок находился длительное время под солнцем, то волдыри могут иметь и больший размер, достигая 2-х сантиметров.
Состояние могут отяжелять и другие симптомы – тошнота, нехватка воздуха, головокружение, лихорадка. От чего возникает солнечная форма крапивницы? Причины:
- Чувствительность кожи к солнцу;
- Использование парфюмерной продукции с эфирными маслми;
- Болезнь внутренних органов.
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
- Аллергическая крапивница.
Вызывается приёмом внутрь антибиотиков и противовоспалительных средств. В числе таких препаратов часто назначаемые тетрациклин, амоксициллин, флемоксин, аспирин, ибупрофен, найз. Ускорить и усилить течение заболевания может приём алкоголя. Антибиотики накапливаются в организме, поэтому проблема проявляет себя не сразу. Курс может быть пройден, а крапивница выступит через пару недель. - Пищевая уртикария.
Чаще бывает у детей после употребления в пищу некоторых продуктов — фруктов (цитрусовых и клубники), кисломолочных, рыбных продуктов, орехов и сладостей. Этот вид крапивницы не опасен, проходит быстро, и возникает из-за выработки организмом антител на новый продукт. - Контактная крапивница
. Побочный эффект при профессиональной деятельности (реакция на латекс у хирургов, аллергия на химикаты у уборщиц). - Реакция на укус осы, слепня, шершня
. Самое опасное проявление аллергии — отёк Квинке, когда укушенный умирает спустя час после укуса. - Реакция на наличие в организме вируса
. Иногда высыпание провоцирует интоксикация при грибковых инфекциях (стафилококке, кандидозе (молочнице), тонзиллите, фарингите). Если вылечить болезнь, исчезнет покраснение на коже. - Крапивница на нервной почве
.
В состоянии стресса происходит расхождение функционирования парасимпатической и симпатической нервной системы, возникает сбой сигнальной системы, и наш организм неправильно интерпретирует импульсы, посылаемые головным мозгом. Выделяется гормон стресса адреналин, расширяются сосуды, их стенки растягиваются и становятся проницаемыми. Клетки эндотелия, выстилающие сосудистые и капиллярные стенки, набухают, образуя на поверхности красные бугры. Это состояние — тоже крапивница.
Классификация крапивницы по интенсивности
По интенсивности протекания крапивница бывает:
- Острая
. Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает. - Хроническая.
Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.
Причины появления
Крапивница сопровождается многими неприятными симптомы, поэтому быстрое лечение интересуют пациентов не меньше, чем провоцирующие факторы, чтобы не допустить её возникновения в будущем. Для успешной терапии нужно выявить причину появления болезни и по возможности её устранить.
Причины возникновения крапивницы:
- Инфекционные болезни. Сыпь на теле может появиться из-за вирусов или бактерий, попавших в организм человека. Полиэтиологический дерматоз возникает из-за ангины, кариеса, холецистита, аднексита и других воспалительных процессов.
- Продукты питания. Употреблённая пища вызывает аллергию, которая приводит к крапивнице. Продукты питания провоцируют сыпь в основном у детей, а также у совершеннолетних людей, страдающих от воспалительных процессов в организме.
- Патологии иммунной системы. Организм принимает свои клетки за чужеродные агенты и атакует их. Сбой в функционировании иммунной системы приводит к кожной сыпи, которая долгое время не проходит и не купируется антигистаминными средствами.
- Физическое воздействие. Внешние факторы способны провоцировать полиэтиологический дерматоз, который быстро проходит после устранения причины появления. Сыпь образуется из-за реакции на солнце, холод, воду, механическое раздражение, скачок температуры тела, цветение, животных и прочие факторы.
- Хронические заболевания. Крапивница появляется на фоне диабета, герпеса, гепатита, нарушений ЖКТ и лейкоза. Сыпь на теле возникает по мере прогрессирования болезни и при отсутствии профессиональной терапии.
- Гормональные изменения. У женщин сыпь на эпителии образуется в период менопаузы, менструации, вынашивании плода и при использовании оральных контрацептивов.
Не всегда удаётся выяснить причину, вызвавшую полиэтиологический дерматоз. Если повод появления патологии не определяется после выполнения различных тестов, пациенту ставится диагноз – идиопатическая крапивница.
Оказать первую помощь нужно при отеке Квинке, анафилактическом шоке и иных неотложных состояниях. Нужно сразу вызвать скорую помощь, если человек начал задыхаться и покраснел. Пока едут врачи, необходимо обеспечить хороший доступ кислорода, в помещениях рекомендуется открыть окна.
Пациента следует уложить горизонтально и выпрямить шею, ротовую полость нужно проверить на наличие посторонних предметов, к примеру, жвачки, из-за которой произойдёт закупорка дыхательных путей.
Нужно приподнять ноги человека, чтобы поддержать уровень кровяного давления за счёт притока венозной крови. Инъекцию адреналина либо другого препарата нужно ввести внутримышечно в верхнюю часть бедра. Если нужного лекарства нет, придётся ждать приезда скорой помощи.